Питание при гастродуодените список продуктов меню
Питание при гастрите: меню + список продуктов
Гастрит — это заболевание желудка, при котором повреждается слизистая оболочка и орган перестает полноценно переваривать поступающую пищу. Одна из причин, приводящих к развитию гастрита – это неправильное питание. Поэтому, одной из составляющих лечения гастрита является лечебное питание.
Общие правила. Длительность диеты.
Диета при хроническом гастрите должна соблюдаться даже в случае длительной ремиссии. В питании при гастрите необходимо придерживаться определенных правил:
- Приемы пищи должны быть в одно и тоже время.
- Питание должно быть дробным 5-6 раз в день
- Блюда должны быть теплыми
- Нельзя переедать
- Необходимо исключить пищу, раздражающую слизистую оболочку
- Во время еды необходимо тщательно пережевывать пищу
- Нельзя есть на бегу
- Последний прием пищи за 2-3 часа до сна
- Разделять по времени приемы пищи и питье воды.
 Пить можно через 30 минут после еды.
Пить можно через 30 минут после еды.
Питание при гастрите в период обострения:
При обострении гастрита необходимо начинать соблюдать диету при появлении первых симптомов болезни. Для избавления от болевых ощущений и других неприятных симптомов болезни необходимо строго придерживаться правил питания. Диета обязательно должна быть сбалансированная по питательным веществам.
В первый день обострения гастрита необходимо воздержаться от приема любой пищи. Обязательно надо пить негазированную воду или травяные негорячие чаи. Продукты вводятся постепенно, по мере стихания симптомов гастрита. Соблюдать диету необходимо на протяжении нескольких недель, даже если симптомы болезни давно исчезли.
Заметьте! При обострении заболевания противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Питание при хроническом гастрите:
Питание при гастрите желудка в хронической форме должно быть разнообразным и здоровым. На столе не должно быть продуктов питания, которые раздражают слизистую оболочку желудка.
При хроническом гастрите с повышенной кислотностью необходимо соблюдать диету очень строго. Очень важно исключить из рациона продукты, которые провоцируют выделение избытка желудочного сока. Это жареная, острая, соленая пища, трудноперевариваемые продукты, обилие специй.
При хроническом гастрите с пониженной кислотностью с помощью пищи нужно наоборот стимулировать выработку желудочного сока. Предпочтение нужно отдавать полужидким и пюреобразным блюдам. В небольшом количестве допускается употребление кислых продуктов (кисломолочные, кислые ягоды и фрукты).
Типы диет:
Существуют разновидности диет при гастрите
Диета зависит от типа заболевания (повышенная / пониженная кислотность) и от течения гастрита (острая форма или хроническая форма.
При гастрите с пониженной кислотностью рекомендуется придерживаться стола № 2, которая включается в себя сокогонные продукты.
При гастрите с повышенной кислотностью рекомендована диета № 1 и его разновидности. При обострении назначают стол 1А на 7-10 дней с постепенным переходом на стол 1 Б.
При обострении назначают стол 1А на 7-10 дней с постепенным переходом на стол 1 Б.
Список разрешенных продуктов:
Рис, овсяная крупа, гречневая крупа, манка
Кабачок, цветная капуста, тыква, картофель, морковь свекла
Сливки, молоко, творог, сливочное масло
Говядина, телятина, кролик, курица, индейка,
Абрикосовый сок, морковный сок, тыквенный сок, отвар шиповника, компот из сухофруктов, минеральная вода
Список полностью или частично ограниченных продуктов:
Огурцы, огурцы соленые, капуста, капуста квашеная, лук, бобовые, шпинат, щавель, хрен
Кукурузная, перловая, ячневая, пшенная крупы
Мороженое, конфеты, торты, сдобная выпечка
Кефир, сметана, простокваша
Свинина, ветчина, колбаса, сосиски, сардельки, вяленое мясо, копченое мясо
Чай, квас, газированные напитки, морсы
Любые ягоды в сыром виде
Меню питания при гастрите. Режим питания.
Диета при гастрите желудка позволяет добиться длительной ремиссии. Соблюдать лечебное питание при гастрите желудка необходимо не менее 3-х месяцев. Необходимо полностью исключить из рациона любые бульоны, жареную пищи, маринованные и консервированные продукты питания. Рекомендовано полностью отказаться от употребления в пищу грибов, лука, бобовых как трудно усваиваемых продуктов питания. Также запрещены майонез, кетчуп, уксус, пряности и соусы.
Соблюдать лечебное питание при гастрите желудка необходимо не менее 3-х месяцев. Необходимо полностью исключить из рациона любые бульоны, жареную пищи, маринованные и консервированные продукты питания. Рекомендовано полностью отказаться от употребления в пищу грибов, лука, бобовых как трудно усваиваемых продуктов питания. Также запрещены майонез, кетчуп, уксус, пряности и соусы.
Рецепты диетических блюд при гастрите:
Питание при гастрите должно быть разнообразным и питательным. Правильно сформированное меню позволяет обеспечить организм всеми необходимыми питательными веществами.
Примерное меню на день:
Молочная гречневая каша со сливочным маслом. Отвар шиповника.
Второй завтрак:
Паровой омлет. Запеченное сладкое яблоко.
Овощной суп с рисом. Паровое куриное суфле с картофельным пюре. Компот.
Ленивые вареники. Кисель
Филе трески с кабачковым пюре. Сок
Теплое молоко не более 200 мл.
Комментарии диетологов:
Соблюдение диеты при гастрите позволяет добиться более быстрого выздоровления и избежать возможных рецидивов и осложнений.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Питание при гастродуодените: список продуктов + меню
Гастродуоденит – это заболевание желудочно-кишечного тракта, который характеризуется возникновением воспалительного процесса слизистой желудка и двенадцатиперстной кишки. Заболевание протекает в острой или хронической форме. Диетотерапия при гастродуодените – это основа лечения данного заболевания. Соблюдение диеты позволяет снять воспалительный процесс на слизистой оболочке и не позволить развиться осложнениям.
Основные принципы питания при гастродуодените:
- Приемы пищи должны быть регулярными в одно и то же время
- Частота приемов пищи должны быть не менее 5-6 раз в день
- Нельзя переедать.
 Объем разового приема пищи должен быть не большим.
Объем разового приема пищи должен быть не большим. - В приготовлении необходимо отдавать предпочтение отвариванию, запеканию без корочки и тушению.
- Пища должна быть теплой, не холодной и не горячей, чтобы дополнительно не раздражать слизистую оболочку желудка и двенадцатиперстной кишки
Питание при гастродуодените в период обострения:
Острая форма гастродуоденита требует строгого соблюдения диеты. В первые дни болезни следует полностью отказаться от еды (лечебное голодание). После стихания болевого симптома можно вводить в рацион овощные супы, разваренные каши и пюре образные блюда. Нужно много пить воды, травяных чаев, отваров.
Питание при хроническом гастродуодените
При хроническом гастродуодените необходимо избегать употребления жирной, острой и соленой пищи. Предпочтение надо отдавать нежирным видам мяса и рыбы: молодой говядине, телятине, кролику, индейке и куре. Соленую рыбу, субпродукты, мясо гуся, утки и баранины надо исключить. Питание должно быть максимально щадящим. Еду предпочтительно отваривать или тушить, чем жарить.
Питание должно быть максимально щадящим. Еду предпочтительно отваривать или тушить, чем жарить.
Если у Вас хроническая форма гастродуоденита, то следует регулярно проводить профилактическое лечение.
Типы диет при гастродуодените:
При гастродуодените назначают диету №1, диету №5, диету №2.
Диету №1 назначают при повышенной кислотности. При гастродуодените с повышенной кислотностью следует отдать предпочтение пюреобразным блюдам, слизистым супам, разваренным кашам на молоке. Питание должно быть дробным, через равные промежутки времени. Важно всю пищу тщательно пережевывать.
Стол №2 назначают при гастродуодените с пониженной кислотностью (атрофический гастродуоденит). Питание должно быть дробным, через равные промежутки времени. Твердая и жидкая пища принимаются раздельно. Обязательно соблюдать питьевой режим – не менее 1800 мл. жидкости в сутки
Диета № 5 необходима всем людям страдающим хроническим гастродуоденитом, для ежедневного питания вне обострения. Если вам поставили диагноз «хронический гастродуоденит», то диета №5 это та схема питания, которой нужно придерживаться всю жизнь. Вернуться к не полезной, жареной, острой пище, фастфуду уже не получится. Любое нарушение диеты приведет к обострению заболевания.
Если вам поставили диагноз «хронический гастродуоденит», то диета №5 это та схема питания, которой нужно придерживаться всю жизнь. Вернуться к не полезной, жареной, острой пище, фастфуду уже не получится. Любое нарушение диеты приведет к обострению заболевания.
Список разрешенных продуктов:
В отварном или тушеном виде. В виде пюре или маленьких кусочков
Не жирные сорта мяса и рыбы в протертом виде (фарш)
Можно приготовить в виде котлет, тефтелей, фрикаделек на пару или в тушеном виде
Сухари, подсушенный хлеб
В небольшом количестве. Питание в сухомятку категорически противопоказано
Нежирные кисломолочные продукты
Творог, сыр, йогурт, творожная запеканка, не жирная сметана, не кислый кефир
Растительное масло, сливочное масло
Можно употреблять в небольшом количестве.
В период обострения крупы должны быть разваренные.
Список полностью или частично ограниченных продуктов:
Кислые первые блюда (борщ, щи)
Раздражают слизистую оболочку
Блюда из бобовых
Алкогольные и газированные напитки
Раздражают слизистую оболочку желудка
Усиливают секрецию и приводит к обострению заболеванию
Раздражают слизистую пищеварительного тракта
Острые и пряные соусы
усиливают секрецию желчи и желудочного сока
Фастфуд, продукты питания с усилителями вкуса и химическими добавками.
Данные продукты питания раздражают слизистую оболочку, трудно перевариваются
Меню питания при гастродуодените (Режим питания)
- Приемы пищи должны быть разделены на 5-6 раз в сутки. Употреблять пищу надо в одно и то же время
- Готовить пищу надо на пару, либо отваривать и тушить
- пища должна быть теплой.
- Из питания следует исключить продукты, раздражающие слизистую оболочку пищеварительного тракта
- Пищу нужно есть в измельченном виде.
Рецепты диетических блюд при гастродуодените:
Примерное меню при хроническом гастродуодените:
Завтрак: разваренная гречневая каша на воде с добавлением сливочного масла. Галета. Отвар шиповника
Второй завтрак: яичный омлет. Яблочный компот.
Обед: овощной суп с куриной фрикаделькой. Отварные овощи. Кисель
Полдник: травяной чай с печеньем.
Ужин: тушеные овощи с запечёной рыбой
Перед сном: стакан не кислого и не жирного кефира
Длительность диеты:
После снятия болевого симптома необходимо придерживаться строгой диеты 4-5 месяцев. За этот период необходимо восстановить работу пищеварительной системы и купировать воспалительный процесс.
За этот период необходимо восстановить работу пищеварительной системы и купировать воспалительный процесс.
Комментарии диетологов:
Лечение диетой это необходимое условие, которое надо выполнить на пути к выздоровлению. Ни один лекарственный препарат, даже самый эффективный, со слов рекламы, не сможет вас полностью вылечить без соблюдения диетического питания.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Правильное питание при гастрите
Неправильное питание, увлечение жирной, острой или соленой пищей увеличивают риск развития гастрита. Кроме того, для желудочно-кишечного тракта вредны газированные напитки, сухарики, чипсы и другие виды фаст-фуда.
Содержание
Что такое гастрит?
Гастрит — это воспаление слизистой оболочки желудка, одно из самых распространенных заболеваний желудочно-кишечного тракта на планете. Воспаление может быть вызвано целым рядом причин и протекать по-разному.
Усугубляется этот процесс тем, что основной компонент желудочного сока — соляная кислота — при определенных условиях сама по себе может стать травмирующим фактором для поврежденной слизистой оболочки желудка, вызывая раздражение и усиливая воспаление.
Симптомы при гастрите
Симптомы гастрита зависят от его разновидности, однако можно выделить некоторые общие признаки заболевания:
- Боли в области живота
- Ухудшение аппетита
- Слабость
- Отрыжка
- Изжога
- Тошнота
- Рвота
- Тяжесть в желудке
- Метеоризм
- Неприятный привкус во рту
Причины возникновения гастрита
Для развития гастрита должно совпасть несколько факторов.
Большинство гастритов имеют бактериальную природу. Виновницей развития заболевания чаще всего становится бактерия Helicobacter pylori, причем выяснили это ученые сравнительно недавно — в конце 20 века.
На заметку
В 2005 году за научное обоснование этого процесса австралийский врач Барри Маршал получил Нобелевскую премию в области медицины. Ранее же считалось, что в агрессивной кислой среде желудка не может выжить ни один микроорганизм.
Оказалось, что есть исключение и жизнедеятельность бактерии Helicobacter pylori способно вызывать повреждение слизистой оболочки желудка и развитие воспаления.
Само по себе присутствие бактерии в желудке вызвать гастрит практически не может, для этого нужны какие-либо провоцирующие факторы.
Факторами риска развития гастрита являются:
- погрешности в питании,
- стресс,
- аллергия,
- препараты на основе ацетилсалициловой кислоты,
- злоупотребление алкоголем,
- наследственная предрасположенность.

Важность правильного питания при гастрите
Болезнь требует серьезного подхода к лечению, а также изменения всего образа жизни.
В первую очередь изменения должны коснуться питания. Вылечить гастрит одними лекарственными препаратами без коррекции питания невозможно. Диета играет равнозначную роль в процессе терапии заболевания.
Как питаться при гастрите?
Правильное питание при гастрите:
- с минимальной нагрузкой на желудок, маленькими порциями по 5-6 раз в сутки с интервалом 3-4 часа.
- Нельзя перекусывать «на бегу» и наедаться на ночь.
- Пищу надо тщательно пережевывать.
- Последний прием пищи — за 2-3 часа до сна.
- Чем однороднее и жиже блюдо, тем лучше.
- Пища не должна раздражать слизистую.
- Все блюда отваривают или готовят на пару, едят едва теплыми (предпочтительная температура 30-40 градусов).
На время лечения запрещены свежие овощи и фрукты, мясные и грибные бульоны, кофе, газировки, кисломолочные напитки, хлебобулочные и кондитерские изделия, сыр.
Что нельзя есть при гастрите
Существуют различные виды диет, зависящих от формы заболевания (острой или хронической), а также его разновидности (с повышенной или пониженной кислотностью).
Однако существуют продукты, одинаково вредные при любом виде гастрита.
Список ограниченных и запрещенных продуктов:
- Острые приправы, специи
- Грибы и грибные бульоны
- Консервы, копчености, маринады
- Крепкий чай и кофе
- Алкоголь
- Газированные напитки, квас
- Жареные продукты и приготовленные на гриле
- Мороженое, шоколад
- Продукты из фастфуда
- Выпечка
Эти продукты раздражают слизистую оболочку желудка и плохо перевариваются.
Следует резко ограничить содержание соли в пище.
Список разрешенных продуктов при гастрите
При любой форме гастрите можно рекомендовать к употреблению:
- Супы на некрепком бульоне или овощном отваре.

- Супы-пюре
- Мясо – курица, кролик, телятина.
- Рыба – хек, минтай, треска, судак в отварном виде.
- Каши из круп – овсяная, гречневая, рисовая, манная.
- Овощи – цветная капуста, кабачки, картофель, морковь, тыкву.
- Только в отварном или тушеном виде.
- В острой фазе заболевания их лучше протирать.
- Белокочанную капусту из питания лучше исключить.
На заметку
Кисломолочная продукция противопоказана при гастрите с повышенной кислотностью.
Незаменимым источником полноценного молочного белка, сбалансированного по составу и легкого для усвоения, станет белковая смесь Нутримун.
Важность белка при гастрите
Ключевая роль в диете при гастрите принадлежит белкам.
Их недостаток ведет к замедлению восстановительных процессов в слизистой желудка, уменьшению выработки ферментов и других активных веществ. Медленнее восстанавливается функция пищеварения, замедляется выздоровление.

О важности белка при гастрите вы можете узнать в нашей статье.
Дисо Нутримун
Белок для лечения и реабилитации
Легкоусвояемая, не имеющая вкуса белковая смесь, источник белков и необходимых организму аминокислот для борьбы с болезнями, восстановления после травм, болезней и операций.
Вывод
Гастрит — серьезное заболевание и с ним под силу справиться только вместе с врачом. При первых симптомах гастрита сразу же обращайтесь к врачу за консультацией и обследованием. В дальнейшем выполняйте все рекомендации по лечению и питанию. Самолечение недопустимо! При своевременном лечении и соблюдении назначенной диеты гастрит излечивается полностью и без последствий.
Наталья Анатольевна
Врач-консультант по питанию, эксперт-редактор команды Дисо Нутримун, член Национальной ассоциации клинического питания.
Содержание данной статьи предназначено только для общей информации и не должно рассматриваться в качестве замены медицинских советов вашего лечащего врача или другого специалиста из сферы здравоохранения.
ООО «ЦРЛ» (Интернет-магазин «Дисо» «Нутримун») не несет ответственности и не может быть привлечено к таковой за любой диагноз, который может поставить пользователь на основании содержания данного сайта. Всегда обращайтесь за консультацией к вашему врачу, если у вас возникают опасения по поводу вашего здоровья.
Диета при гастрите: меню питания, списки продуктов, рекомендации
Содержание:
➦ Что вызывает гастрит?
➦ Общие рекомендации по питанию при гастрите
➦ Примерные варианты меню на неделю
➦ Особенности питания в разные периоды гастрита
➦ Что следует изменить в образе жизни?
➦ Часто задаваемые вопросы
Гастрит – очень болезненное воспаление слизистой оболочки желудка. Он бывает острым и хроническим, часто вызывается бактерией Helicobacter Pylori, но может иметь и другие причины. Во всех случаях задачей специальной диеты при гастрите является обеспечение адекватного поступления питательных веществ, восстановление нормального пищеварения и устранение болезненных состояний после приема пищи.
Что вызывает гастрит?
Гастрит – это воспаление слизистой оболочки желудка, которое приводит к нарушению пищеварения и усваивания пищи. Причины его не всегда известны, однако установлено, что некоторые факторы могут ослабить слизистую оболочку желудка и увеличить риск развития гастрита.
В частности, данное это заболевание может быть вызвано инфекциями и бактериями (таких как Helicobacter pylori), длительным приемом лекарств, например, нестероидных противовоспалительных препаратов (НПВП), неправильным питанием, стрессом, беспокойством, травмой, злоупотреблением алкоголем и курением. К менее распространенным провоцирующим факторам относятся: желчный рефлюкс, аутоиммунные процессы, аллергические реакции, паразиты и радиационное воздействие.
Гастрит может возникнуть внезапно в виде изжоги, отрыжки, тошноты или прочих проблем с пищеварением после употребления определенных продуктов. Вполне допустимо, что эти симптомы исчезнут через несколько дней, однако есть вероятность, что они будут регулярно возвращаться и появляться в течение нескольких лет, превращаясь в хроническую форму.
Осложнения гастрита могут привести к другим проблемам со здоровьем, например, сильное повреждение слизистой оболочки желудка способствует образованию язвы – прободению стенки желудка с потерей содержимого.
Такое состояние опасно желудочным кровотечением, снижающим количество эритроцитов и способствующим развитию анемии. Постепенная атрофия слизистой желудка увеличивает риск развития рака желудка. Таким образом, лечение и профилактика гастрита является важным инструментом предупреждения более опасных болезней.
Общие рекомендации по питанию при гастрите
Как и во многих других состояниях здоровья, существуют определенные параметры риска, повышающие вероятность развития гастрита. Некоторые из них, например генетика, не поддаются контролю. Другие, такие как образ жизни, можно изменить. Диета — как раз одна из тех областей, с помощью которой можно предотвратить ухудшение состояния и даже избавиться от болезни.
Основные задачи диеты при гастрите – нормализация выработки желудочного сока, стимуляция заживления стенок и профилактика раздражения слизистой.
Правила питания для гастритников:
- Рацион с высоким содержанием клетчатки и антиоксидантов
- Исключение очень жирных продуктов
- Сокращение потребления рафинированных зерновых продуктов
- Ограничение пищи, раздражающей желудок
- Обеспечение потребления питательных веществ с учетом индивидуальной переносимости
- Употребление продуктов, обладающих противовоспалительным действием и полезных для пищеварения
- Достаточное потребление жидкости.
Что есть на диете при гастрите?
Известно, что гастрит часто вызывает жгучую боль в желудке, которая может усиливаться после употребления жирной или острой пищи. Среди других распространенных симптомов – тошнота, вздутие живота и отрыжка. Таким образом, диета при гастрите направлена на восстановление пищеварительного комфорта и уменьшение болей в животе после приема пищи. Рацион должен включать пищу, богатую растворимой клетчаткой, антиоксидантами, омега-3 и витамином А, которые доказали свою эффективность в борьбе с желудочными болями.
При гастрите следует избегать очень кислых продуктов, в частности цитрусовых и томатов. Овощи, используемые для придания остроты или большого количества аромата, такие как лук и чеснок, также могут быть трудно переносимыми и раздражающими желудок.
Лучше есть фрукты и овощи с низким содержанием кислоты или более нейтральные (щелочные), предпочтительно те, которые являются хорошими источниками клетчатки, например ягоды, тыква и морковь.
В большинстве случаев лучше предпочесть цельнозерновой хлеб, коричневый рис, овес, ячмень, макароны. Однако, при обострении состояния можно перейти на белый рис или картофель, которые легче перевариваются. Избегайте макаронных изделий или блюд на основе кукурузы, которые не одобрены для диеты при гастрите.
Из молочных продуктов подойдет обезжиренный несладкий йогурт с пробиотиками, молоко. Небольшими порциями можно кушать некоторые твердые сыры с низким содержанием соли. Следует избегать соусов, начинок и пудингов, приготовленных из жирных сливок.
Яйца, яичные белки и заменители яиц могут быть отличным источником белка. Тем не менее, их следует употреблять вареными, всмятку, в виде омлета, но не жареные. Не следует сочетать их с сосисками или ветчиной, не добавляйте масло и острые приправы.
Красное мясо в диете при гастрите не одобрено, лучше заменить его нежирной индейкой или курицей, можно есть отварную или запечённую рыбу.
При гастрите желудка не рекомендуется любая пища с высоким содержанием жира и сахара. Хлебобулочные изделия, выпечка, мороженое или пудинги могут раздражать воспаленный желудок. Шоколад также не одобряется. Для придания более яркого вкуса десертам можно использовать мед, имбирь, мяту и куркуму, которые успокаивают пищеварительную систему.
Гастритная диета должна содержать:
Растворимые пищевые волокна. Всестороннее исследование, проведенное Гарвардским университетом, показало, что диета с высоким содержанием клетчатки связана со снижением риска развития язвы. В течение 6 лет риск язвы был на 45% ниже у людей, которые придерживались питания с высоким содержанием клетчатки. К ним относятся: цельнозерновой овес, лен, ячмень, овощи и фрукты.
К ним относятся: цельнозерновой овес, лен, ячмень, овощи и фрукты.
Антиоксиданты. Некоторые исследования показали, что продукты, богатые антиоксидантами, особенно флавоноидами, способны замедлять рост H. Pylori – бактерии, ответственной за большинство гастритов и язв желудка. Источниками флавоноидов при гастрите являются: черника, облепиха, свежие и печеные яблоки, груши, абрикосы, персики, бананы.
Омега 3. При хроническом или остром гастрите рекомендуется употреблять Омега-3. Незаменимые жирные кислоты обладают мощным противовоспалительным действием на уровне клеток желудка. Лучшими источниками Омега-3 в рационе являются: лосось, форель, скумбрия, сельдь, сардины, тунец, орехи, морепродукты, льняное и конопляное масло и семена, чиа и тыквенные семечки.
Витамин А. Высокое потребление витамина А оказывает благотворное влияние на гастрит. Исследования Гарвардского университета показали, что у людей, регулярно употребляющих витамин А, вероятность развития гастрита и язвы снижается на 54% по сравнению с теми, которые потребляют его меньше. Повысить поступление в организм витамина А при гастрите можно с помощью моркови, сладкого картофеля, шпината, тыквы, салата, сладкого перца, свеклы, кабачков и дыни.
Повысить поступление в организм витамина А при гастрите можно с помощью моркови, сладкого картофеля, шпината, тыквы, салата, сладкого перца, свеклы, кабачков и дыни.
Другие пищевые рекомендации. Диета при гастрите должна содержать продукты с высокой питательной ценностью. К ним относятся: постное мясо, нежирная птица без кожи (курица, индейка), рыба, тофу, яйца и яичные белки, нежирный творог, обезжиренный йогурт, молоко, сливки, рис, овощи и фрукты с низкой кислотностью, масличные культуры.
Напитки. Употребление от 6 до 8 больших стаканов воды в день помогает бороться с обезвоживанием и повышенной кислотностью желудка при гастрите. Адаптированная диета рекомендует выпивать не менее 2 литров воды в течение дня. Из напитков: отвар шиповника или ромашки, некрепкий чай (лучше зеленый), кисели и компоты, некоторые соки (в зависимости от кислотности желудка), минеральная вода без газа.
Диетические добавки. Исследования показали, что пробиотики в добавках могут быть полезны при гастрите, способствуя балансу пищеварительной системы в целом. Они также препятствуют росту H. pylori, повышают эффективность антибиотиков и уменьшают побочные эффекты. Кроме того, с помощью соответствующих витаминно-минеральных комплексов можно увеличить поступление витамина В12, железа и прочих нутриентов, дефицит которых может наблюдаться при хроническом гастрите.
Они также препятствуют росту H. pylori, повышают эффективность антибиотиков и уменьшают побочные эффекты. Кроме того, с помощью соответствующих витаминно-минеральных комплексов можно увеличить поступление витамина В12, железа и прочих нутриентов, дефицит которых может наблюдаться при хроническом гастрите.
Что нельзя при гастрите?
Продукты, которых следует избегать в рационе при гастрите желудка:
➦ Рафинированная пища. Белый хлеб, классические макароны, а также другие изделия из белой муки раздражают слизистую желудка.
➦ Сладости. Помимо того, что они лишены клетчатки, конфеты, печенье и сладкие десерты часто оказывают агрессивное воздействие на желудок, способствуя воспалению и повышению кислотности.
➦ Раздражающие продукты. Рекомендуется уменьшить потребление пищи, содержащей метилксантины (кофе, чай, шоколад), и употреблять специи в умеренных количествах в соответствии с индивидуальной реакцией. Тем не менее, куркума продемонстрировала благотворное влияние на воспаление слизистой оболочки желудка.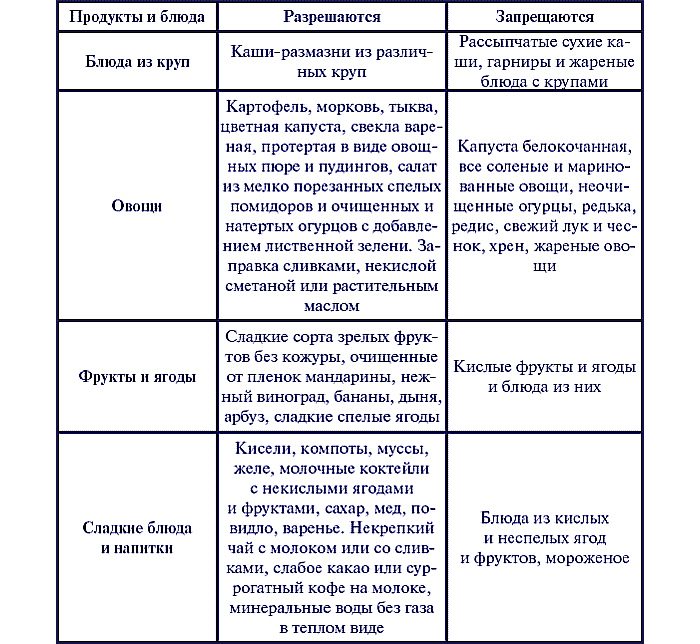
➦ Напитки. Холодные напитки с высоким содержанием сахара, такие как газированные и спортивные, запрещены. Кислые соки (цитрусовый ил томатный) не допускаются. Некоторые другие фруктовые соки могут быть разрешены, но только с низким содержанием сахара. Не употребляйте алкогольных напитков, особенно вина, пива и коктейлей.
Внимание! Для больных гастритом одним из наиболее вредных спиртных напитков является шампанское и другие игристые вина.
Перечень продуктов, которые следует избегать при гастрите:
❌ рафинированные крупы, свежий хлеб, макароны из рафинированной муки
❌ картофель фри и панировка
❌ кислые фрукты и овощи
❌ кукуруза и продукты из нее
❌ жирная пища, фаст-фуд, бакалея
❌ мороженое, торты и пирожные, выпечка
❌ маринады, майонез, сливочные соусы
❌ орехи и ореховое масло (только в небольших количествах)
❌ чипсы и упакованные снеки
❌ обработанное мясо (колбаса, сосиски, хот-доги)
❌ красное мясо, утка, гусь
❌ копчености
❌ лук и чеснок (допускаются небольшие количества)
❌ специи, травы, приправы (особенно черный перец)
❌ томат и томатные продукты (сок, паста, соус)
❌ энергетические и газированные напитки
❌ алкоголь, кофе, шоколад, чай
Примерные варианты меню на неделю
Предлагаемое примерное меню рассчитано на каждый день недели.
Понедельник
1-й завтрак: протертый творог с ягодами, чай с молоком
2-й завтрак: 1 банан
Обед: молочный манный суп, паровые куриные котлеты, яблочный кисель.
Ужин: отварной хек с макаронами из цельнозерновой муки, отвар шиповника
На ночь: молоко с галетным печеньем
Вторник
1-й завтрак: гречневая (протертая) молочная каша, компот из сухофруктов
2-й завтрак: ягодный кисель
Обед: протертый рисово-молочный суп, отварное мясо, морковное пюре, отвар ромашки
Ужин: рыбные паровые котлеты с картофельным пюре, минеральная вода без газа
На ночь: молоко с галетным печеньем
Среда
1-й завтрак: 2 яйца всмятку, подсушенный хлеб, чай со сливками
2-й завтрак: смузи из банана с добавлением некислых ягод
Обед: овощной суп-пюре, мясные паровые тефтели с полувязкой рисовой кашей, компот из яблок и груш
Ужин: отварная рыба с соусом бешамель, протертая гречневая каша, отвар шиповника.
На ночь: молоко с галетным печеньем
Четверг
1-й завтрак: творожная запеканка, компот из свежих фруктов
2-й завтрак: печеные яблоки с орехами
Обед: куриный суп с вермишелью, ризотто с тыквой и запечёной телятиной,
Ужин: гречаники с фаршем на пару или припущенные в небольшом количестве воды, чай с молоком
На ночь: молоко с галетным печеньем
Пятница
1-й завтрак: омлет из 2-ух яиц, кусочек цельнозернового хлеба с мягким слабосоленым сыром, минеральная вода без газа
2-й завтрак: микс некислых ягод или кисель из них
Обед: уха из семги, на гарнир запеканка из кабачков и моркови, отвар ромашки
Ужин: кусочек отварной курицы с тыквенным пюре, заправленным кусочком сливочного масла, компот из сухофруктов
На ночь: молоко с галетным печеньем
Суббота
1-й завтрак: отварная овсянка с несладким йогуртом, некрепкий зеленый чай
2-й завтрак: фруктовое желе
Обед: суп рисовый молочный протертый, запеканка картофельная, фаршированная отварным мясом, компот из яблок.
Ужин: отварная семга с запеканкой из цветной капусты, отвар ромашки.
На ночь: молоко с галетным печеньем
Воскресенье
1-й завтрак: вареники ленивые с нежирным несладким йогуртом и жидким медом, зеленый чай
2-й завтрак: орехи и сухофрукты
Обед: суп-лапша молочная, фрикадельки мясные паровые, картофельное пюре, кисель из ягод.
Ужин: котлеты рыбные паровые, рисовый пудинг, кисель молочный.
На ночь: молоко с галетным печеньем
Особенности питания в разные периоды гастрита
При выборе правильного питания (ПП) при гастрите необходима консультация гастроэнтеролога, чтобы определить форму и стадию заболевания. От этого зависит состав продуктовой корзины.
Диета при остром гастрите
В этом периоде нужно соблюдать строгую диету. В первые дни болезни пациенту вообще рекомендовано голодание, можно пить только воду и некрепкий чай без сахара. Затем назначается лечебное питание Стол 1А, а после стабилизации состояния можно перейти на диету Стол №1Б.
Затем назначается лечебное питание Стол 1А, а после стабилизации состояния можно перейти на диету Стол №1Б.
Основные принципы диеты при остром гастрите:
➤ дробное питание в одно и тоже время (до 6 раз в сутки)
➤ сокращение порций (примерно в 2 раза против обычных)
➤ снижение потребления соли до 6 г в сутки
➤ отварная, паровая или запечённая пища (но без корочки на поверхности)
➤ вся еда теплая и протертая
➤ количество воды в сутки – 1,5-2 литра.
В рационе нужно использовать нежирные продукты с пониженным количеством углеводов. Не употреблять запрещенные продукты (подробный перечень дает врач-гастроэнтеролог). Соблюдение этих принципов способствует быстрому выздоровлению и восстановлению слизистой желудка.
Диета при хроническом гастрите с повышенной кислотностью
Хронический гастрит развивается медленно и отличается не такими яркими симптомами. Этим он и опасен, так как человек может жить годами до определенного момента и не подозревать, что у него гастрит.
При хроническом гастрите гиперацидного типа (с повышенной кислотностью) врачи советуют придерживаться диеты Стол № 1. Ее основу составляют легкоперевариваемые продукты с высокой энергетической ценностью и оптимальным балансом питательных веществ. Пища, агрессивно воздействующая на слизистую желудка и повышающая секрецию соляной кислоты, запрещена. Еда должна быть теплой, очень горячая и очень холодная – под запретом.
Для снижения нагрузки на желудок необходимо соблюдать следующее:
➤ дробное питание, состоящее из 3-ех небольших приемов и 3-ех перекусов, распределенных в течение дня
➤ лучше кушать пищу вареную, запеченную или приготовленную на пару
➤ в виде жиров используйте льняное, рапсовое или оливковое масло
➤ количество соли — не более 10 г в день.
➤ нельзя есть кислые фрукты и овощи, бобовые.
В качестве вкусных десертов допускаются кисели (молочные и фруктовые), муссы, желе, зефир, пастила, варенье из сладких фруктов. Добавляйте семяна тыквы, чиа или льна в йогурты и супы. Как перекус можно использовать орехи и сухофрукты.
Как перекус можно использовать орехи и сухофрукты.
Запрещаются: любые жирные блюда, копчености, соления, консервы, соусы, специи, свежие овощи и фрукты, бобовые, грибы, кондитерские изделия, мороженое, а также кофе и шоколад (особенно молочный).
Соотношение продуктов по БЖУ (белки, жиры и углеводы) – 1:1:4. Продолжительность диеты определяет гастроэнтеролог.
Диета при хроническом гастрите с пониженной кислотностью
Основу диеты при хроническом гастрите желудка гипоацидного типа (с пониженной кислотностью желудочного сока) составляет Стол № 2. Цель лечебной диеты: стимуляция желудочной секреции, улучшение моторики желудочно-кишечного тракта. Здесь также предполагается 6-разовое питание с небольшим объемом порций, теплая пища, из рациона исключается грубая и трудноперевариваемая пища.
Основные правила питания:
➤ для приготовления блюд, кроме варки и приготовления на пару, разрешено запекание и тушение
➤ перетирать пищу не обязательно
➤ в рационе допускаются: подсушенный белый хлеб, несдобная выпечка, бисквиты, сухое печенье
➤ можно есть яйца всмятку или в виде омлета, любую нежирную молочную продукцию
➤ из овощей допускаются практически все, кроме агрессивно действующих на слизистую желудка (редис, лук, чеснок, перец)
➤ из напитков: компоты из сухофруктов, кисели, отвар ромашки, допускается некрепкий натуральный кофе и чай
➤ запрещаются: любые жирные блюда, копчености, соления, консерв, соусы, специи, свежие овощи и фрукты бобовые, грибы, кондитерские изделия, мороженое, а также крепкий кофе и шоколад (особенно молочный)
Соотношение по БЖУ аналогично предыдущему варианту.
Диета при эрозивном гастрите
Данный вид гастрита характеризуется возникновением эрозирующих участков на слизистой оболочке желудка. Это один из самых распространенных видов гастрита, чаще всего встречается у взрослых. Воспалительный процесс сопровождается неприятными ощущениями (боль, тошнота, тяжесть). При наличии этих симптомов врач назначает комплексное лечение, состоящее из приема медикаментов и диету.
Питание полностью исключает пищу, способную вызвать обострение недуга либо дискомфорт и направлено на максимальное облегчение пищеварения. Такая диета способствует не только выздоровлению, но и обеспечивает снижение остроты обострений недуга.
Основные правила питания при эрозивном гастрите:
➤ дробный режим (5-6 раз в день) небольшими порциями
➤ теплая и перетертая в кашицу пища;
➤ продукты после варки, обработки на пару, тушения или запекания;
➤ вечерний прием не менее, чем за 2 часа до сна.
➤ солить блюда не рекомендуется.
После снятия острых симптомов пациент может питаться по программе стола №5.
Диета при атрофическом гастрите
При атрофическом гастрите наблюдается воспалительный процесс слизистой желудка, приводящий к отмиранию секреторных клеток желудка, участвующих в выработке соляной кислоты. Опасность состоит в возможных серьезных осложнениях вплоть до рака желудка. Лечебная – диета стол №2 – предусматривает употребление продуктов, усиливающих выделение сока желудка.
Правила питания при атрофическом гастрите:
➤ исключить пищу, вызывающую брожение: цельное молоко, свежую выпечку и т.п.
➤ еда должна поступать небольшими порциями
➤ не рекомендуются субпродукты
➤ хлеб только в ограниченном количестве, обязательно подсушенный или черствый, разрешены галеты, подсушенные бисквиты, макароны, но без острых приправ.
Диета при поверхностном гастрите
При поверхностном гастрите поражаются только верхние слои тканей – это начальная стадия воспалительного процесса и наиболее благоприятная форма гастрита, которая легче остальных поддается лечению. Цель диеты – не допустить прогрессирование заболевания и перехода в более тяжелую форму.
Цель диеты – не допустить прогрессирование заболевания и перехода в более тяжелую форму.
Правила диеты при поверхностном гастрите:
➤ не допускать чувства голода и переедания
➤ первый прием пищи – завтрак – не позднее часа после пробуждения
➤ кушать каждые 3 или даже 2,5 часа небольшими порциями
➤ запрещены горячие и холодные блюда, соленые и копченые продукты, фаст-фуд, магазинные полуфабрикаты, кислые фрукты и ягоды, алкоголь и газированные напитки.
Диета при антральном гастрите
Гастрит, поражающая нижний отдел желудка, называется антральным, так как локализуется в пилорической части желудка. Там секретируется гормон гастрин, который стимулирует повышенную секрецию соляной кислоты. Лечение проходит под наблюдением гастроэнтеролога, а соблюдение диеты– одно из важнейших условий для улучшения самочувствия. Она должна быть щадящей, включать легко усваиваемые блюда, не вызывающие раздражение слизистых оболочек желудка.
В рационе больных антральным гастритом запрещены острые приправы, кислые фрукты и ягоды, жареные, жирные и копченые продукты.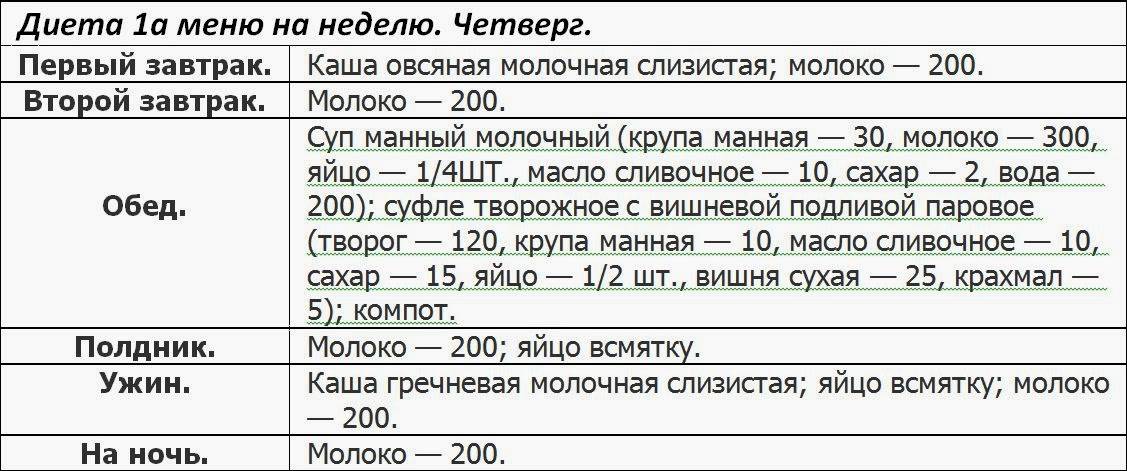 Категорически нельзя курить, крайне нежелательным является употребление спиртных напитков.
Категорически нельзя курить, крайне нежелательным является употребление спиртных напитков.
Диета при катаральном гастрите
Катаральный гастрит сопровождается острым воспалением всей слизистой желудка, вызванной воздействием агрессивных агентов. Самая частая причина – приём вредной пищи, переедание, увлечение алкоголем, газированными напитками, курение, токсины, а также прием агрессивных медикаментов и бактериальные инфекции. В отсутствии адекватного лечения и диеты катаральный гастрит может привести к хронической форме, возникновению язв и желудочных кровотечений.
Правила лечебной диеты при катаральном гастрите:
➤ питание до 6 раз в день небольшими порциями
➤ разрешены: отварные овощи, нежирные бульоны, супы-пюре, мясо птицы и рыбы на пару, кисели и компоты из некислых ягод, отвар шиповника, галетное печенье
➤ запрещены: жирные, копченые, острые, жареные, очень горячие или холодные продукты, специи, газированные и алкогольные напитки, бобовые и свежие овощи.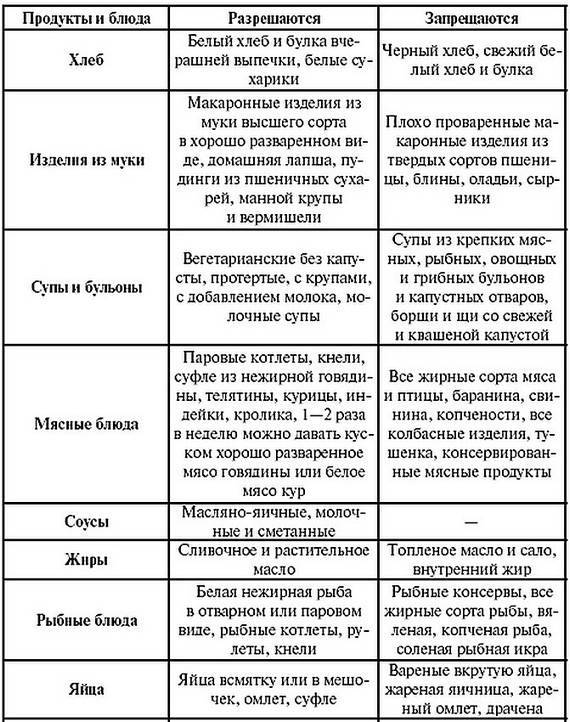
Что следует изменить в образе жизни?
Изменение образа жизни играет важную роль в лечении гастрита. Необходимо забыть о фаст-фудах, а также о многих ранее любимых блюдах и методах приготовления. Вся пища должна быть легкой, полезной и питательной одновременно. Меню при гастрите достаточно строгое без привычных вкусностей. Больным нельзя есть жирную, грубую, холодную, горячую пищу, жареное, копченое, острое, соленое и сладкое, необходимо соблюдать режим питания.
Вот основные правила жизни при гастрите:
✔ Ешьте меньше, но чаще. Принимайте пищу небольшими порциями. Частота – не менее 5 раз в день, желательно в одно и то же время. При этом перерывы между приемами должны быть незначительными – не более двух часов.
✔ Избегайте раздражающих продуктов питания. Самое главное, о чем следует помнить при приготовлении или выборе еды в рамках диеты при гастрите, — это избегать любых жареных, жирных, очень сладких и очень кислых блюд. Приготовление на пару, варка, запекание и тушение – вот наиболее подходящие варианты готовой пищи.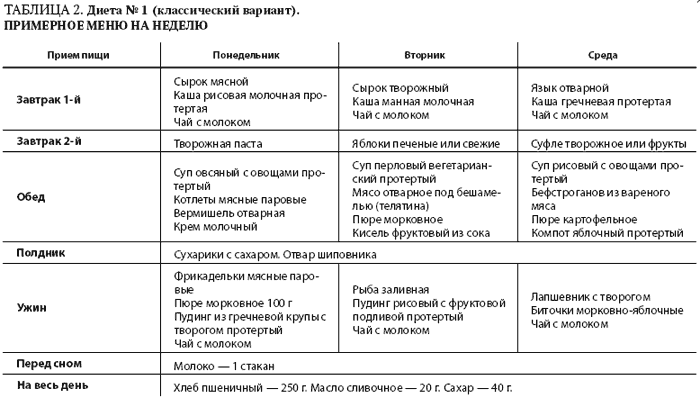 Также важно помнить, что некоторые ингредиенты, используемые для придания вкуса, вызывают раздражение слизистой желудка.
Также важно помнить, что некоторые ингредиенты, используемые для придания вкуса, вызывают раздражение слизистой желудка.
✔ Избегайте алкоголя. При гастрите запрещено употреблять алкоголь, а также промышленные безалкогольные напитки. Любой спиртосодержащий напиток, попадая на стенки желудка, обжигает их, причем, чем выше крепость, тем сильнее ожог. Особенно опасно при гастрите употреблять спиртное при приеме антибиотиков, так как это может вызвать внутреннее кровотечение.
✔ Подумайте о смене обезболивающих. Гастрит обычно сопровождаются ощущением жжения в брюшной полости чуть ниже грудной кости. При хронизации процесса боль становится тупой и ноющей. Для ее уменьшения применяют спазмолитики и анальгетики. При гастрите нельзя использовать нестероидные противовоспалительные средства, так как они могут спровоцировать развитие язвы.
✔ Займитесь лечебной гимнастикой. Большие физические нагрузки при гастрите вредны, однако разумнаяфизкультура способствует восстановлению нервно-гуморальной регуляции пищеварения, нормализации секреторной и двигательной функции желудка, улучшению кровообращения в брюшной полости. Во время гимнастики ускоряется обмен веществ, увеличивается поступление кислорода, оврежденные клетки активно заменяются новыми, что способствует быстрому выздоровлению и снижает риск перехода гастрита в хроническую форму.
Во время гимнастики ускоряется обмен веществ, увеличивается поступление кислорода, оврежденные клетки активно заменяются новыми, что способствует быстрому выздоровлению и снижает риск перехода гастрита в хроническую форму.
Заключение
Диагноз «гастрит» вовсе не означает, что всю оставшуюся жизнь вам придется есть кашу. Будьте изобретательны и экспериментируйте на кухне. Однако учитывайте рекомендации диетологов и гастроэнтерологов. Начните со списка разрешенных и запрещенных продуктов, и вы увидите, что первый намного обширнее, а это значит, что и с гастритом можно получать удовольствие от еды, и, главное, – жить без боли в желудке.
Часто задаваемые вопросы
Сколько времени нужно сидеть на диете при гастрите?
В среднем лечебное питание при гастрите длиться около 3-х месяцев, срок устанавливает гастроэнтеролог.
Можно ли пить кофе при гастрите?
Употребление некрепкого натурального кофе допускается только при гастрите с пониженной кислотностью, в других формах гастрита кофе противопоказан.
Можно ли нарушать диету при гастрите?
Нарушение диеты при гастрите может привести к ухудшению самочувствия, прогрессированию заболевания, переходу в более серьезные формы.
Если Вас заинтересовала тема этой статьи, выскажите свое мнение, задайте вопросы или напишите отзыв.
Опоясывающий лишай (герпес): что это и лечится ли он Красные точки на коже – что означают и как избавиться
Диетическая таблица для пациентов с гастритом, Гастрит Диетическая таблица
О программе Диаграмма диеты Продукты питания, которые следует ограничить Что можно и нельзя Продукты питания, которые вы легко можете потреблять
О
Гастрит Диета необходима для лечения гастрита. Гастрит возникает при воспалении слизистой оболочки желудка и желудочно-кишечного тракта. Поскольку гастрит является расстройством пищеварения, очень полезно изменить свой рацион, включив в него диетические методы, которые уменьшат гастрит. Отказ от одних продуктов и добавление других — верный способ справиться с гастритом.
Отказ от одних продуктов и добавление других — верный способ справиться с гастритом.
Ниже приведены некоторые основные аспекты диеты при гастрите, на которые следует обратить внимание:
- Следует избегать напитков с кофеином, газированных и алкогольных напитков. Это связано с тем, что они, как известно, раздражают слизистую оболочку желудка и ухудшают симптомы гастрита. Вместо этого рекомендуется потребление зеленого чая, так как в нем мало кофеина и противовоспалительные свойства.
- Следует употреблять щелочные по своей природе продукты с низкой кислотностью, такие как овощи. Необходимо соблюдать осторожность, чтобы не есть продукты с высоким содержанием кислоты, такие как помидоры и цитрусовые, такие как лимоны и апельсины, поскольку они вредны для желудка, особенно для людей, страдающих гастритом.
- Настоятельно рекомендуются такие продукты, как яблоки, брокколи, морковь, бобы и овсянка, которые богаты клетчаткой, тогда как жирных и жареных продуктов следует полностью избегать и заменять их нежирными продуктами, такими как грудка индейки, рыба и курица.

- Известно, что продукты, богатые антиоксидантами, такими как витамины А и С и флавоноиды, такие как сладкий перец, листовая зелень, артишоки, чеснок, имбирь и ягоды, уменьшают воспаление и снижают риск расстройств пищеварения.
Диетическая диаграмма
| Воскресенье | ||
| Завтрак (8: 00-8: 30 утра) | Овощный суп (1 стакана) | |
| Средняя мело | Нежная кокосовая вода (1 стакан) + 1 яблоко (без кожуры) | |
| Обед (14:00-14:30) | Кичди (1/2 стакана) | |
| Вечер (16:00-16:30) ) | Вареный черный грамм (1/3 стакана) + черный чай (1 стакан) | |
| Ужин (20:00-20:30) | Кичди (1/2 стакана) | |
| Понедельник | ||
| Завтрак (8:00-8:30 утра) | Вареный белый нут с помидорами (1 стакан) | |
| Нежная кокосовая вода (1 стакан) + Виноград (1/2 стакана) | ||
| Обед (14:00-14:30) | Чапати (2) + Рыбное (1шт) рагу | |
| Вечер (16:00-16:30) | Жареные рисовые хлопья (1/2 чашки) + черный чай (1 чашка) | |
| Ужин (20:00–20:30) | Отварной рис (1/2 стакана) + запеченная тыква (1/3 стакана) | |
| Вторник | ||
| Завтрак (8:00–8:30) | Морковный суп (1 чашка) | |
| Полдник (11:00-11:30) | Нежная кокосовая вода (1 чашка) + гранаты (1/2 чашки) | |
| Обед (14:00-11:30) 14:30) | Вареный рис (1/2 стакана) + Капуста карри (1/3 стакана) | |
| Вечер (16:00-16:30) | Вареный картофель и черный грамм (1/2 стакана) + черный чай (1 чашка) | |
| Ужин (20:00–20:30) | Отварной рис (1/2 стакана) + картофельное пюре (2) + 1 ч. л. 30:00) л. 30:00) | Овощной суп (1 чашка) |
| Полдник (11:00-11:30) | Нежная кокосовая вода (1 чашка) + 1 гуава | |
| Обед (2:00-2:00) 15:00) | Морковь Уттаппам (1) + Райта (1/3 стакана) | |
| Вечер (16:00-16:30) | Воздушный рис (1/2 чашки) + черный чай (1 чашка) | |
| Ужин (20:00-20:30) | Кичди (1/2 чашки) | |
| Четверг | ||
| :00–8:30) | Суп с запеченными помидорами и болгарским перцем (1 чашка) | |
| Полдник (11:00–11:30) | Нежная кокосовая вода (1 чашка) + спелая папайя ( 1/3 чашки) | |
| Обед (14:00-14:30) | Чапати (2) + Запеченные овощи (1/2 чашки) + Райта (1/3 чашки) | |
| Вечер (16:00-16:30) | Вареный черный грамм (1/3 чашки) + черный чай (1 чашка) | |
| Ужин (20:00-20:30) | Вареный рис (1/2 стакана) + карри из бутылочной тыквы (1/3 стакана) | |
| Пятница | ||
| Завтрак (8:00-8:30 утра) | Суп из брокколи с болгарским перцем (1 стакан) | 4 Полдник (11:00–11:30) | Нежная кокосовая вода (1 чашка) + 1 апельсин |
| Обед (14:00–14:30) | Отварной рис (1/2 стакана) + Чечевичный суп (1/2 стакана) | |
| Вечер (16:00-16:30) | Жареные рисовые хлопья (1/2 стакана) + Черный чай (1 стакан) ) | |
| Ужин (20:00-20:30) | Отварной рис (1/2 стакана) + рыба (1шт. ) рагу (1/3 стакана) ) рагу (1/3 стакана) | |
| Суббота | 4 90 :00-8:30) | Морковно-свекольный суп (1 чашка) |
| Полдник (11:00-11:30) | Нежная кокосовая вода (1 чашка) + 2 Chikus | |
| Обед (14:00-14:30) | Доса (1) + Самбер (1/2 стакана) | |
| Вечер (16:00-16:30) | Вареный картофель и черный грамм ( 1/2 чашки) + черный чай (1 чашка) | |
| Ужин (20:00-20:30) | Вареный рис (1/2 чашки) + остроконечная тыква (без семян и без кожуры) Карриурри | |
Пищевые продукты, подлежащие ограничению
- Кофе и/или чай – содержание кофеина, вызывающее ГЭРБ.
- Острая пища. Специи и масала, как мы их называем, всегда оказывались раздражающими агентами и часто вызывали раздражение желудка.
- Алкоголь. Он не только добавляет в организм пустые калории, но и ухудшает состояние за счет чрезмерного брожения присутствующего в нем сахара, в результате чего избыточная выработка кислоты в желудке в сочетании с другими законными состояниями может привести к язве желудка.

- Кислые продукты, такие как цитрусовые и помидоры. Чем выше содержание кислоты в продуктах, тем выше вероятность избытка кислой среды внутри желудка и, следовательно, язвы желудка.
- Сырые овощи/салаты – следует избегать, так как они могут вызвать раздражение слизистой оболочки и привести к заражению H.pylori.
- Диета с высоким содержанием клетчатки – может разрушать/раздражать слизистую оболочку из-за своей грубой текстуры.
Что можно и что нельзя делать
Что делать:
- Переутомление и стресс подобны прямому приглашению к проблемам с желудком. Организм теряет способность выполнять нормальные пищеварительные функции, что часто связано с повышенной выработкой желудочной кислоты.
- 5 небольших легкоусвояемых приемов пищи в день через определенные промежутки времени являются ключом к хорошему пищеварению. Медленный прием пищи без разговоров и правильное пережевывание пищи также улучшают пищеварение. Он снижает газообразование в кишечнике, так как во время еды проглатывается меньше воздуха.

- Эмоциональное питание также вызывает подобные расстройства. Поэтому очень важно устранить любые так называемые основные причины, будь то психологические или эмоциональные, чтобы полностью выздороветь от указанного состояния.
- Необходимым условием для достижения здорового процесса пищеварения является эффективное обезвоживание организма. Выпивать 8-10 стаканов воды каждый день обязательно для предотвращения желудочных осложнений. Считается, что употребление 2-3 стаканов теплой воды первым делом с утра способствует регулярному опорожнению кишечника и облегчает расстройство желудка и метеоризм.
- Есть много продуктов, которые имеют большое значение для поддержания здоровья пищеварительного тракта. Пробиотики — это дружественные бактерии кишечника. Они помогают расщеплять пищу и облегчают ее переваривание. Кисломолочные продукты, такие как йогурт, содержат бактерии лактобациллы, которые, как известно, способствуют пищеварению. Зерновые без глютена, фрукты и овощи без цитрусовых, мясо с высоким содержанием клетчатки и нежирного белка — лучший выбор.

Запрещено:
- Избегание таких продуктов, как сложные углеводы и белки (трудно расщепляемые) после желудочного приступа, было бы хорошей идеей.
- Отказ от алкоголя и курения абсолютно необходим для восстановления после желудочного приступа. Их длительное употребление может привести к непоправимому повреждению кишечника.
- Для предотвращения гастрита важно воздерживаться от приема некоторых лекарств, таких как ацетаминофены, анальгетики, ибупрофен, нестероидные противовоспалительные препараты.
- Напитки с кофеином, такие как газированные напитки, чай и кофе, следует принимать контролируемой порцией. Крайне важно держать подальше от пшеницы, помидоров, лимонов, красного мяса и т. д.
- При гастрите также рекомендуется воздерживаться от молочных продуктов. Следует держаться подальше от всего острого и острого, например, перца, черного перца или красного порошка чили. В анамнезе они вызывают раздражение слизистой оболочки желудка.
 Овощи, такие как капуста, брокколи, брюссельская капуста, фасоль, более жесткие для кишечника, и от них следует держаться подальше.
Овощи, такие как капуста, брокколи, брюссельская капуста, фасоль, более жесткие для кишечника, и от них следует держаться подальше.
Продукты питания, которые можно легко употреблять
- Зерновые и бобовые: Зерновые (рис, овес, джовар, баджра и раги) и бобовые (красный грамм, зеленый грамм, бенгальский грамм и черный грамм дал) (правильно приготовленные).
- Фрукты и овощи: фрукты (тушеное яблоко, банан, папайя, гранат, груша, дыни (арбуз, мускусная дыня) и овощи (все тыквы, дамские пальчики, тинда, зеленые листовые овощи (индийский шпинат, листья пажитника, листья кориандра) ).
- Мясо, рыба и птица: нежирное мясо, курица без кожи, рыба (скумбрия, форель, сардина, лосось, тунец).
- Молоко и молочные продукты: Йогурт, другие кисломолочные продукты. Орехи и масла: миндаль, грецкие орехи, фисташка, оливковое масло, подсолнечное масло, масло сафлора, масло из рисовых отрубей.
Что есть и чего избегать
Термин гастрит относится к любому состоянию, которое включает воспаление слизистой оболочки желудка. Употребление определенных продуктов и отказ от других может помочь людям справиться с симптомами гастрита.
Употребление определенных продуктов и отказ от других может помочь людям справиться с симптомами гастрита.
Гастрит может быть острым или хроническим. Острый гастрит начинается внезапно и тяжело, в то время как хронический гастрит длится более длительное время.
Разные факторы вызывают разные виды гастрита. Симптомы включают:
- расстройство желудка
- боль в животе
- тошнота
- чувство сытости
У большинства людей гастрит незначителен и быстро проходит после лечения. Однако некоторые формы гастрита могут вызывать язвы или повышать риск развития рака.
Диета играет важную роль в пищеварении и общем состоянии здоровья. Соблюдение благоприятной для гастрита диеты может иметь большое значение для облегчения симптомов и улучшения самочувствия.
Некоторые продукты могут помочь справиться с гастритом и уменьшить его симптомы.
Диета обычно не вызывает хронический гастрит, но употребление некоторых продуктов может усугубить симптомы. Это могут быть:
Это могут быть:
- жареные
- острые
- очень кислые
Некоторые люди считают, что следующие продукты и напитки помогают облегчить симптомы гастрита:
- продукты с высоким содержанием клетчатки, такие как цельнозерновые продукты, фрукты, овощи и бобовые
- продукты с низким содержанием жира, такие как рыба, постное мясо и овощи
- продукты с низкой кислотностью, включая овощи и бобы
- негазированные напитки
- напитки без кофеина
Согласно обзору 2016 года, в некоторых исследованиях говорится, что пробиотики могут помочь при осложнениях со стороны желудка, вызванных бактериями, называемыми Helicobacter pylori , также известными как H. pylori .
Эти бактерии вызывают инфекцию пищеварительной системы, которая может привести к гастриту или язве желудка. На самом деле, H. pylori является наиболее распространенной причиной гастрита, на которую приходится 90 процентов случаев.
Вот почему полезные продукты с пробиотиками могут помочь при гастрите. К ним относятся:
- чайный гриб
- йогурт
- кимчи
- квашеная капуста
Более частые приемы пищи небольшими порциями также могут облегчить симптомы.
Некоторые виды гастрита могут затруднять усвоение организмом железа или витамина B12, что приводит к их дефициту. Поговорите со своим врачом о приеме добавок для предотвращения дефицита.
Продукты с высоким содержанием жира могут усилить воспаление слизистой оболочки желудка.
У некоторых людей пищевая аллергия может вызвать гастрит. В этих случаях выявление и отказ от этих продуктов может лечить и предотвращать заболевание.
Некоторые формы гастрита вызываются слишком частым употреблением алкоголя или его чрезмерным употреблением в течение короткого периода времени.
Продукты, которые могут раздражать желудок и усугублять гастрит, включают:
- кислые продукты, такие как помидоры и некоторые фрукты
- алкоголь
- газированные напитки
- кофе
- жирная пища
- жареная пища
- фруктовые соки
- маринованные продукты
- острая пища
- чай
Если вы заметили, что определенная пища или группа продуктов ухудшает ваши симптомы, отказ от этой пищи может предотвратить симптомы. Особенно это касается пищевой аллергии.
Особенно это касается пищевой аллергии.
При отсутствии лечения некоторые виды гастрита могут в конечном итоге привести к язве желудка, также называемой пептической язвой. Если у вас язва, типы продуктов, которые вы должны есть или избегать, аналогичны продуктам при гастрите.
При язве следует убедиться, что вы получаете продукты, богатые питательными веществами. Соблюдение здоровой сбалансированной диеты облегчает заживление язвы.
Согласно исследованию диеты и язвы желудка, проведенному в 2014 г., разрешены следующие продукты:
- молоко, йогурт и обезжиренные сыры
- растительные масла и оливковое масло
- некоторые фрукты, включая яблоки, дыни и бананы
- некоторые овощи, в том числе листовая зелень, морковь, шпинат и кабачки
- lentils, chickpeas, and soybeans
- lean meats
- natural juices
Research also suggests that people with a stomach ulcer may want to avoid:
- fried foods
- spicy peppers
- chocolate
- caffeinated drinks
- зерна горчицы
Существует очень мало исследований, подтверждающих эти конкретные диетические рекомендации при гастрите. Лучше всего проконсультироваться с врачом или диетологом по поводу индивидуальной диеты, основанной на ваших симптомах и реакциях на продукты.
Лучше всего проконсультироваться с врачом или диетологом по поводу индивидуальной диеты, основанной на ваших симптомах и реакциях на продукты.
Различные типы гастрита имеют разные причины. Некоторые из них включают:
Бактериальная инфекция
H. pyloriH. pylori бактерии являются наиболее распространенной причиной гастрита, на долю которых приходится 90 процентов случаев.
Основной причиной хронического гастрита является инфекция H. pylori в детстве, которая продолжает вызывать проблемы во взрослом возрасте.
Повреждение слизистой оболочки желудка
Различные факторы могут повредить слизистую оболочку желудка и вызвать гастрит, в том числе:
- употребление алкоголя и прием определенных веществ
- прием аспирина и болеутоляющих средств, включая нестероидные противовоспалительные препараты (НПВП)
- проглатывание разъедающих веществ
- наличие бактериальных или вирусных инфекций
- получение радиоактивного лечения верхней части живота или нижней части часть грудной клетки
- операция по удалению части желудка
Серьезная травма или заболевание
Серьезное заболевание или травма могут вызвать острый стрессовый гастрит.
Травма тела — не обязательно желудка — или болезнь, нарушающая приток крови к желудку, могут повысить кислотность желудка, вызывая гастрит.
Аутоиммунное заболевание
Аутоиммунное заболевание также может способствовать развитию гастрита. Это происходит, когда иммунная система начинает атаковать собственные здоровые ткани в слизистой оболочке желудка.
Пищевая аллергия
Связь между пищевой аллергией и гастритом пока не выяснена. Тем не менее, по данным Национальной организации редких заболеваний, пищевая аллергия может вызывать редкое воспаление желудочно-кишечного тракта, называемое эозинофильным гастроэнтеритом.
Проконсультируйтесь со своим врачом или сертифицированным аллергологом, чтобы определить пищевую аллергию.
При гастрите, вызванном H. pylori , врач также назначит антибиотики.
Лекарства, отпускаемые без рецепта, включая антациды, могут облегчить желудочные осложнения, но не лечат основное заболевание.

 Объем разового приема пищи должен быть не большим.
Объем разового приема пищи должен быть не большим.







 Овощи, такие как капуста, брокколи, брюссельская капуста, фасоль, более жесткие для кишечника, и от них следует держаться подальше.
Овощи, такие как капуста, брокколи, брюссельская капуста, фасоль, более жесткие для кишечника, и от них следует держаться подальше.