Лечение ожирения у детей | причины, диета, питание
Последние годы наблюдается стремительный рост количества детей и подростков, имеющих проблемы с лишним весом. Избыточное отложение жировой ткани в организме, то есть ожирение — это заболевание, которое необходимо лечить. Ожирение у детей может привести к серьезным проблемам со здоровьем: заболеваниям желудочно-кишечного тракта (запорам, диарее, холециститу, панкреатиту и др), сердечно-сосудистой системы (артериальной гипертензии, нарушениям в работе сердца), атеросклерозу, инсулинорезистентности, сахарному диабету 2 типа, нарушениям полового развития, эндокринным и метаболическим нарушениям, артрозу, апноэ сна, булимии, анорексии и др. И это, не говоря уже о психологических сложностях, проблемах с самооценкой, комплексах, насмешках одноклассников… В общем, если вы подозреваете у вашего ребенка наличие лишнего веса – не пускайте дело на самотек, обратитесь к эндокринологу!
Наш консультант: эндокринолог, диетолог клиники «Евромед» Наталья Владимировна Мичурина.
Как определить наличие ожирения?
Ожирение у ребенка так же, как у взрослого ставится на основании измерения индекса массы тела (соотношения роста к весу, рассчитывается по формуле: масса тела (кг) / [рост (м)]2), а также по антропометрическим измерениям: врач смотрит окружность талии, объем бедер.
Диагноз «ожирение» ставится, когда фактическая масса тела ребенка превышает возрастной норматив более чем на 15%, а индекс массы тела превышает 30.
Причины развития ожирения у детей
На развитие ожирения, как правило, влияет и генетическая предрасположенность, и образ жизни. По сути, лишний вес появляется при энергетическом дисбалансе – когда калорий потребляется больше, чем тратится. То есть, проще говоря – при несбалансированном рационе, переедании и низкой физической активности.
Кроме того, ожирение может развиваться вследствие серьезных патологических состояний и генетических заболеваний.
Дети, страдающие от лишнего веса, обычно питаются не самой полезной пищей.
Физической активности у современных детей тоже недостаточно: большую часть дня они проводят, сидя за партой в школе, делая уроки дома, играя в компьютерные игры, смотря телевизор или планшет. То есть у детей идет достаточно интенсивная умственная нагрузка, но катастрофически не хватает движения.
При выявлении ожирения врач, скорее всего, порекомендует выполнить биохимический анализ крови, исследование гормонального профиля. Возможно, понадобиться выполнить ребенку УЗИ щитовидной железы, УЗИ органов брюшной полости, МРТ гипофиза, а также некоторые другие обследования. Помимо помощи эндокринолога, ребенку может понадобиться консультация невролога, генетика, гастроэнтеролога, кардиолога, ортопеда, психотерапевта и других специалистов.
Виды ожирения
В зависимости от причин возникновения различают две формы ожирения: первичное и вторичное.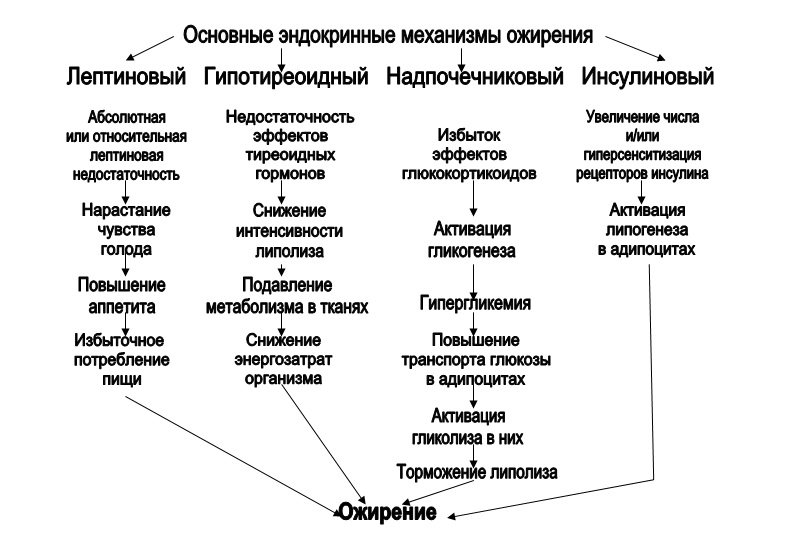
Первичное может быть связано с наследственной предрасположенностью (экзогенно-конституциональное) и связанное с неправильным питанием (алиментарное). В таких случаях огромную роль в формировании ожирения играет семья, поскольку особенности питания и образа жизни, желание заниматься спортом, прививают прежде всего родители.
Когда мы говорим о наследственной предрасположенности, речь идет не о том, что наследуется лишний вес — генетически обусловлены особенности протекания обменных процессов в организме. То есть от наследственности зависит то, насколько быстрый у ребенка метаболизм, насколько быстро он будет набирать вес при переедании.
Алиментарное ожирение, чаще всего, возникает в критические периоды развития: до 3 лет, в раннем детском возрасте (в группу риска по ожирению входят дети, имеющие при рождении массу тела более 4 кг, набирающие слишком много веса ежемесячно, находящиеся на искусственном вскармливании), дошкольном возрасте, в 5-7 лет, и в период полового созревания – в 12-16 лет.
Вторичное ожирение возникает вследствие различных врожденных и приобретенных заболеваний: эндокринопатий, поражения центральной нервной системы, психопатологических состояний и пр. Чаще всего ко вторичному ожирению приводят эндокринные заболевания (проблемы со щитовидной железой, надпочечниками, гипофизом, яичниками у девочек). Таким образом, ожирение может быть симптомом заболевания, но разобраться с этим может только врач.
Выделяется четыре степени ожирения у детей:
-
Ожирение I степени – масса тела ребенка превышает норму на 15-24%.
-
Ожирение II степени – масса тела ребенка превышает норму на 25–49%.
-
Ожирение III степени – масса тела ребенка превышает норму на 50–99%.
-
Ожирение IV степени – масса тела превышает допустимую возрастную норму более чем на 100%.

Лечение ожирения
При лечении ожирения основные мероприятия направлены на снижение массы тела и профилактику последующего набора лишнего веса.
Если ожирение вторичное, то врач начнет с лечения патологии, которая провоцирует развитие ожирения. Но и при первичном, и при вторичном ожирении для снижения массы тела необходимо изменение образа жизни ребенка: коррекция рациона питания и рациональные физические нагрузки.
В первую очередь, рекомендуется ограничить в рационе ребенка продукты, содержащие животные жиры и быстрые углеводы. Питание должно быть 5-7-разовым. Совместно с врачом рассчитывается суточная норма калорий для ребенка, и родителям необходимо ее соблюдать.
Параллельно с изменением рациона необходимо изменить двигательный режим ребенка. Для совсем маленьких детей рекомендуются длительные прогулки и подвижные игры, дошкольникам и школьникам нужно добавить соответствующие возрасту спортивные нагрузки (плавание, велосипед, легкая атлетика и т.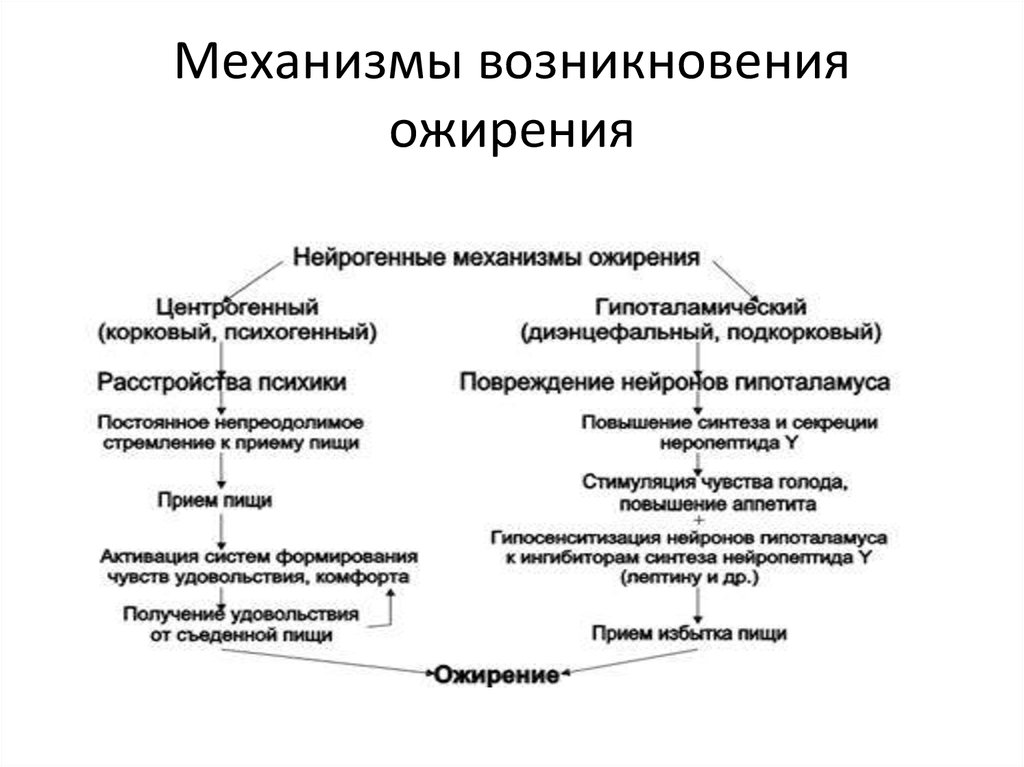 д.). Важно понимать, что врач может установить причины ожирения и дать подробные рекомендации, но контролировать питание ребенка и его двигательную активность должны родители. И отнестись к этому необходимо максимально серьезно!
д.). Важно понимать, что врач может установить причины ожирения и дать подробные рекомендации, но контролировать питание ребенка и его двигательную активность должны родители. И отнестись к этому необходимо максимально серьезно!
Профилактика ожирения
Любую проблему проще предупредить, чем лечить. Поэтому задача родителей с самого раннего возраста ребенка организовать ему адекватный режим питания и двигательной активности.
Поставьте целью формирование у ребенка правильных пищевых привычек, прививайте ему любовь к здоровому правильному питанию. Не стоит злоупотреблять фастфудом и сладостями – чем позже ваш ребенок познакомиться с этими продуктами, тем лучше. Рацион ребенка должен состоять из большого количества овощей, фруктов, сложных углеводов (каши, цельнозерновой хлеб), нежирного мяса, рыбы, нежирных кисломолочных продуктов.
Прививайте ребенку любовь к движению. С самыми маленькими можно делать гимнастику и посещать бассейн (детские бассейны принимают малышей, начиная с двух месяцев), как можно больше гуляйте на свежем воздухе.
Когда ребенок подрастет – запишите его в спортивную секцию. Сейчас существует огромное количество кружков для детей различного уровня подготовки. Выберите вместе с ребенком, какой вид спорта ему по душе: бег, танцы, велоспорт, лыжи, фигурное катание, хоккей, футбол, баскетбол, плавание, борьба – вариантов существует масса. Обязательно поддерживайте увлечение ребенка спортом.
Конечно, важно, чтобы родители показывали ребенку пример здорового образа жизни, согласитесь, вы не сможете убедить ребенка есть брокколи и паровые котлетки в то время, когда сами ужинаете картошкой фри. Да и родителям такое питание не полезно, а двигательные нагрузки необходимы. Так что организовывайте здоровый образ жизни для всей семьи – и вы избежите серьезных проблем со здоровьем как у себя, так и у ребенка.
Услуги
Детский эндокринологПедиатрПедиатрияОжирение
Определение | Ожирение | Причины | Диагностика | Рациональное |
Определение и классификация
Ни для кого не секрет, что избыточная масса тела – один из показателей состояния здоровья.
Ожирение – это:
– накопление жира в организме, приводящее к увеличению избыточной массы тела. Ожирение характеризуется избыточным отложением жира в жировых депо организма.
– результат такого потребления калорий с пищей, которое превышает расход калорий, то есть результат поддержания положительного энергетического баланса в течение длительного времени.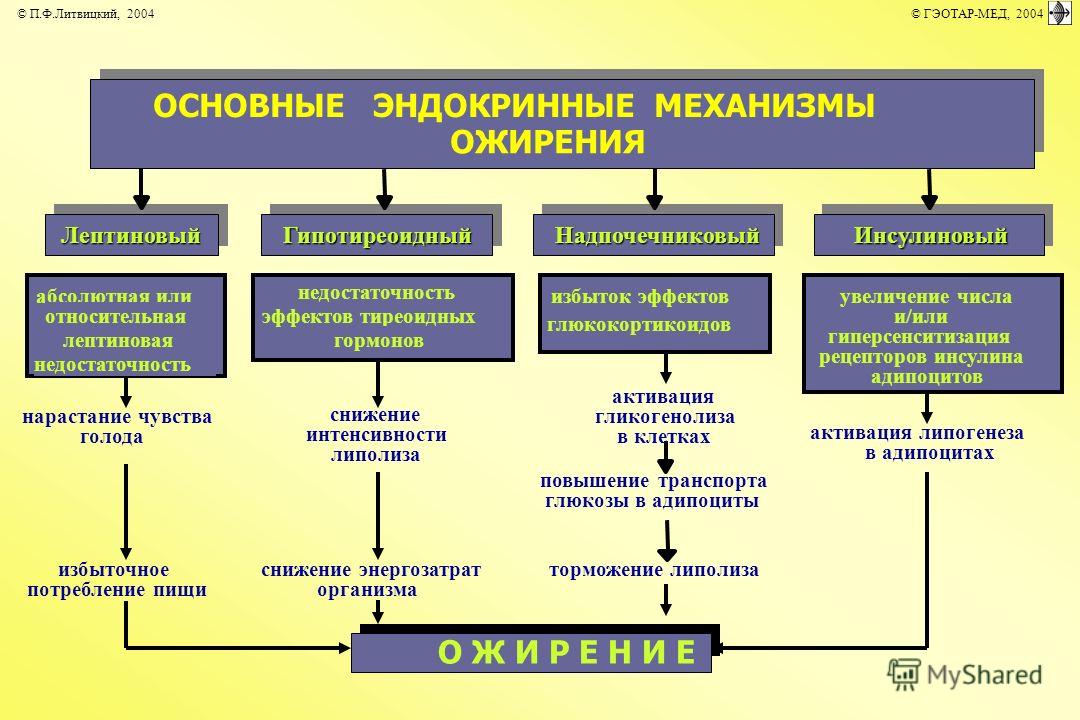
– хроническое заболевание, требующее длительного медицинского лечения и наблюдения, направленных на стабильное снижение массы тела, уменьшение частоты сопутствующих заболеваний и смертности. До 75% пациентов, соблюдавших диету (особенно очень низкокалорийную – около 400-800 ккал/сутки), набирают большую часть из потерянного веса в пределах 1 года.
Степени ожирения
|
Масса тела |
ИМТ |
Риск сопутствующих заболеваний, связанных с ожирением |
|
Дефицит массы тела |
<18,5 |
Низкий |
|
Нормальная масса тела |
18,5-24,9 |
Обычный |
|
Предожирение (избыточная масса тела) |
25,0-29,0 |
Повышенный |
|
Ожирение 1 степени |
30,0-34,9 |
Высокий |
|
Ожирение 2 степени |
35,0-39,9 |
Очень высокий |
|
Ожирение 3 степени |
>40,0 |
Чрезвычайно высокий |
Классификация ожирения
I. Первичное ожирение. Алиментарно-конституциональное (экзогенно-конституциональное)
Первичное ожирение. Алиментарно-конституциональное (экзогенно-конституциональное)
1. Конституционально – наследственное
2. С нарушением пищевого поведения (синдром ночной еды, повышенное потребление пищи на стресс)
3. Смешанное ожирение
II. Вторичное ожирение
1. С установленными генетическими дефектами
2. Церебральное ожирение
– опухоли головного мозга
– травма основания черепа и последствия хирургических операций
– синдром пустого турецкого седла
– травмы черепа
– воспалительные заболевания (энцефалит и др. )
)
3. Эндокринное ожирение
– гипофизарное
– гипотиреоидное
– климактерическое
– надпочечниковое
– смешанное
4. Ожирение на фоне психических заболеваний и/или приема нейролептиков
Стадии ожирения
а) прогрессирующая,
б) стабильная.
Типы ожирения
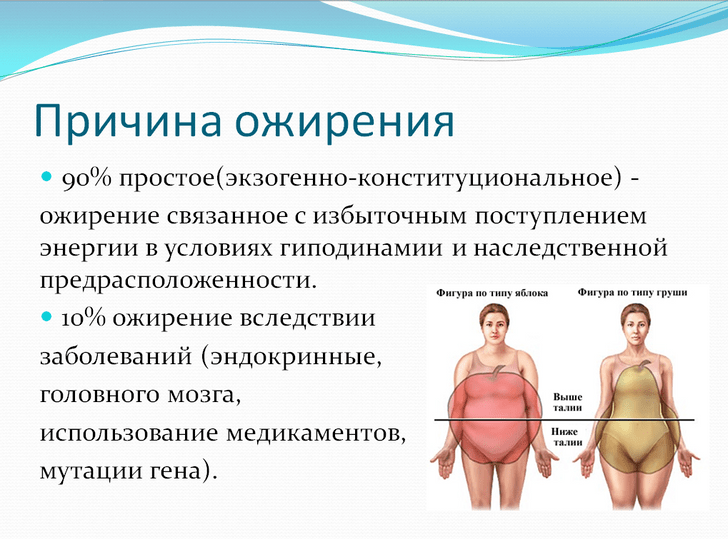
1. “Верхний” тип (абдоминальный), мужской
2. “Нижний тип” (бедренно-ягодичный), женский
Жир может располагаться
1. В подкожножировой клетчатке (подкожный жир)
В подкожножировой клетчатке (подкожный жир)
2. Вокруг внутренних органов (висцеральный жир)
Подкожно-жировая клетчатка в области живота + висцеральный жир брюшной полости = АБДОМИНАЛЬНЫЙ ЖИР
Отложение жировой клетчатки в абдоминальной области (верхний тип ожирения, или центральное ожирение) более четко связано с заболеваемостью и смертностью, чем нижний тип ожирения или чем степень ожирения!
Многочисленные исследования показали, что большое количество абдоминальной жировой ткани связано с высоким риском развития дислипидемии, сахарного диабета, сердечно-сосудистых заболеваний. Эта зависимость не связана с общим содержанием жира в организме. При одинаковом индексе массы тела (ИМТ), абдоминальное ожирение, или увеличенное отложение жировой клетчатки в области живота, сопровождается более высоким риском развития сопутствующих заболеваний, чем ожирение по нижнему типу.
Эта зависимость не связана с общим содержанием жира в организме. При одинаковом индексе массы тела (ИМТ), абдоминальное ожирение, или увеличенное отложение жировой клетчатки в области живота, сопровождается более высоким риском развития сопутствующих заболеваний, чем ожирение по нижнему типу.
Абдоминальное распределение жира увеличивает риск смертности у мужчин и женщин. Предварительные данные также свидетельствуют о наличии взаимосвязи данного типа отложения жира и саркомы у женщин.
Напомним, что наиболее простым показателем распределения жировой ткани является индекс ОТ/ОБ (отношение объема талии к объему бедер).
Высокое значение соотношения ОТ/ОБ означает преимущественное накопление жировой ткани в абдоминальной области, т.е. в верхней части тела. Мужчины и женщины входят в группу риска в том случае если ОТ/ОБ больше или равен 1,0 и 0,85 соответственно.
Для мужчин ОТ/ОБ 1,0
Для женщин ОТ/ОБ 0,85
Определение | Ожирение | Причины | Диагностика | Рациональное |
Клинические проявления | Особенности экзогенно-конституционального ожирения у детей
Особенности конституционально-экзогенного ожирения у детей первого года жизни. По данным Е. В. Пухова, И. Е. Мерзляка (1979), конституционально-экзогенное ожирение встречается у 76,6% детей первого года жизни. У всех детей, кроме наследственной отягощенности, авторы выявили и ошибки вскармливания, 20-40% детей имели большую массу тела при рождении [Е. Пухов В., Мерзляк Е. Никитина, 1979; Уилкинсон, 1977]. Нередко в отдельные месяцы дети прибавляют 1000 г. Кроме генерализованного избыточного развития подкожно-жировой клетчатки, никаких клинических симптомов обычно не бывает.
По данным Е. В. Пухова, И. Е. Мерзляка (1979), конституционально-экзогенное ожирение встречается у 76,6% детей первого года жизни. У всех детей, кроме наследственной отягощенности, авторы выявили и ошибки вскармливания, 20-40% детей имели большую массу тела при рождении [Е. Пухов В., Мерзляк Е. Никитина, 1979; Уилкинсон, 1977]. Нередко в отдельные месяцы дети прибавляют 1000 г. Кроме генерализованного избыточного развития подкожно-жировой клетчатки, никаких клинических симптомов обычно не бывает.
Избыток массы тела у детей раннего возраста обычно невелик, поэтому предлагается следующая градация степени ожирения: I степень – избыток 10-19%, II степень 20-29%, III степень – 30-45% массы тела. [Э. Пухов В., Мерзляк Е. Никитина, 1979].
Рост частоты ожирения у детей первого года жизни большинство авторов связывают с абсолютным или относительным их перекармливанием, которому способствуют искусственное вскармливание и отсутствие контроля за количеством пищи при каждом приеме пищи. Ожирение на первом году жизни способствует развитию респираторных инфекций и увеличивает в 2-3 раза вероятность ожирения в пожилом возрасте (примерно в половине случаев).
Ожирение на первом году жизни способствует развитию респираторных инфекций и увеличивает в 2-3 раза вероятность ожирения в пожилом возрасте (примерно в половине случаев).
Особенности конституционально-экзогенного ожирения у детей старше года. Жалобы нечастые, в ряде случаев (при умеренно выраженном ожирении) отсутствуют. У больных с выраженным ожирением отмечаются одышка при физической нагрузке, трудности в обучении, нарушение статики, сыпь, иногда головокружение, склонность к запорам.
При объективном обследовании в большинстве случаев состояние расценивается как удовлетворительное. Обращает на себя внимание ограничение подвижности ребенка. Возможна задержка в формировании навыков четкости движений. Большинство авторов отмечают у больных ожирением преобладание телосложения по гипертоническому типу.
Кожа, как правило, обычной окраски, нередко фолликулярный гиперкератоз. Толщину кожных складок необходимо измерять с помощью штангенциркуля [Клеарин А. И., 1978]. Распределение жира при ожирении у детей во многом зависит от пола, возраста, тяжести и длительности заболевания. В целом при конституционально-экзогенном ожирении отложение подкожно-жировой клетчатки относительно равномерное. Однако к периоду полового созревания у девочек подкожный жировой слой обычно более выражен в области таза, а у мальчиков на туловище (поясной и стволовой типы ожирения).
В целом при конституционально-экзогенном ожирении отложение подкожно-жировой клетчатки относительно равномерное. Однако к периоду полового созревания у девочек подкожный жировой слой обычно более выражен в области таза, а у мальчиков на туловище (поясной и стволовой типы ожирения).
Как было показано в работах А. И. Клиорина (1978) и его сотрудников, при целенаправленном обследовании детей с конституционально-экзогенным ожирением выявляют существенные изменения функционального состояния различных органов и систем. При исследовании дыхательной системы отмечают высокое стояние диафрагмы, повышение внутриплеврального давления, уменьшение трипсов легких, ухудшение вентиляции легочной ткани. Изменения в сердечно-сосудистой системе вызываются перегрузкой, в связи с чем дети быстро утомляются и страдают от одышки, болей в области сердца; имеются изменения ЭКГ и ФКГ. При обследовании органов пищеварения выявляют повышение внутрибрюшного давления, усиление или снижение продукции соляной кислоты, замедление или ускорение эвакуации пищи из желудка, поверхностный или атрофический гастрит, расслабление пилорического сфинктера и срыгивание содержимого язва двенадцатиперстной кишки в желудке, снижение активности экзокринной железы поджелудочной железы. Кроме того, у больных с ожирением часто диагностируют желчнокаменную и мочекаменную болезни.
Кроме того, у больных с ожирением часто диагностируют желчнокаменную и мочекаменную болезни.
Особенности роста и полового созревания. Дети с конституционально-экзогенным ожирением (с ранним началом) в препубертатном периоде роста на 1-2 года опережают своих сверстников и раньше вступления в половое созревание [Картелизед А. В., 1974; Клирин А. И., 1978; Поскитт, 1981; Barness, 1983], что согласуется с костным возрастом этих детей. В период полового созревания эта разница наиболее нивелируется. По времени ожирения и динамике росто-массовых показателей Court, Dunlop (1975) выделяют 2 группы детей. В первую группу вошли дети с ожирением, начавшимся внутриутробно (избыток массы тела при рождении или в раннем детстве, с повышенными массовыми показателями ИМТ и увеличением костного возраста, без нарушений жирового обмена. Диетотерапия малоэффективна. Во вторую группу входят дети с отсроченной ожирение, прибавка массы тела непропорционально росту (рост был ниже, чем у детей первой группы), выраженные нарушения жирового обмена, но хороший эффект от диеты.
Развитие болезни и ее клинические проявления А. В. Картелиз (1974) выделяет 6 вариантов, которые определяются характером наследуемых морфотипов” ребенка.
Большинство авторов отмечают, что начало полового созревания у некоторых детей при конституционально-экзогенном ожирении сопровождается снижением массы тела, а при других, наоборот, «осложняется» так называемым гипоталамическим синдромом пубертатного периода (пубертатный и подростковый базофилы, подростковый и юношеский диэнцефальный синдром).Частота гипоталамического синдрома пубертатного периода при прогрессирование ожирения II-III степени достигает 65% у мальчиков и 90% у девочек [Картелиз А. В., 1974]. На фоне полового созревания происходит ускорение прибавки массы тела, появляются нежно-розовые растяжки и гиперпигментация крупных складок, отмечается преходящее повышение АД, вегетативные нарушения.
Таким образом, отмечается некоторая неоднородность начала развития и клинических проявлений конституционально-экзогенного ожирения у детей, возможно, обусловленная неоднородностью клинического синдрома и различных вариантов или видов заболеваний с особенностями этиологии и патогенеза.
Гипоталамический синдром чаще возникает на фоне конституционально-экзогенного ожирения у детей и, по крайней мере, у части больных, по-видимому, является не осложнением, а естественной эволюцией заболевания. Искусственное выделение этого одного из патологических процессов и способствовало возникновению теории «жировой-генотип», не раскрывающей первенства конституциональных гипоталамических нарушений, так как доказательств этого утверждения в то время не было. На основании полученных результатов можно предположить, что при рождении и в течение первых лет жизни конституционально обусловленные гипоталамическими нарушениями проявления проявляются лишь дисрегуляцией энергетического баланса, избыточной массой тела и некоторым опережением соматических показателей. Нагрузка на гипоталамо-гипофизарную систему (в период первой физиологической тракции и преимущественно в пубертатный период) становится провоцирующим фактором, способствующим клиническому проявлению диспропорций. Однако для подтверждения этого предположения, безусловно, требуется целенаправленное комплексное изучение клинических и гормонально-метаболических параллелей в динамике заболевания.
Том 4 Выпуск 6 Стр. 362
УЖМБС 2019, 4(6): 362–369
https://doi.org/10.26693/jmbs04.06.364 Спорт и тренировка 9001 Медико-биологические аспекты подготовки спортсменов
Анализ индивидуальных путей повышения комплаентности больных ожирением как аспект определения целей реабилитации
Аравицкая М. Г.
- Прикарпатский национальный университет имени Василия Стефаника
- Украина, 76018, г. Ивано-Франковск, ул. Шевченко, 57
Реферат
Несмотря на доказанную многочисленными исследованиями эффективность диетотерапии и повышения физической активности для снижения массы тела, остается вопрос мотивации и уровня соблюдения рекомендаций для реализации разработанных реабилитационных программ остается открытым. Поэтому проблема повышения комплаентности больных с ожирением является актуальной.
Целью исследования явился анализ причин низкой приверженности реабилитации и поиск путей ее повышения у больных с алиментарно-конституциональным ожирением в контексте определения краткосрочных и долгосрочных реабилитационных целей. Материал и методы. Опрошено 288 человек второго зрелого возраста с алиментарно-экзогенным ожирением I–III степени, диагностированным по индексу массы тела. Участники должны были заполнить анкету, чтобы определить причины низкой комплаентности и возможные пути ее исправления. После годичного реабилитационного периода проведено ретроспективное определение эффективных методов повышения уровня приверженности реабилитации.
Результаты и обсуждение. Наиболее частыми причинами низкой комплаентности были: трудности с запоминанием программ; отсутствие резкой боли; голод и усталость; сложность адаптации предыдущих попыток похудеть к привычному образу жизни; неэффективность предыдущих попыток похудеть. Реже встречалось отсутствие поддержки со стороны семьи и других людей; тратить много времени на программы; дополнительная финансовая нагрузка; недоверие к немедикаментозным методам лечения.
При выявлении возможных методов повышения уровня приверженности реабилитации пациенты указывали на необходимость получения дополнительной информации о течении, осложнениях и рисках ожирения, принципах и механизмах воздействия реабилитационных мероприятий; индивидуальный подход к конкретным условиям жизни, работы, материального положения.
Материал и методы. Опрошено 288 человек второго зрелого возраста с алиментарно-экзогенным ожирением I–III степени, диагностированным по индексу массы тела. Участники должны были заполнить анкету, чтобы определить причины низкой комплаентности и возможные пути ее исправления. После годичного реабилитационного периода проведено ретроспективное определение эффективных методов повышения уровня приверженности реабилитации.
Результаты и обсуждение. Наиболее частыми причинами низкой комплаентности были: трудности с запоминанием программ; отсутствие резкой боли; голод и усталость; сложность адаптации предыдущих попыток похудеть к привычному образу жизни; неэффективность предыдущих попыток похудеть. Реже встречалось отсутствие поддержки со стороны семьи и других людей; тратить много времени на программы; дополнительная финансовая нагрузка; недоверие к немедикаментозным методам лечения.
При выявлении возможных методов повышения уровня приверженности реабилитации пациенты указывали на необходимость получения дополнительной информации о течении, осложнениях и рисках ожирения, принципах и механизмах воздействия реабилитационных мероприятий; индивидуальный подход к конкретным условиям жизни, работы, материального положения. Пациенты нуждались в психологической поддержке со стороны терапевта и со стороны членов семьи и окружающих, могли реализовать рекомендации по улучшению собственного состояния и, таким образом, решить свои проблемы (эстетические, личные, карьерные, связанные со здоровьем). При определении возможной продолжительности коррекции массы тела большинство пациентов считали оптимальным годовой период времени достижения целевого или желаемого веса. У представителей всех групп имелось представление о пожизненном контроле образа жизни, чаще всего при морбидной форме ожирения.
При ретроспективном анализе мер по повышению комплаентности наиболее эффективными оказались частое личное и постоянное мобильное наблюдение физиотерапевтом; эстетическое улучшение; улучшение самочувствия; индивидуальный подход к составлению программы реабилитации с учетом личных и финансовых факторов. Менее эффективными оказались дневники самоконтроля, психоэмоциональная поддержка, улучшение личных и семейных отношений.
Заключение.
Пациенты нуждались в психологической поддержке со стороны терапевта и со стороны членов семьи и окружающих, могли реализовать рекомендации по улучшению собственного состояния и, таким образом, решить свои проблемы (эстетические, личные, карьерные, связанные со здоровьем). При определении возможной продолжительности коррекции массы тела большинство пациентов считали оптимальным годовой период времени достижения целевого или желаемого веса. У представителей всех групп имелось представление о пожизненном контроле образа жизни, чаще всего при морбидной форме ожирения.
При ретроспективном анализе мер по повышению комплаентности наиболее эффективными оказались частое личное и постоянное мобильное наблюдение физиотерапевтом; эстетическое улучшение; улучшение самочувствия; индивидуальный подход к составлению программы реабилитации с учетом личных и финансовых факторов. Менее эффективными оказались дневники самоконтроля, психоэмоциональная поддержка, улучшение личных и семейных отношений.
Заключение. Нами были проведены подробные опросы с целью выяснения причин низкой комплаентности и методов улучшения, что позволило выявить индивидуальную мотивацию пациентов, определить краткосрочные и долгосрочные цели реабилитации.
Нами были проведены подробные опросы с целью выяснения причин низкой комплаентности и методов улучшения, что позволило выявить индивидуальную мотивацию пациентов, определить краткосрочные и долгосрочные цели реабилитации.
Ключевые слова: ожирение, комплаентность, физиотерапия, реабилитация
Полный текст: PDF (укр) 267K
Список литературы
- Приверженность к длительной терапии: данные для действий. Нью-Йорк, ВОЗ, 2003 г. Доступно по адресу: http://whqlibdoc.who.int/publications/2003/9241545992.pdf
- Jin J, Sklar GE, Oh MNS, Li SC. Факторы, влияющие на терапевтическое соблюдение: обзор с точки зрения пациента. Ther Clin Risk Manag. 2008 г.; 4(1): 269–86. https://www.ncbi.nlm.nih.gov/pubmed/18728716. https://doi.org/10.2147/TCRM.S1458
- Данылов Д.С. Терапевтическое сотрудничество (комплаенс): содержание, понимание, механизмы формирования и методы оптимизации. Неврология, нейропсихиатрия, психосоматика. 2014; 2: 4–12.
 [Русский] https://doi.org/ 10.14412/2074–2711–2014–2–4–12
[Русский] https://doi.org/ 10.14412/2074–2711–2014–2–4–12 - Хьюз Д.А., Багаст А., Хейкокс А., Уолли Т. Влияние несоблюдения требований на экономическую эффективность фармацевтические препараты: обзор литературы. Здоровье Экон. 2001 г.; 10 (7): 601–615. https://www.ncbi.nlm.nih.gov/pubmed/11747044. https://doi.org/10.1002/hec.609
- Urquhart J, Vrijens B. Новые данные о приверженности пациентов предписанным режимам дозирования лекарств: введение в фармионику. Больница Eur J Pharma Sci. 2005 г.; 11(5): 103–106. https://www.ncbi.nlm.nih.gov/pubmed/15772145. https://doi.org/10.1093/jac/dki066
- Cefalu WT, Bray GA, Home PD, Garvey WT, Klein S, Pi-Sunyer FX и др. Достижения в области науки, лечения и профилактики ожирения: размышления с форума экспертов по лечению диабета. Уход за диабетом. 2015 г.; 38 (8): 1567–82. https://www.ncbi.nlm.nih.gov/pubmed/26421334. https://www.ncbi.nlm.nih.gov/pmc/articles/4831905. https://doi.org/10.2337/dc15–1081
- Sturgiss EA, Sargent GM, Haesler E, Rieger E, Douglas K.



 [Русский] https://doi.org/ 10.14412/2074–2711–2014–2–4–12
[Русский] https://doi.org/ 10.14412/2074–2711–2014–2–4–12