причины, симптомы, признаки, стадии, диагностика (анализы), лечение, диета
Гастродуоденит – воспалительное заболевание зоны желудка, которое переходит в кишечник, с одновременным воспалением двенадцатиперстной кишки. Основные проявления заболевания – нарушение секреции сока и проблемы с моторикой. Заболевание может протекать как с местными, так и с общими симптомами.
Чаще всего гастродуоденит встречается у детей и подростков. По статистике, у половины учеников начальных классов есть легкие признаки этого заболевания. В старшей школе ситуация ухудшается, и жалобы, характерные для этого заболевания, присутствуют уже у 75% детей. В дальнейшем без лечения и соблюдения строгой диеты заболевание быстро переходит в язвенную болезнь желудка и кишечника. Именно поэтому гастродуоденит у взрослых – большая редкость.
Гастродуоденит по МКБ будет иметь код К29.
Причины и провоцирующие факторы
Гастродуоденит относится к полиэтиологическим заболеваниям. Но на сегодняшний день остается неясным, что именно может вызвать воспалительный процесс. Все предполагаемые причины гастродуоденита делятся на две большие группы: эндогенные и экзогенные.
Но на сегодняшний день остается неясным, что именно может вызвать воспалительный процесс. Все предполагаемые причины гастродуоденита делятся на две большие группы: эндогенные и экзогенные.
К внутренним, или эндогенным, причинам можно отнести повышенное образование кислоты в желудке, уменьшенное образование слизи, которая обладает защитными свойствами, нарушение гормонального фона в подростковом возрасте. Спровоцировать заболевание могут патологии со стороны печени, желчных путей и щитовидной железы.
Среди экзогенных, или внешних, факторов можно отметить употребление слишком острой, горячей или холодной пищи, химическое воздействие на организм ядовитых веществ, развитие в пищеварительном тракте бактерий из рода Helicobacter pylori.
Часто хронический гастродуоденит развивается на фоне длительного курения, однообразного питания, голодания или соблюдения строгих диет. Спровоцировать приступ боли могут употребление алкоголя и злоупотребление кофе или крепким чаем, а также психогенные факторы, такие как стресс, волнение, психическое напряжение.
К экзогенной группе врачи также относят длительный бесконтрольный прием лекарственных препаратов. Повредить слизистую оболочку могут антибиотики, глюкокортикостероиды, препараты из группы НПВС, аспирин, сердечные гликозиды.
Симптомы
Симптомы гастродуоденита могут выражаться только в изменениях в слизистой оболочке или протекать с добавлением общих проявлений, которые характерны для многих других заболеваний.
К общим проявлениям относятся слабость, повышенная утомляемость, бледность кожи, снижение массы тела, отказ от еды, астенический синдром. Могут развиться психоэмоциональные нарушения, возможны проблемы со сном, перепады артериального давления, тахикардия может сменяться брадикардией.
Однако ведущим признаком гастродуоденита является болевой синдром, который часто сочетается с диспепсическим. Боль обычно имеет тупой ноющий характер. Возникает через 2-3 часа после еды, локализуется в эпигастрии. Некоторые пациенты отмечают, что боль может отдавать в область около пупка или под ребра.
Гастродуоденит протекает в несколько стадий. Все начинается с повреждения слизистой оболочки. Это первая стадия течения заболевания, которую называют поверхностным гастродуоденитом. Воспалительный процесс при этом выражен слабо: нет эрозирования и других повреждений слизистой. Среди симптомов преобладают тошнота, запоры или поносы, неприятный вкус во рту, отрыжка или изжога.
Эрозивный гастродуоденит приходит на смену поверхностному. Вместе с воспалением на слизистой оболочке начинают образовываться язвы. Среди симптомов выделяют довольно сильную боль, постоянную изжогу после еды, тошноту, переходящую в рвоту, сильное расстройство желудка и диспепсические явления.
Гипертрофический гастродуоденит появляется под влиянием воспалительного и эрозивного процессов. Слизистая оболочка утолщается, разрастается, и желудочно-кишечный тракт уже не способен выполнять свою непосредственную функцию.
Атрофический гастродуоденит характеризуется истончением слизистой оболочки, из-за чего нарушается работа желудка и кишечника: кислота и ферменты вырабатываются в недостаточном количестве, поэтому полноценного переваривания пищи не происходит.
Хронический гастродуоденит, который длительное время остается без лечения, приводит к тому, что в кишечнике начинают плохо усваиваться полезные вещества. Нарушение усвоения жиров приводит к зловонному стулу, а нарушение усвоения белков проявляется в сухости и сильном выпадении волос, а также в появлении отеков. При нарушении усвоения углеводов появляется сильный метеоризм, а дефицит витаминов и микроэлементов приводит к снижению иммунитета и частым заболеваниям.
Обострение гастродуоденита может случится внезапно, даже натощак, но чаще всего это происходит через 2-3 часа после любого приема пищи.
Диагностика
Диагностикой и лечением гастродуоденита занимается врач-гастроэнтеролог.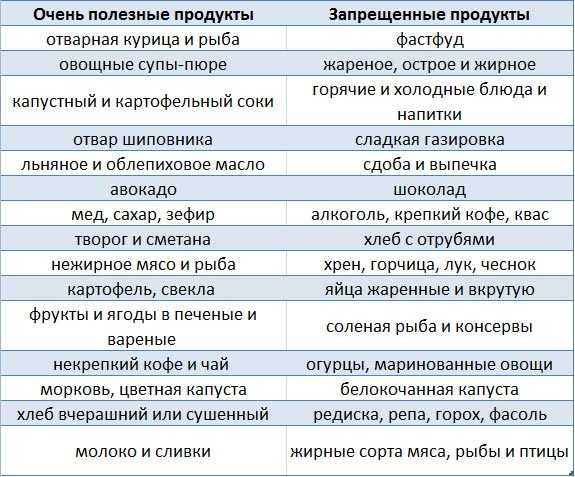 Кроме опроса, осмотра пациента, а также сбора анамнеза жизни и болезни, необходимо провести следующие анализы, которые помогут подтвердить гастродуоденит и выявить внутреннюю причину его развития:
Кроме опроса, осмотра пациента, а также сбора анамнеза жизни и болезни, необходимо провести следующие анализы, которые помогут подтвердить гастродуоденит и выявить внутреннюю причину его развития:
- цитологический метод выявления Helicobacter pylori;
- уреазный тест на выявление Helicobacter pylori;
- антигенный тест на Helicobacter pylori;
- общий анализ крови с СОЭ и лейкоцитарной формулой;
- общий анализ мочи;
- общий анализ кала (копрограмма);
- общий белок в крови;
- глюкоза в крови;
- креатинин в крови;
- мочевина в крови;
- холестерин общий;
- альфа-амилаза в крови;
- кальций, натрий, калий, хлор;
- кал на скрытую кровь.
Для подтверждения диагноза проводится эзофагогастродуоденоскопия, которая помогает обнаружить воспалительный процесс в желудке и начальном отделе кишечника. Во время исследования могут взять анализ на биопсию, который поможет поставить точный диагноз и выявить стадию развития болезни. Внутрижелудочная pH-метрия проводится для определения кислотности. УЗИ органов брюшной полости помогает быстро выявить любую сопутствующую патологию.
Во время исследования могут взять анализ на биопсию, который поможет поставить точный диагноз и выявить стадию развития болезни. Внутрижелудочная pH-метрия проводится для определения кислотности. УЗИ органов брюшной полости помогает быстро выявить любую сопутствующую патологию.
Лечение
Лечение гастродуоденита в основном проводится амбулаторно, но в тяжелых случаях требуется госпитализация в стационар. Выбор тактики терапии будет зависеть от вида заболевания, тяжести течения, возраста пациента, стадии болезни.
При повышенной кислотности при гастродуодените назначаются препараты из группы антацидов и ингибиторы протонной помпы. При пониженной кислотности используются ферменты. Хороший эффект дают обезболивающие средства и лекарства, которые обволакивают стенки желудка и кишечника, предупреждая дальнейшее развитие воспаления.
Антибиотики как лекарства при гастродуодените используются только при подтвержденном наличии Helicobacter pylori. Антисекреторные препараты уменьшают производство соляной кислоты, спазмолитики помогают справиться с болью и спазмами. Для нормализации микрофлоры кишечника рекомендуется совместный прием пребиотиков и пробиотиков.
Антисекреторные препараты уменьшают производство соляной кислоты, спазмолитики помогают справиться с болью и спазмами. Для нормализации микрофлоры кишечника рекомендуется совместный прием пребиотиков и пробиотиков.
Диета при гастродуодените соблюдается на протяжении всего периода лечения. Рекомендуются слизистые и протертые супы на овощном или рыбном бульоне, нежирные сорта рыбы и мяса, приготовленные на пару или сваренные до готовности.
На гарнир следует использовать крупы, вермишель, а все овощи подавать только в отварном виде. Хлеб должен быть подсушенный или в виде сухариков. Разрешены творог, некрепкий чай с молоком, кисломолочные продукты.
Рекомендации при гастродуодените пациент получает от врача. Следует на протяжении длительного времени соблюдать щадящую диету, осенью и весной пить отвары ромашки или чистотела, обязательно пройти курс физиотерапии, чаще пить минеральную воду, принимать курсами витамины, а для контроля за состоянием слизистой раз в год проходить ФГДС.
Прогноз
Диета при гастрите: меню питания, списки продуктов, рекомендации
Содержание:
➦ Что вызывает гастрит?
➦ Общие рекомендации по питанию при гастрите
➦ Примерные варианты меню на неделю
➦ Особенности питания в разные периоды гастрита
➦ Что следует изменить в образе жизни?
➦ Часто задаваемые вопросы
Гастрит – очень болезненное воспаление слизистой оболочки желудка. Он бывает острым и хроническим, часто вызывается бактерией Helicobacter Pylori, но может иметь и другие причины. Во всех случаях задачей специальной диеты при гастрите является обеспечение адекватного поступления питательных веществ, восстановление нормального пищеварения и устранение болезненных состояний после приема пищи.
Что вызывает гастрит?
Гастрит – это воспаление слизистой оболочки желудка, которое приводит к нарушению пищеварения и усваивания пищи. Причины его не всегда известны, однако установлено, что некоторые факторы могут ослабить слизистую оболочку желудка и увеличить риск развития гастрита.
В частности, данное это заболевание может быть вызвано инфекциями и бактериями (таких как Helicobacter pylori), длительным приемом лекарств, например, нестероидных противовоспалительных препаратов (НПВП), неправильным питанием, стрессом, беспокойством, травмой, злоупотреблением алкоголем и курением. К менее распространенным провоцирующим факторам относятся: желчный рефлюкс, аутоиммунные процессы, аллергические реакции, паразиты и радиационное воздействие.
Гастрит может возникнуть внезапно в виде изжоги, отрыжки, тошноты или прочих проблем с пищеварением после употребления определенных продуктов. Вполне допустимо, что эти симптомы исчезнут через несколько дней, однако есть вероятность, что они будут регулярно возвращаться и появляться в течение нескольких лет, превращаясь в хроническую форму.
Осложнения гастрита могут привести к другим проблемам со здоровьем, например, сильное повреждение слизистой оболочки желудка способствует образованию язвы – прободению стенки желудка с потерей содержимого.
Такое состояние опасно желудочным кровотечением, снижающим количество эритроцитов и способствующим развитию анемии. Постепенная атрофия слизистой желудка увеличивает риск развития рака желудка. Таким образом, лечение и профилактика гастрита является важным инструментом предупреждения более опасных болезней.
Общие рекомендации по питанию при гастрите
Как и во многих других состояниях здоровья, существуют определенные параметры риска, повышающие вероятность развития гастрита. Некоторые из них, например генетика, не поддаются контролю. Другие, такие как образ жизни, можно изменить. Диета — как раз одна из тех областей, с помощью которой можно предотвратить ухудшение состояния и даже избавиться от болезни.
Основные задачи диеты при гастрите – нормализация выработки желудочного сока, стимуляция заживления стенок и профилактика раздражения слизистой.
Правила питания для гастритников:
- Рацион с высоким содержанием клетчатки и антиоксидантов
- Исключение очень жирных продуктов
- Сокращение потребления рафинированных зерновых продуктов
- Ограничение пищи, раздражающей желудок
- Обеспечение потребления питательных веществ с учетом индивидуальной переносимости
- Употребление продуктов, обладающих противовоспалительным действием и полезных для пищеварения
- Достаточное потребление жидкости.
Что есть на диете при гастрите?
Известно, что гастрит часто вызывает жгучую боль в желудке, которая может усиливаться после употребления жирной или острой пищи. Среди других распространенных симптомов – тошнота, вздутие живота и отрыжка. Таким образом, диета при гастрите направлена на восстановление пищеварительного комфорта и уменьшение болей в животе после приема пищи. Рацион должен включать пищу, богатую растворимой клетчаткой, антиоксидантами, омега-3 и витамином А, которые доказали свою эффективность в борьбе с желудочными болями.
При гастрите следует избегать очень кислых продуктов, в частности цитрусовых и томатов. Овощи, используемые для придания остроты или большого количества аромата, такие как лук и чеснок, также могут быть трудно переносимыми и раздражающими желудок.
Лучше есть фрукты и овощи с низким содержанием кислоты или более нейтральные (щелочные), предпочтительно те, которые являются хорошими источниками клетчатки, например ягоды, тыква и морковь.
В большинстве случаев лучше предпочесть цельнозерновой хлеб, коричневый рис, овес, ячмень, макароны. Однако, при обострении состояния можно перейти на белый рис или картофель, которые легче перевариваются. Избегайте макаронных изделий или блюд на основе кукурузы, которые не одобрены для диеты при гастрите.
Из молочных продуктов подойдет обезжиренный несладкий йогурт с пробиотиками, молоко. Небольшими порциями можно кушать некоторые твердые сыры с низким содержанием соли. Следует избегать соусов, начинок и пудингов, приготовленных из жирных сливок.
Яйца, яичные белки и заменители яиц могут быть отличным источником белка. Тем не менее, их следует употреблять вареными, всмятку, в виде омлета, но не жареные. Не следует сочетать их с сосисками или ветчиной, не добавляйте масло и острые приправы.
Красное мясо в диете при гастрите не одобрено, лучше заменить его нежирной индейкой или курицей, можно есть отварную или запечённую рыбу.
При гастрите желудка не рекомендуется любая пища с высоким содержанием жира и сахара. Хлебобулочные изделия, выпечка, мороженое или пудинги могут раздражать воспаленный желудок. Шоколад также не одобряется. Для придания более яркого вкуса десертам можно использовать мед, имбирь, мяту и куркуму, которые успокаивают пищеварительную систему.
Гастритная диета должна содержать:
Растворимые пищевые волокна. Всестороннее исследование, проведенное Гарвардским университетом, показало, что диета с высоким содержанием клетчатки связана со снижением риска развития язвы. В течение 6 лет риск язвы был на 45% ниже у людей, которые придерживались питания с высоким содержанием клетчатки. К ним относятся: цельнозерновой овес, лен, ячмень, овощи и фрукты.
К ним относятся: цельнозерновой овес, лен, ячмень, овощи и фрукты.
Антиоксиданты. Некоторые исследования показали, что продукты, богатые антиоксидантами, особенно флавоноидами, способны замедлять рост H. Pylori – бактерии, ответственной за большинство гастритов и язв желудка. Источниками флавоноидов при гастрите являются: черника, облепиха, свежие и печеные яблоки, груши, абрикосы, персики, бананы.
Омега 3. При хроническом или остром гастрите рекомендуется употреблять Омега-3. Незаменимые жирные кислоты обладают мощным противовоспалительным действием на уровне клеток желудка. Лучшими источниками Омега-3 в рационе являются: лосось, форель, скумбрия, сельдь, сардины, тунец, орехи, морепродукты, льняное и конопляное масло и семена, чиа и тыквенные семечки.
Витамин А. Высокое потребление витамина А оказывает благотворное влияние на гастрит. Исследования Гарвардского университета показали, что у людей, регулярно употребляющих витамин А, вероятность развития гастрита и язвы снижается на 54% по сравнению с теми, которые потребляют его меньше. Повысить поступление в организм витамина А при гастрите можно с помощью моркови, сладкого картофеля, шпината, тыквы, салата, сладкого перца, свеклы, кабачков и дыни.
Повысить поступление в организм витамина А при гастрите можно с помощью моркови, сладкого картофеля, шпината, тыквы, салата, сладкого перца, свеклы, кабачков и дыни.
Другие пищевые рекомендации. Диета при гастрите должна содержать продукты с высокой питательной ценностью. К ним относятся: постное мясо, нежирная птица без кожи (курица, индейка), рыба, тофу, яйца и яичные белки, нежирный творог, обезжиренный йогурт, молоко, сливки, рис, овощи и фрукты с низкой кислотностью, масличные культуры.
Напитки. Употребление от 6 до 8 больших стаканов воды в день помогает бороться с обезвоживанием и повышенной кислотностью желудка при гастрите. Адаптированная диета рекомендует выпивать не менее 2 литров воды в течение дня. Из напитков: отвар шиповника или ромашки, некрепкий чай (лучше зеленый), кисели и компоты, некоторые соки (в зависимости от кислотности желудка), минеральная вода без газа.
Диетические добавки. Исследования показали, что пробиотики в добавках могут быть полезны при гастрите, способствуя балансу пищеварительной системы в целом. Они также препятствуют росту H. pylori, повышают эффективность антибиотиков и уменьшают побочные эффекты. Кроме того, с помощью соответствующих витаминно-минеральных комплексов можно увеличить поступление витамина В12, железа и прочих нутриентов, дефицит которых может наблюдаться при хроническом гастрите.
Они также препятствуют росту H. pylori, повышают эффективность антибиотиков и уменьшают побочные эффекты. Кроме того, с помощью соответствующих витаминно-минеральных комплексов можно увеличить поступление витамина В12, железа и прочих нутриентов, дефицит которых может наблюдаться при хроническом гастрите.
Что нельзя при гастрите?
Продукты, которых следует избегать в рационе при гастрите желудка:
➦ Рафинированная пища. Белый хлеб, классические макароны, а также другие изделия из белой муки раздражают слизистую желудка.
➦ Сладости. Помимо того, что они лишены клетчатки, конфеты, печенье и сладкие десерты часто оказывают агрессивное воздействие на желудок, способствуя воспалению и повышению кислотности.
➦ Раздражающие продукты. Рекомендуется уменьшить потребление пищи, содержащей метилксантины (кофе, чай, шоколад), и употреблять специи в умеренных количествах в соответствии с индивидуальной реакцией. Тем не менее, куркума продемонстрировала благотворное влияние на воспаление слизистой оболочки желудка.
➦ Напитки. Холодные напитки с высоким содержанием сахара, такие как газированные и спортивные, запрещены. Кислые соки (цитрусовый ил томатный) не допускаются. Некоторые другие фруктовые соки могут быть разрешены, но только с низким содержанием сахара. Не употребляйте алкогольных напитков, особенно вина, пива и коктейлей.
Внимание! Для больных гастритом одним из наиболее вредных спиртных напитков является шампанское и другие игристые вина.
Перечень продуктов, которые следует избегать при гастрите:
❌ рафинированные крупы, свежий хлеб, макароны из рафинированной муки
❌ картофель фри и панировка
❌ кислые фрукты и овощи
❌ кукуруза и продукты из нее
❌ жирная пища, фаст-фуд, бакалея
❌ мороженое, торты и пирожные, выпечка
❌ маринады, майонез, сливочные соусы
❌ орехи и ореховое масло (только в небольших количествах)
❌ чипсы и упакованные снеки
❌ обработанное мясо (колбаса, сосиски, хот-доги)
❌ красное мясо, утка, гусь
❌ копчености
❌ лук и чеснок (допускаются небольшие количества)
❌ специи, травы, приправы (особенно черный перец)
❌ томат и томатные продукты (сок, паста, соус)
❌ энергетические и газированные напитки
❌ алкоголь, кофе, шоколад, чай
Примерные варианты меню на неделю
Предлагаемое примерное меню рассчитано на каждый день недели.
Понедельник
1-й завтрак: протертый творог с ягодами, чай с молоком
2-й завтрак: 1 банан
Обед: молочный манный суп, паровые куриные котлеты, яблочный кисель.
Ужин: отварной хек с макаронами из цельнозерновой муки, отвар шиповника
На ночь: молоко с галетным печеньем
Вторник
1-й завтрак: гречневая (протертая) молочная каша, компот из сухофруктов
2-й завтрак: ягодный кисель
Обед: протертый рисово-молочный суп, отварное мясо, морковное пюре, отвар ромашки
Ужин: рыбные паровые котлеты с картофельным пюре, минеральная вода без газа
На ночь: молоко с галетным печеньем
Среда
1-й завтрак: 2 яйца всмятку, подсушенный хлеб, чай со сливками
2-й завтрак: смузи из банана с добавлением некислых ягод
Обед: овощной суп-пюре, мясные паровые тефтели с полувязкой рисовой кашей, компот из яблок и груш
Ужин: отварная рыба с соусом бешамель, протертая гречневая каша, отвар шиповника.
На ночь: молоко с галетным печеньем
Четверг
1-й завтрак: творожная запеканка, компот из свежих фруктов
2-й завтрак: печеные яблоки с орехами
Обед: куриный суп с вермишелью, ризотто с тыквой и запечёной телятиной,
Ужин: гречаники с фаршем на пару или припущенные в небольшом количестве воды, чай с молоком
На ночь: молоко с галетным печеньем
Пятница
1-й завтрак: омлет из 2-ух яиц, кусочек цельнозернового хлеба с мягким слабосоленым сыром, минеральная вода без газа
2-й завтрак: микс некислых ягод или кисель из них
Обед: уха из семги, на гарнир запеканка из кабачков и моркови, отвар ромашки
Ужин: кусочек отварной курицы с тыквенным пюре, заправленным кусочком сливочного масла, компот из сухофруктов
На ночь: молоко с галетным печеньем
Суббота
1-й завтрак: отварная овсянка с несладким йогуртом, некрепкий зеленый чай
2-й завтрак: фруктовое желе
Обед: суп рисовый молочный протертый, запеканка картофельная, фаршированная отварным мясом, компот из яблок.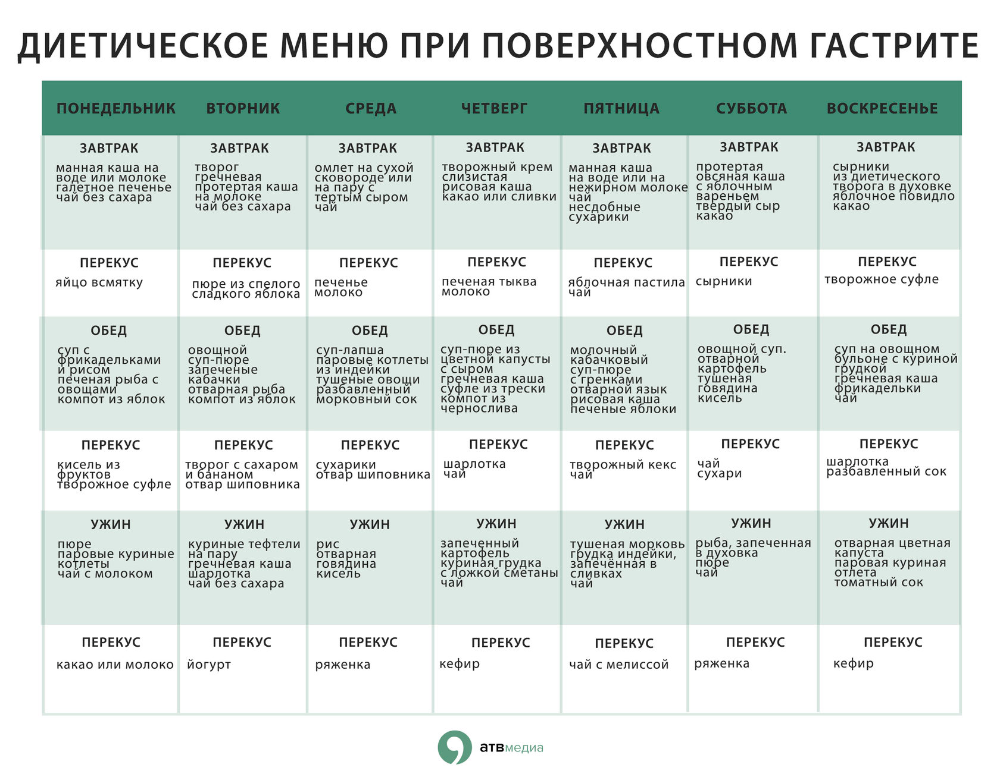
Ужин: отварная семга с запеканкой из цветной капусты, отвар ромашки.
На ночь: молоко с галетным печеньем
Воскресенье
1-й завтрак: вареники ленивые с нежирным несладким йогуртом и жидким медом, зеленый чай
2-й завтрак: орехи и сухофрукты
Обед: суп-лапша молочная, фрикадельки мясные паровые, картофельное пюре, кисель из ягод.
Ужин: котлеты рыбные паровые, рисовый пудинг, кисель молочный.
На ночь: молоко с галетным печеньем
Особенности питания в разные периоды гастрита
При выборе правильного питания (ПП) при гастрите необходима консультация гастроэнтеролога, чтобы определить форму и стадию заболевания. От этого зависит состав продуктовой корзины.
Диета при остром гастрите
В этом периоде нужно соблюдать строгую диету. В первые дни болезни пациенту вообще рекомендовано голодание, можно пить только воду и некрепкий чай без сахара. Затем назначается лечебное питание Стол 1А, а после стабилизации состояния можно перейти на диету Стол №1Б.
Затем назначается лечебное питание Стол 1А, а после стабилизации состояния можно перейти на диету Стол №1Б.
Основные принципы диеты при остром гастрите:
➤ дробное питание в одно и тоже время (до 6 раз в сутки)
➤ сокращение порций (примерно в 2 раза против обычных)
➤ снижение потребления соли до 6 г в сутки
➤ отварная, паровая или запечённая пища (но без корочки на поверхности)
➤ вся еда теплая и протертая
➤ количество воды в сутки – 1,5-2 литра.
В рационе нужно использовать нежирные продукты с пониженным количеством углеводов. Не употреблять запрещенные продукты (подробный перечень дает врач-гастроэнтеролог). Соблюдение этих принципов способствует быстрому выздоровлению и восстановлению слизистой желудка.
Диета при хроническом гастрите с повышенной кислотностью
Хронический гастрит развивается медленно и отличается не такими яркими симптомами. Этим он и опасен, так как человек может жить годами до определенного момента и не подозревать, что у него гастрит.
При хроническом гастрите гиперацидного типа (с повышенной кислотностью) врачи советуют придерживаться диеты Стол № 1. Ее основу составляют легкоперевариваемые продукты с высокой энергетической ценностью и оптимальным балансом питательных веществ. Пища, агрессивно воздействующая на слизистую желудка и повышающая секрецию соляной кислоты, запрещена. Еда должна быть теплой, очень горячая и очень холодная – под запретом.
Для снижения нагрузки на желудок необходимо соблюдать следующее:
➤ дробное питание, состоящее из 3-ех небольших приемов и 3-ех перекусов, распределенных в течение дня
➤ лучше кушать пищу вареную, запеченную или приготовленную на пару
➤ в виде жиров используйте льняное, рапсовое или оливковое масло
➤ количество соли — не более 10 г в день.
➤ нельзя есть кислые фрукты и овощи, бобовые.
В качестве вкусных десертов допускаются кисели (молочные и фруктовые), муссы, желе, зефир, пастила, варенье из сладких фруктов. Добавляйте семяна тыквы, чиа или льна в йогурты и супы. Как перекус можно использовать орехи и сухофрукты.
Как перекус можно использовать орехи и сухофрукты.
Запрещаются: любые жирные блюда, копчености, соления, консервы, соусы, специи, свежие овощи и фрукты, бобовые, грибы, кондитерские изделия, мороженое, а также кофе и шоколад (особенно молочный).
Соотношение продуктов по БЖУ (белки, жиры и углеводы) – 1:1:4. Продолжительность диеты определяет гастроэнтеролог.
Диета при хроническом гастрите с пониженной кислотностью
Основу диеты при хроническом гастрите желудка гипоацидного типа (с пониженной кислотностью желудочного сока) составляет Стол № 2. Цель лечебной диеты: стимуляция желудочной секреции, улучшение моторики желудочно-кишечного тракта. Здесь также предполагается 6-разовое питание с небольшим объемом порций, теплая пища, из рациона исключается грубая и трудноперевариваемая пища.
Основные правила питания:
➤ для приготовления блюд, кроме варки и приготовления на пару, разрешено запекание и тушение
➤ перетирать пищу не обязательно
➤ в рационе допускаются: подсушенный белый хлеб, несдобная выпечка, бисквиты, сухое печенье
➤ можно есть яйца всмятку или в виде омлета, любую нежирную молочную продукцию
➤ из овощей допускаются практически все, кроме агрессивно действующих на слизистую желудка (редис, лук, чеснок, перец)
➤ из напитков: компоты из сухофруктов, кисели, отвар ромашки, допускается некрепкий натуральный кофе и чай
➤ запрещаются: любые жирные блюда, копчености, соления, консерв, соусы, специи, свежие овощи и фрукты бобовые, грибы, кондитерские изделия, мороженое, а также крепкий кофе и шоколад (особенно молочный)
Соотношение по БЖУ аналогично предыдущему варианту.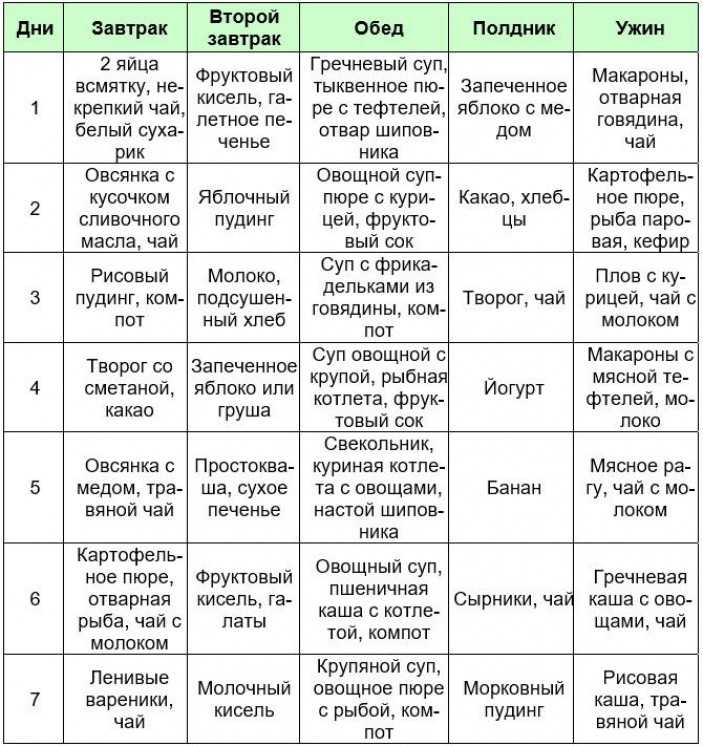
Диета при эрозивном гастрите
Данный вид гастрита характеризуется возникновением эрозирующих участков на слизистой оболочке желудка. Это один из самых распространенных видов гастрита, чаще всего встречается у взрослых. Воспалительный процесс сопровождается неприятными ощущениями (боль, тошнота, тяжесть). При наличии этих симптомов врач назначает комплексное лечение, состоящее из приема медикаментов и диету.
Питание полностью исключает пищу, способную вызвать обострение недуга либо дискомфорт и направлено на максимальное облегчение пищеварения. Такая диета способствует не только выздоровлению, но и обеспечивает снижение остроты обострений недуга.
Основные правила питания при эрозивном гастрите:
➤ дробный режим (5-6 раз в день) небольшими порциями
➤ теплая и перетертая в кашицу пища;
➤ продукты после варки, обработки на пару, тушения или запекания;
➤ вечерний прием не менее, чем за 2 часа до сна.
➤ солить блюда не рекомендуется.
После снятия острых симптомов пациент может питаться по программе стола №5.
Диета при атрофическом гастрите
При атрофическом гастрите наблюдается воспалительный процесс слизистой желудка, приводящий к отмиранию секреторных клеток желудка, участвующих в выработке соляной кислоты. Опасность состоит в возможных серьезных осложнениях вплоть до рака желудка. Лечебная – диета стол №2 – предусматривает употребление продуктов, усиливающих выделение сока желудка.
Правила питания при атрофическом гастрите:
➤ исключить пищу, вызывающую брожение: цельное молоко, свежую выпечку и т.п.
➤ еда должна поступать небольшими порциями
➤ не рекомендуются субпродукты
➤ хлеб только в ограниченном количестве, обязательно подсушенный или черствый, разрешены галеты, подсушенные бисквиты, макароны, но без острых приправ.
Диета при поверхностном гастрите
При поверхностном гастрите поражаются только верхние слои тканей – это начальная стадия воспалительного процесса и наиболее благоприятная форма гастрита, которая легче остальных поддается лечению. Цель диеты – не допустить прогрессирование заболевания и перехода в более тяжелую форму.
Цель диеты – не допустить прогрессирование заболевания и перехода в более тяжелую форму.
Правила диеты при поверхностном гастрите:
➤ не допускать чувства голода и переедания
➤ первый прием пищи – завтрак – не позднее часа после пробуждения
➤ кушать каждые 3 или даже 2,5 часа небольшими порциями
➤ запрещены горячие и холодные блюда, соленые и копченые продукты, фаст-фуд, магазинные полуфабрикаты, кислые фрукты и ягоды, алкоголь и газированные напитки.
Диета при антральном гастрите
Гастрит, поражающая нижний отдел желудка, называется антральным, так как локализуется в пилорической части желудка. Там секретируется гормон гастрин, который стимулирует повышенную секрецию соляной кислоты. Лечение проходит под наблюдением гастроэнтеролога, а соблюдение диеты– одно из важнейших условий для улучшения самочувствия. Она должна быть щадящей, включать легко усваиваемые блюда, не вызывающие раздражение слизистых оболочек желудка.
В рационе больных антральным гастритом запрещены острые приправы, кислые фрукты и ягоды, жареные, жирные и копченые продукты. Категорически нельзя курить, крайне нежелательным является употребление спиртных напитков.
Категорически нельзя курить, крайне нежелательным является употребление спиртных напитков.
Диета при катаральном гастрите
Катаральный гастрит сопровождается острым воспалением всей слизистой желудка, вызванной воздействием агрессивных агентов. Самая частая причина – приём вредной пищи, переедание, увлечение алкоголем, газированными напитками, курение, токсины, а также прием агрессивных медикаментов и бактериальные инфекции. В отсутствии адекватного лечения и диеты катаральный гастрит может привести к хронической форме, возникновению язв и желудочных кровотечений.
Правила лечебной диеты при катаральном гастрите:
➤ питание до 6 раз в день небольшими порциями
➤ разрешены: отварные овощи, нежирные бульоны, супы-пюре, мясо птицы и рыбы на пару, кисели и компоты из некислых ягод, отвар шиповника, галетное печенье
➤ запрещены: жирные, копченые, острые, жареные, очень горячие или холодные продукты, специи, газированные и алкогольные напитки, бобовые и свежие овощи.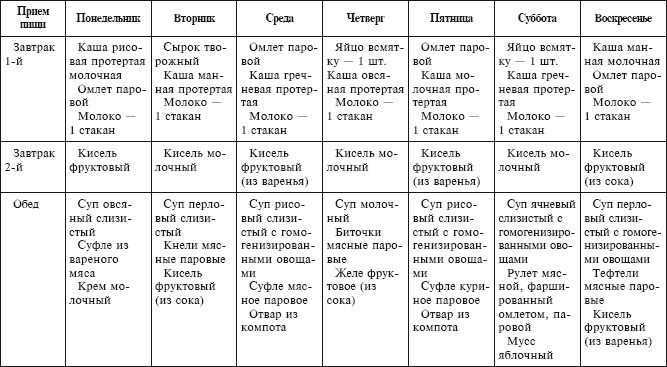
Что следует изменить в образе жизни?
Изменение образа жизни играет важную роль в лечении гастрита. Необходимо забыть о фаст-фудах, а также о многих ранее любимых блюдах и методах приготовления. Вся пища должна быть легкой, полезной и питательной одновременно. Меню при гастрите достаточно строгое без привычных вкусностей. Больным нельзя есть жирную, грубую, холодную, горячую пищу, жареное, копченое, острое, соленое и сладкое, необходимо соблюдать режим питания.
Вот основные правила жизни при гастрите:
✔ Ешьте меньше, но чаще. Принимайте пищу небольшими порциями. Частота – не менее 5 раз в день, желательно в одно и то же время. При этом перерывы между приемами должны быть незначительными – не более двух часов.
✔ Избегайте раздражающих продуктов питания. Самое главное, о чем следует помнить при приготовлении или выборе еды в рамках диеты при гастрите, — это избегать любых жареных, жирных, очень сладких и очень кислых блюд. Приготовление на пару, варка, запекание и тушение – вот наиболее подходящие варианты готовой пищи. Также важно помнить, что некоторые ингредиенты, используемые для придания вкуса, вызывают раздражение слизистой желудка.
Также важно помнить, что некоторые ингредиенты, используемые для придания вкуса, вызывают раздражение слизистой желудка.
✔ Избегайте алкоголя. При гастрите запрещено употреблять алкоголь, а также промышленные безалкогольные напитки. Любой спиртосодержащий напиток, попадая на стенки желудка, обжигает их, причем, чем выше крепость, тем сильнее ожог. Особенно опасно при гастрите употреблять спиртное при приеме антибиотиков, так как это может вызвать внутреннее кровотечение.
✔ Подумайте о смене обезболивающих. Гастрит обычно сопровождаются ощущением жжения в брюшной полости чуть ниже грудной кости. При хронизации процесса боль становится тупой и ноющей. Для ее уменьшения применяют спазмолитики и анальгетики. При гастрите нельзя использовать нестероидные противовоспалительные средства, так как они могут спровоцировать развитие язвы.
✔ Займитесь лечебной гимнастикой. Большие физические нагрузки при гастрите вредны, однако разумнаяфизкультура способствует восстановлению нервно-гуморальной регуляции пищеварения, нормализации секреторной и двигательной функции желудка, улучшению кровообращения в брюшной полости. Во время гимнастики ускоряется обмен веществ, увеличивается поступление кислорода, оврежденные клетки активно заменяются новыми, что способствует быстрому выздоровлению и снижает риск перехода гастрита в хроническую форму.
Во время гимнастики ускоряется обмен веществ, увеличивается поступление кислорода, оврежденные клетки активно заменяются новыми, что способствует быстрому выздоровлению и снижает риск перехода гастрита в хроническую форму.
Заключение
Диагноз «гастрит» вовсе не означает, что всю оставшуюся жизнь вам придется есть кашу. Будьте изобретательны и экспериментируйте на кухне. Однако учитывайте рекомендации диетологов и гастроэнтерологов. Начните со списка разрешенных и запрещенных продуктов, и вы увидите, что первый намного обширнее, а это значит, что и с гастритом можно получать удовольствие от еды, и, главное, – жить без боли в желудке.
Часто задаваемые вопросы
Сколько времени нужно сидеть на диете при гастрите?
В среднем лечебное питание при гастрите длиться около 3-х месяцев, срок устанавливает гастроэнтеролог.
Можно ли пить кофе при гастрите?
Употребление некрепкого натурального кофе допускается только при гастрите с пониженной кислотностью, в других формах гастрита кофе противопоказан.
Можно ли нарушать диету при гастрите?
Нарушение диеты при гастрите может привести к ухудшению самочувствия, прогрессированию заболевания, переходу в более серьезные формы.
Если Вас заинтересовала тема этой статьи, выскажите свое мнение, задайте вопросы или напишите отзыв.
Опоясывающий лишай (герпес): что это и лечится ли он Красные точки на коже – что означают и как избавиться
Гастрит у детей: что вам нужно знать
Медицинский обзор Drugs.com. Последнее обновление: 2 апреля 2023 г.
- Примечания по уходу
- Последующий уход
- Амбулаторный
- Разрядка
- Испанский
Что такое гастрит?
Гастрит — это воспаление или раздражение слизистой оболочки желудка ребенка.
| |
Что увеличивает риск развития гастрита у моего ребенка?
- Заражение бактериями, вирусами или паразитами
- Токсичный предмет, который проглотил ваш ребенок, например батарейка-таблетка
- Травма, например, повреждение желудка или кишечника вашего ребенка
- НПВП или стероидные препараты
- Аутоиммунные заболевания, такие как диабет, заболевания щитовидной железы или болезнь Крона
Каковы признаки и симптомы гастрита?
- Боль в животе, жжение или болезненность при нажатии на живот ребенка
- Полнота или стеснение в желудке
- Тошнота или рвота
- Потеря аппетита
- Неприятный запах изо рта
- Усталость или ощущение большей усталости, чем обычно
Как диагностируется гастрит?
Ваш поставщик медицинских услуг спросит о признаках и симптомах вашего ребенка и осмотрит его или ее. Вашему ребенку может потребоваться любое из следующего:
Вашему ребенку может потребоваться любое из следующего:
- Анализы крови могут быть использованы для выявления инфекции, обезвоживания или анемии.
- Образец стула может быть проверен на наличие крови или микробов, которые могут вызывать гастрит у вашего ребенка.
- Дыхательный тест может показать, является ли H. pylori причиной гастрита у вашего ребенка. Вашему ребенку дадут жидкость для питья. Тогда ваш ребенок будет дышать в мешок. Будет измерено количество углекислого газа в дыхании вашего ребенка. Избыточное количество углекислого газа может означать, что у вашего ребенка инфекция H. pylori.
- Эндоскопия может быть использована для поиска раздражения или кровотечения в желудке вашего ребенка. Во время процедуры будет использоваться эндоскоп (трубка со светом и камерой на конце). Медицинский работник может взять образец из вашего желудка для анализа.
Как лечится гастрит?
Симптомы у вашего ребенка могут исчезнуть без лечения. Лечение будет зависеть от того, что вызывает гастрит у вашего ребенка. Симптомы, вызванные токсичным предметом, например батарейкой-таблеткой, требуют немедленного лечения. Лекарства могут быть даны для лечения бактериальной инфекции или уменьшения желудочной кислоты.
Лечение будет зависеть от того, что вызывает гастрит у вашего ребенка. Симптомы, вызванные токсичным предметом, например батарейкой-таблеткой, требуют немедленного лечения. Лекарства могут быть даны для лечения бактериальной инфекции или уменьшения желудочной кислоты.
Варианты лечения
Следующий список лекарств так или иначе связан с этим заболеванием или используется для его лечения.
- омепразол
- пантопразол
- лансопразол
- эзомепразол
Как лечить или предотвращать гастрит?
- Храните батарейки и подобные предметы в недоступном для ребенка месте. Батарейки-таблетки легко проглотить, что может привести к серьезным повреждениям. Держите крышки батарей закрытыми. Это включает в себя электронные устройства, такие как пульты дистанционного управления. Храните все батарейки и токсичные материалы в недоступном для детей месте. Используйте замки с защитой от детей, чтобы уберечь детей от опасных материалов.

- Не давайте ребенку продукты, вызывающие раздражение. Такие продукты, как апельсины и сальса, могут вызывать жжение или боль. Давайте ребенку разнообразную здоровую пищу. Примеры включают фрукты (не цитрусовые), овощи, нежирные молочные продукты, бобовые, цельнозерновой хлеб, постное мясо и рыбу. Поощряйте ребенка есть небольшими порциями и пить воду во время еды. Не позволяйте ребенку есть как минимум за 3 часа до того, как он или она ляжет спать.
- Не курите рядом с ребенком. Никотин и другие химические вещества в сигаретах и сигарах могут усугубить симптомы у вашего ребенка и вызвать повреждение легких. Спросите своего поставщика медицинских услуг, если вы в настоящее время курите и вам нужна помощь, чтобы бросить курить. Электронные сигареты или бездымный табак по-прежнему содержат никотин. Поговорите со своим поставщиком медицинских услуг, прежде чем использовать эти продукты.
- Помогите ребенку расслабиться и уменьшить стресс.
 Стресс может увеличить кислотность желудка и усугубить гастрит. Такие занятия, как йога, медитация, осознанная деятельность или прослушивание музыки, могут помочь вашему ребенку расслабиться.
Стресс может увеличить кислотность желудка и усугубить гастрит. Такие занятия, как йога, медитация, осознанная деятельность или прослушивание музыки, могут помочь вашему ребенку расслабиться.
Звоните по номеру 911 в любом из следующих случаев:
- У вашего ребенка появилась боль в груди или одышка.
Когда следует обратиться за неотложной помощью?
- У вашего ребенка рвота кровью.
- У вашего ребенка стул черного цвета или с примесью крови.
- У вашего ребенка сильная боль в животе или спине.
Когда мне следует связаться с лечащим врачом моего ребенка?
- У вашего ребенка высокая температура.
- У вашего ребенка появились новые или ухудшающиеся симптомы, даже после лечения.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
Вы имеете право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и способах его лечения. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка. Вышеуказанная информация является только учебным пособием. Он не предназначен в качестве медицинского совета для отдельных состояний или методов лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы убедиться, что она безопасна и эффективна для вас.
Узнайте о состоянии здоровья вашего ребенка и способах его лечения. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какой уход вы хотите для своего ребенка. Вышеуказанная информация является только учебным пособием. Он не предназначен в качестве медицинского совета для отдельных состояний или методов лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы убедиться, что она безопасна и эффективна для вас.
© Copyright Merative 2023 Информация предназначена только для использования Конечным пользователем и не может продаваться, распространяться или иным образом использоваться в коммерческих целях.
Узнайте больше о гастрите
Варианты лечения
- Лекарства от гастрита/дуоденита
Инструкции по уходу
- Гастрит
Симптомы и лечение
- Гастрит
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Медицинская оговорка
Дуоденит | Система здравоохранения Святого Луки
Двенадцатиперстная кишка является первой частью тонкий кишечник. Это только за желудком. Дуоденит – воспаление слизистой оболочки из двенадцатиперстная кишка. Этот лист расскажет вам больше об этой проблеме со здоровьем.
Причины дуоденита
Наиболее частая причина дуоденита является инфицирование бактериями H. pylori (Helicobacter pylori). Вы также можете получить это здоровье проблема, если вы:
- Принимайте нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен, в течение длительного времени
- Целиакия, аллергия на глютен
- Болезнь Крона
- Пить алкоголь
- Дым
Симптомы дуоденита
Состояние может не вызывать
симптомы. Если симптомы действительно возникают, у вас могут быть:
Если симптомы действительно возникают, у вас могут быть:
Жгучая, судорожная или голодная боль в желудке
Газы или вздутие живота
Расстройство желудка (тошнота) и рвота
Полное чувство вскоре после начало еды
Диагностика дуоденита
Если ваш лечащий врач считает, у вас дуоденит, вы можете пройти эти тесты, чтобы убедиться:
- Верхний
эндоскопия с биопсией.
 Во время этого испытания тонкая гибкая трубка с
используется свет и камера на конце (эндоскоп). Ваш поставщик медицинских услуг переезжает
эндоскоп через горло в желудок и в двенадцатиперстную кишку. Объем посылает
изображения двенадцатиперстной кишки на видеоэкран. Небольшие образцы (биопсия) слизистой оболочки
можно взять двенадцатиперстную кишку. Эти образцы будут отправлены в лабораторию для тестирования на H.
пилори.
Во время этого испытания тонкая гибкая трубка с
используется свет и камера на конце (эндоскоп). Ваш поставщик медицинских услуг переезжает
эндоскоп через горло в желудок и в двенадцатиперстную кишку. Объем посылает
изображения двенадцатиперстной кишки на видеоэкран. Небольшие образцы (биопсия) слизистой оболочки
можно взять двенадцатиперстную кишку. Эти образцы будут отправлены в лабораторию для тестирования на H.
пилори. - Кровь, кал, биопсия желудка или дыхательный тест. Эти тесты позволяют проверить наличие H. pylori или других микробов. Образцы крови или стула
берутся и тестируются в лаборатории.
 Анализы крови также могут выявить целиакию. Для
дыхательный тест, вы проглатываете безвредное соединение. Если бактерии H. pylori находятся в вашем
тела, дополнительный углекислый газ может быть обнаружен в вашем дыхании.
Анализы крови также могут выявить целиакию. Для
дыхательный тест, вы проглатываете безвредное соединение. Если бактерии H. pylori находятся в вашем
тела, дополнительный углекислый газ может быть обнаружен в вашем дыхании. - Серия верхних отделов желудочно-кишечного тракта (ЖКТ) (редко случаи). Этот тест может дать больше информации о пищеварительном тракте. Это делает рентген верхних отделов желудочно-кишечного тракта от рта до малого кишечник.
Лечение дуоденита
Если у вас дуоденит, 1 или более из этих методов лечения могут помочь:
Прием антибиотиков убить H.
 pylori
pyloriПрием лекарств для уменьшения количество кислоты, которую вырабатывает желудок
Не принимать НПВП, такие как аспирин и ибупрофен. Но если вы принимаете аспирин при проблемах со здоровьем, таких как сердце болезни или инсульта, не прекращайте, пока не проконсультируетесь со своим лечащим врачом. Если вы принимаете НПВП от артрита или боли, узнайте у своего врача о других выбор.
Переход на безглютеновую диету если целиакия является причиной
Не употреблять алкоголь
Бросить курить
Ваш поставщик медицинских услуг может рассказать вам больше о необходимых методах лечения.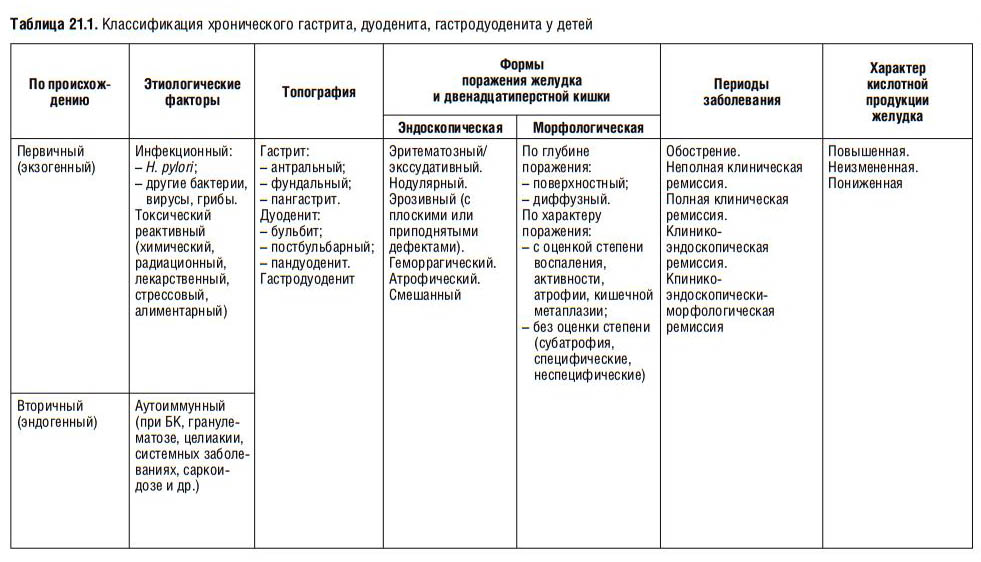


 Стресс может увеличить кислотность желудка и усугубить гастрит. Такие занятия, как йога, медитация, осознанная деятельность или прослушивание музыки, могут помочь вашему ребенку расслабиться.
Стресс может увеличить кислотность желудка и усугубить гастрит. Такие занятия, как йога, медитация, осознанная деятельность или прослушивание музыки, могут помочь вашему ребенку расслабиться. Во время этого испытания тонкая гибкая трубка с
используется свет и камера на конце (эндоскоп). Ваш поставщик медицинских услуг переезжает
эндоскоп через горло в желудок и в двенадцатиперстную кишку. Объем посылает
изображения двенадцатиперстной кишки на видеоэкран. Небольшие образцы (биопсия) слизистой оболочки
можно взять двенадцатиперстную кишку. Эти образцы будут отправлены в лабораторию для тестирования на H.
пилори.
Во время этого испытания тонкая гибкая трубка с
используется свет и камера на конце (эндоскоп). Ваш поставщик медицинских услуг переезжает
эндоскоп через горло в желудок и в двенадцатиперстную кишку. Объем посылает
изображения двенадцатиперстной кишки на видеоэкран. Небольшие образцы (биопсия) слизистой оболочки
можно взять двенадцатиперстную кишку. Эти образцы будут отправлены в лабораторию для тестирования на H.
пилори. Анализы крови также могут выявить целиакию. Для
дыхательный тест, вы проглатываете безвредное соединение. Если бактерии H. pylori находятся в вашем
тела, дополнительный углекислый газ может быть обнаружен в вашем дыхании.
Анализы крови также могут выявить целиакию. Для
дыхательный тест, вы проглатываете безвредное соединение. Если бактерии H. pylori находятся в вашем
тела, дополнительный углекислый газ может быть обнаружен в вашем дыхании. pylori
pylori