Операция желудка – примерное питание или меню после операции и отзывы об этом, каковы ее последствия и реабилитация
Резекция желудка — Википедия
Материал из Википедии — свободной энциклопедии
Резекцией желудка называют операцию, при которой удаляется значительная часть желудка, после чего восстанавливается непрерывность пищеварительного тракта.
Первая успешная резекция желудка была проведена Теодором Бильротом 29 января 1881 года по поводу рака привратника желудка. Следующая успешная операция была выполнена первым ассистентом Бильрота — Wolfler 8 апреля 1881 года. Этот пациент был первым из тех, кто жил после операции по поводу рака желудка пять лет.
Когда говорят просто «резекция желудка», то имеют в виду дистальную резекцию желудка — удаление нижних 2/3 и 3/4 его. Одним из вариантов этой операции является удаление антральной части желудка, составляющей около 1/3 всего желудка, а также субтотальная резекция, при которой удаляется почти весь желудок, остаётся только участок шириной в 2-3 см в верхней его части. Проксимальной резекцией желудка называют удаление верхней его части вместе с кардией, нижняя часть сохраняется в различной степени. В исключительных случаях, например в целях удаления доброкачественной опухоли, производится кольцевидная сегментарная резекция желудка: нижняя и верхняя части желудка сохраняются, средний же его сегмент удаляется. Полное удаление желудка называется гастрэктомией или тотальной гастрэктомией.
Дистальная гастрэктомия, гастропилорэктомия — то же самое, что и типичная резекция желудка — удаление 65-70 % нижней части желудка. Анатомически удаляется почти половина тела желудка, антральная часть его и привратник.
Цель резекции желудка различна в зависимости от показаний для операции. Два наиболее частых заболевания, по поводу которых она производится, — это карцинома и пептическая язва.
Рак желудка в ранней стадии — одна из наиболее легко оперируемых и в то же время наиболее трудно распознаваемых опухолей. Перед хирургом стоит задача радикально устранить все опухолевые ткани в интересах ликвидации метастазов. Наиболее частые пути распространения рака желудка:
- распространение в пределах стенки желудка;
- непосредственный переход на соседние с желудком органы;
- лимфогенные метастазы;
- гематогенные метастазы;
- канцероматозная имплантация брюшины.
С хирургической точки зрения, особенно большое значение имеют первые три вида распространения опухолей. Примерно в 10 % случаев рака желудка показана резекция 2/3 желудка. Примерно в 60 % случаев рака желудка приходится производить субтотальную резекцию, так как только этот объем вмешательства предоставляет возможность для удаления широкой лимфатической сети.
Резекция при пептической язве желудка имеет следующие две основные цели. С одной стороны, в ходе этой операции необходимо удалить из организма болезненный, чреватый опасностями патологический участок — язву, а с другой стороны, следует предотвратить рецидив язвы на сохраняющейся здоровой желудочно-кишечной стенке. В настоящее время благодаря успехам антихеликобактерной терапии резекция, имеющая ряд серьёзных осложнений, применяется редко, обычно в случае язв большого размера или осложнившихся тяжёлым рубцовым стенозом желудка.
Существует огромное количество различных способов резекции желудка и восстановления желудочно-кишечного тракта (ЖКТ). В 1881 году Теодор Бильрот провёл резекцию желудка, в которой для восстановления непрерывности ЖКТ наложил анастомоз между оставшейся верхней культёй желудка и культёй двенадцатиперстной кишки. Этот способ получил название Бильрот I. Также в 1885 году всё тем же Бильротом был предложен ещё один способ восстановления непрерывности ЖКТ путём наложения анастомоза между оставшейся культёй желудка и тощей кишкой. Культя двенадцатиперстной кишки ушивалась. Этот способ получил название Бильрот II. Эти способы применяются до сих пор, но в последние годы повсеместно господствует стремление оперировать по способу Бильрот I, и только при невозможности выполнить эту операцию прибегают к способу Бильрот II.
- по Бильрот I — формирование анастомоза между культёй желудка и 12-перстной кишкой по типу «конец-в-конец». Преимущества метода:
- сохранение анатомо-физиологического пути пищи;
- адекватная резервуарная функция культи желудка;
- отсутствие прямого контакта слизистой оболочки желудка со слизистой оболочкой тощей кишки, что полностью исключает образование пептических язв соустья.
- техническая простота и быстрота выполнения операции
Недостатки: возможность натяжения тканей в области анастомоза культи желудка и двенадцатиперстной кишки и наличие в верхней части гастроэнтероанастомоза стыка трёх швов. Обе особенности могут привести к прорезыванию швов и вызвать несостоятельность анастомоза. При соблюдении правильной техники операции можно избежать влияния этих неблагоприятных факторов.
- по Бильрот II — наложение широкого анастомоза между культёй желудка и начальной частью тощей кишки по типу «бок-в-бок». Применяется обычно в случае невозможности создать гастроэнтероанастомоз предыдущим способом.
- по Гофмейстеру-Финстереру — модификация предыдущего способа. Культя двенадцатиперстной кишки при этом способе ушивается наглухо, анастомоз (несколько более узкий за счёт частичного ушивания проксимальной части культи желудка) накладывается между культёй желудка и тощей кишкой в изоперистальтическом направлении по типу «конец-в-бок». Петлю тощей кишки подводят к культе желудка позади поперечной ободочной кишки через отверстие в её брыжейке. В настоящее время признано, что этот способ имеет много недостатков: одностороннее выключение из пищеварительного тракта двенадцатиперстной кишки, угроза недостаточности швов культи двенадцатиперстной кишки, развитие послеоперационных осложнений: синдрома приводящей петли, демпинг-синдрома, дуоденогастрального рефлюкса с развитием хронического атрофического гастрита.
- по Ру — ушивание проксимального конца двенадцатиперстной кишки, рассечение тощей кишки с формированием анастомоза между культёй желудка и дистальным концом тощей кишки. Проксимальный конец тощей кишки (с двенадцатиперстной кишкой) при этом соединяется («конец-в-бок») со стенкой тощей кишки ниже места гастроеюнального анастомоза. Этот способ обеспечивает профилактику дуоденогастрального рефлюкса.
- по Бальфуру
- Литтманн И. Оперативная хирургия. — 3-е (стереотипное) издание на русском языке. — Будапешт: Издательство Академии наук Венгрии, 1985. — С. 424-448. — 1175 с.
- Кованов В.В. Оперативная хирургия и топографическая анатомия. — 4-е издание, дополненное. — М.: Медицина, 2001. — С. 345-351. — 408 с. — 20 000 экз. — ISBN 5-225-04710-6.
- Юдин С.С. Этюды желудочной хирургии. — М.: Медгиз, 1955. — 15 000 экз.
Операция на желудке: лапароскопия, ваготомия, резекция
При некоторых патологиях, операция на желудке — единственный способ решения проблемы работы ЖКТ. Хирургическое вмешательство проводится только в условиях медицинского учреждения хирургом, с введением наркоза в организм оперированного. Необходимость такой методики устанавливается индивидуально.
Когда и кому назначают операции?
Необходимость восстановить функциональность желудка оперативным вмешательством возникает при резком обострении таких хронических недугов, как:
- гастрит;
- перитонит;
- дуоденит;
- эрозия;
- новообразования органа.
Кроме того, оперативное вмешательство проводится, если воспаление желудка распространилось на соседние ткани или произошло заражение крови. В таком случае пораженные фрагменты удаляют. И также хирургическая методика применяется на поздних стадиях ожирения, с целью снижения объема желудка и последующей потери веса.
Вернуться к оглавлениюПри обнаружении противопоказаний, проводить лапароскопическое вмешательство запрещено.
Подготовка к хирургии
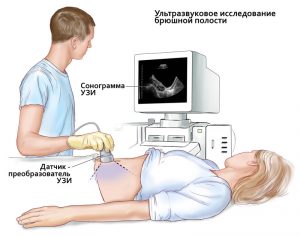 При подготовке пациента к оперативному вмешательству проводят УЗИ органов брюшной полости.
При подготовке пациента к оперативному вмешательству проводят УЗИ органов брюшной полости.Техника операции во многом зависит от подготовки. Если у больного было запланировано вмешательство, подготовка пациента заключается в проведении следующих мероприятий:
- общий анализ кала и мочи;
- исследование крови;
- фиброгастродуоденоскопия;
- кардиограмма;
- рентген дыхательной системы;
- УЗИ органов брюшной полости;
- аллергопробы.
Кроме того, перед вмешательством больному делают клизму и промывают желудок. Экстренные реконструктивные вмешательства проводят при сильном кровотечении или открытии язвы. В таком случае проводить лабораторные исследования некогда и врач уточняет у пациента развитие возможных аллергических реакций на препараты и патологий со стороны сердечно-сосудистой или дыхательной системы.
Вернуться к оглавлениюКлассификация и особенности проведения
В зависимости от состояния больного и степени развития поражения, врач принимает решение какую операцию сделать. Существует несколько разновидностей вмешательств, которые предполагают свои особенности в подготовке и проведении, а также требуют определенных навыков хирурга. Классификация строится на нескольких факторах:
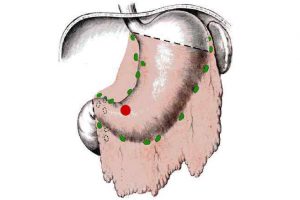 При радикальном характере вмешательства причина патологии устраняется полностью.
При радикальном характере вмешательства причина патологии устраняется полностью.- Характер вмешательства:
- радикальное — полное устранение причины патологии;
- паллиативное — частичная ликвидация провоцирующего фактора;
- симптоматическое — купирование проявлений патологии.
- Срочность:
- экстренные — сразу после диагностирования;
- срочные — проводят максимум через 2 суток после постановки диагноза;
- плановые — предполагают полную предоперационную подготовку.
- Этапность:
- одностадийные;
- двухэтапные;
- многокомпонентные.
Также есть понятие «повторная операция», которую можно делать по истечении восстановительного срока, после предшествующей и выделяют симультанное вмешательство, предполагающее выполнение нескольких хирургических техник одновременно. Каждая из разновидностей проходит по определенному алгоритму и предполагает характерную реабилитацию.
Вернуться к оглавлениюРезекция желудка
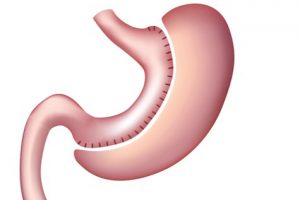 Резекцию пищеварительного органа проводят при невозможности восстановления его другими способами.
Резекцию пищеварительного органа проводят при невозможности восстановления его другими способами.Это полная полостная хирургия, которая считается особенно травматичной. Такое вмешательство проводится только в случае, если желудок не подлежит восстановлению другими методиками. Современная техника проведения существенно упрощена. Обычно резекцию проводят при развитии рака желудка или появлении новообразований доброкачественной природы. Подобное лечение происходит в несколько этапов:
- Осмотр брюшины и определение возможности оперировать.
- Отсечение желудочных связок и придание органу подвижности.
- Удаление необходимой части желудка.
- Соединение культи органа и кишечника.
Резекция желудка может быть двух видов:
- Полной — удаление более 90% органа.
- Частичной – иссечение части желудка:
- дистальная резекция — удаление нижней трети органа при неинфильтративной опухоли;
- проксимальный тип — операция новообразований, не прорастающих в серозную оболочку.
Операция при язве
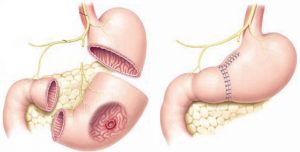 При язве пищеварительного органа к хирургическому вмешательству прибегают крайне редко.
При язве пищеварительного органа к хирургическому вмешательству прибегают крайне редко.В большинстве случаев, правильный уход и медикаментозное лечение позволяют избавиться от патологии без вмешательства хирургов. Однако, если решение лечить недуг таким путем безрезультатно, прибегают к операции. Для предотвращения повторного появления заболевания удаляют антральный и пилорический отделы органа так, чтобы осталось ¼ желудка.
Вернуться к оглавлениюПодобное удаление желудка устарело. Для удаления проводят малотравматичные вмешательства, воздействующие на причину патологии.
Хирургия при ожирении
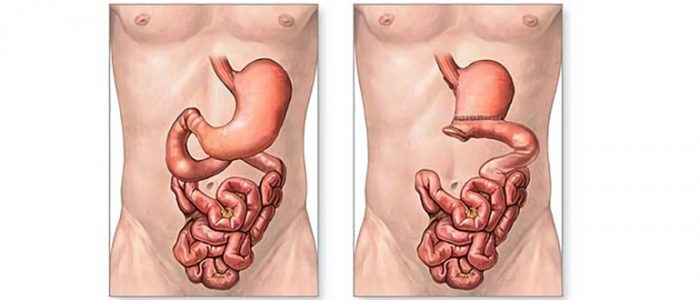
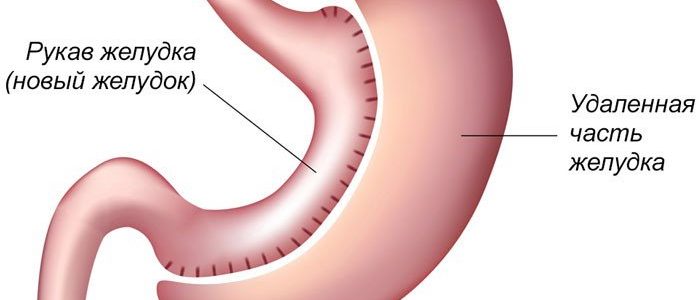
При чрезмерном превышении массы тела, больному назначают продольную резекцию или «рукавное» удаление. Вмешательство предполагает отсечение большей части органа, с сохранением клапанов желудка после операции. Такое мероприятие позволяет уменьшить объем, но не нарушает пищеварительный процесс. Эта методика снижает аппетит за счет иссечения зоны, вырабатывающей соответствующий гормон.
Вернуться к оглавлениюРадикальная операция при раке
 Гастрэктомия является многоэтапным методом оперативного лечения рака пищеварительного органа.
Гастрэктомия является многоэтапным методом оперативного лечения рака пищеварительного органа.Если состояние больного и результаты диагностики указывают на наличие злокачественного новообразования в желудочной полости, проводят сложные, многоэтапые операции. Если патологию запустить, понадобится полное удаление органа — гастрэктомия. Этот вид вмешательства сложнее, чем резекция, поскольку производится иссечение желудка, лимфоузлов и сальника. Радикальные операции при раке желудка предполагают строгое пожизненное соблюдение строгих правил питания.
Вернуться к оглавлениюГастроэнтеростомия
В случае противопоказаний к проведению резекции, больным назначают эту разновидность операции. Она предполагает образование соустья между желудочной полостью и тонким кишечником. Цель — снятие нагрузки с органа и ускорение эвакуации пищи. Несмотря на это, проведение такого вмешательства возможно лишь в случае отсутствия других вариантов из-за большого количества осложнений.
Вернуться к оглавлениюВаготомия желудка
Этот вид вмешательства — новаторский подход к лечению язвенного поражения органа. Операция предполагает иссечение блуждающего нерва, обеспечивающего передачу импульсов для повышенной выработки кислоты. После хирургии уровень кислотности снижается и язвы проходят. Впервые ваготомия была проведена в 1911 году, а в хирургический обиход она вошла с 1946.
Вернуться к оглавлениюЛимфодиссекция
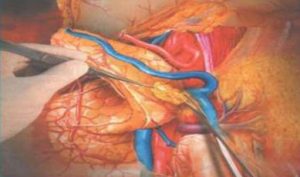 Лимфодиссекция проводится для избавления от каналов, подпитывающих опухоль.
Лимфодиссекция проводится для избавления от каналов, подпитывающих опухоль.Чаще проводится при появлении новообразований. Методика используется для удаления лимфатических узлов и прилегающей к ним жировой ткани, с целью отсутствия каналов к подпитке опухоли. Лимфодиссекция может проводиться как отдельная хирургия или входить в состав полной или частичной резекции желудка. Операция имеет два типа — D1 (иссечение желудочных узлов) и D2 (удаление отдаленных образований).
Вернуться к оглавлениюЛапароскопия
Лапароскопическая операция проводится, если у пациента наблюдается грыжа или раковое образование. Лапароскопия желудка — малотравматическое вмешательство, предполагающее несколько небольших разрезов и введение эндоскопа в брюшную полость, для получения увеличенного изображения. Грыжа или новообразование может быть удалено частично или вместе с органом.
Вернуться к оглавлениюВозможные осложнения
При неправильном проведении операции, у пациента может наблюдаться ряд следующих проблем:
- кровотечение;
- инфицирование раны;
- анафилактический шок;
- асфиксия;
- перитонит;
- тромбофлебит.
Восстановление
После проведения хирургического вмешательства пациенту требуется реабилитация. В зависимости от вида вмешательства период восстановления варьируется. Первое, что необходимо — придерживаться строгой диеты, которая в первые дни после операции состоит из жидких веществ, попадающих в организм неестественным путем. Постепенно в рацион включают блюда из нежирного мяса и рыбы. Навсегда пациент, которому провели хирургию, должен отказаться от копченой пищи с большим содержанием специй и алкоголя. Если прооперированного смущает небольшой шрам, полученный после операции, избавиться от него поможет лазеротерапия.
показания к операции при раке
Гастрэктомия или удаление желудка – это высокотравматичная операция, которая требует тщательной подготовки.
Вмешательство проводят только по строгим показаниям и при условии стабильного состояния пациента.

Показания к операции
Наиболее распространенным показанием к удалению органа является рак желудка. Если человек наследует мутацию гена CDh2, у него может развиться диффузная онкология, т.е. атипичные клетки распространились по всей полости желудка.
Данную форму рака сложно выявить на ранней стадии. Поэтому в запущенных случаях и для предупреждения агрессивной формы выполняют тотальное удаление органа.
В числе прочих показаний к операции числятся:
- диффузные полипы;
- хронические язвы с кровотечением ;
- крайняя, угрожающая жизни пациента, степень ожирения;
- перфорация органа.
Если очаги полипоза рассеяны по всему органу, невозможно удалить каждый полип.
Болезнь может завершиться злокачественной мутацией, и единственным действенным методом лечения является гастрэктомия.
Перфорация стенок желудка возникает как в результате прогрессирующей язвенной болезни, разъедающей ткани, так и на фоне травм.
Отдельно стоит выделить пациентов, которые страдают крайней формой ожирения. Единственным способом взять аппетит под контроль является частичное иссечение желудка.
Для людей, наследующих ген CDh2 с признаками мутации, вмешательство может носить профилактический характер. Т.е. желудок удаляют еще до того, как произошло образование диффузной онкологии.
Противопоказания к гастрэктомии
Удаление жизненно важного органа – это операция, сопряженная с высокими рисками.
Длительный наркоз и обширная операционная травма могут привести к летальному исходу, поэтому вмешательство имеет строгие противопоказания:
- неоперабельная онкология – метастазы, проникающие в лимфатическую систему или соседние органы;
- асцит – скопление жидкости в брюшной полости;
- неудовлетворительное общее состояние пациента – организм не справится с нагрузкой во время операции или в ходе реабилитационного периода;
- патологии в стадии декомпенсации;
- кахексия при раке;
- заболевания кроветворного аппарата – нарушения свертываемости крови.

Если противопоказаний не выявлено, операция проводится без учета возраста пациента.
Подготовка к гастрэктомии
При подготовке к гастрэктомии пациент сдает ряд анализов:
- кровь: общий анализ и биохимия;
- анализ мочи;
- исследование кала на скрытую кровь;
- флюорографию или рентген грудного отдела;
- УЗИ органов брюшной полости;
- МРТ и КТ желудка;
- фиброгастроскопию для уточнения поставленного диагноза;
- биопсию внутренней оболочки желудка.
Пациент в обязательном порядке проходит консультацию у терапевта. Если больной имеет в анамнезе хронические патологии или патологии в острой стадии, то его направляют к узким специалистам для коррекции состояния и назначения терапии.

Пациенты, которым предписан прием антикоагулянтов, аспирина и нестероидных противовоспалительных средств, должны сообщить об этому своему лечащему врачу.
Схема приема препаратов корректируется на усмотрение специалиста, а за неделю до плановой гастрэктомии прием данных средств прекращается.
Перед удалением желудка больной переходит на мягкую диету, исключающую:
- острое;
- соленое;
- жареное;
- спиртные напитки.
Рацион больного состоит из протертых, жидких, легко усваиваемых блюд. Необходимо составлять меню так, чтобы на каждый прием пищи приходилось как можно больше витаминов и минералов.
Отказ от курения – это профилактика осложнений в период реабилитации. Поэтому курильщикам лучше отказаться от пагубной привычки до гастрэктомии.
Предоперационная терапия:
- средства, стабилизирующие работу ЖКТ;
- поливитамины;
- препараты седативного назначения;
- протеины и плазма – для предупреждения анемии;
- антибиотики – для купирования очагов воспаления;
- средства, направленные на стимуляцию работы печени, почек и сердца;
- кровоостанавливающие – по показаниям;
- промывание желудка – раствор марганцовки, фурацилина или соляной кислоты;
- химиотерапия – при злокачественных опухолях в целях предотвращения метастазирования.

Важна психологическая подготовка, так как после операции человеку придется кардинальным образом изменить свою жизнь и ввести множество ограничений.
Эмоциональная реабилитация пройдет легче, если больной будет посещать психолога и получит поддержку со стороны родных.
После того, как пациент сдал все необходимые анализы, а его состояние можно классифицировать как стабильное, больного помещают в стационар.
За сутки до вмешательства питание должно быть легким и преимущественно жидким.
Накануне операции разрешен последний прием пищи и воды.
Виды операций по удалению желудка
Гастрэктомия подразумевает полное или частичное удаление желудка, в зависимости от избранной стратегии вмешательства:
1. Дистальная субтотальная операция – иссекается большая часть органа, переходящая в кишечник.
2. Проксимальная субтотальная операция – такой тип гастрэктомии применяют в случае локализации опухоли в верхней трети желудка. Хирург удаляет проксимальный отдел, два сальника и лимфатический отдел.

3. Тотальная операция – орган удаляют полностью, затем сшивая конец пищевода с тонкой кишкой. В некоторых случаях, например у пациентов с раковой опухолью, удаляют также фрагмент пищевода или кишечника.
4. Рукавная операция – проводится при ожирении и удаляется лишь часть желудка.
Виды хирургии при гастрэктомии
Чаще всего гастрэктомия проводится открытым методом:
- субтотальная гастрэктомия через разрез в брюшной стенке;
- общая гастрэктомия с последующей реконструкцией – выполняетсячерез единственный разрез в брюшной стенке хирург удаляет желудок и сальники, затем сшивая кишку и пищевод;
- торакоабдоминальная гастрэктомия, при коротой врач иссекает желудок и пищевод, создавая хирургические доступы через разрез на груди и в животе.

Но иногда используют лапараскопический метод. Он наименее травматичен, так как весь инструментарий вводят через 4–6 маленьких проколов в брюшной стенке.
Порядок удаления желудка
Во время операции пациент находится под общим наркозом. После того, как больному вводят эндотрахеальный наркоз и миорелаксанты, врач обрабатывает операционное поле в местах будущих разрезов антисептическими средствами.
Основные этапы операции
1. Формирование разреза – трансабдоминально, трансторакально или торакоабдоминально.
2. Осмотр органов брюшной полости с определением локализации патологии и состояния тканей.
3. Мобилизация тела желудка – рассечение связок, сальников, отсечение и наложение шва на тонкую кишку, рассечение желудочно-поджелудочной связки с пересечением и перевязкой поврежденных сосудов.
4. Реставрация путем соединения пищевода и тонкого кишечника методом объединения двух концов или конца пищевода с боковой поверхностью кинки.
Ход операции при онкологии
Операция на желудок при наличии раковой опухоли подразумевает удаление всего органа. Если злокачественное новообразование пустило метастазы, удалению подлежат и некоторые смежные структуры.

Больному ставят катетер для выведения мочи и зонд. На первом этапе хирург формирует разрез в передней стенке брюшной полости. Затем он расширяет доступ, в зависимости от локализации опухоли. Если образование затрагивает среднюю или верхнюю долю органа с пищеводом или без, надрез уводят в левую сторону и одновременно с этим рассекают диафрагму. В ходе операции хирург общим блоком удаляет желудок, сальники, жировую клетчатку, связки желудка и лимфоузлы. Объем удаляемых структур зависит от степени поражения раковыми клетками. При необходимости может быть удалена поджелудочная железа, часть пищевода, печени и селезенки.
Операция при язве и неонкологических поражениях
При хронической язве и других патологиях желудка, например диффузном полипозе и т.д., удаление сальников, лимфатической системы и сообщенным с желудком органов не проводят.
Врач старается подобрать менее травмирующий способ гастрэктомии, ограничиваясь резекцией или субтотальной операцией.

Рукавное удаление желудка
Для контроля потребляемого объема пищи пациентам с ожирением назначают рукавную гастрэктомию.
Врач удаляет лишь часть желудка, к которой относится тело и дно. Ограниченный по площади канал по линии малой кривизны органа остается нетронутым.
Восстановление и диета в послеоперационный период
Последствием гастрэктомии является нарушение деятельности ЖКТ. Человек больше не может перерабатывать поступающую в организм пищу. Некоторые пациенты страдают от того, что потребляемая пища выплескивается в пищевод.
Пациенты, перенесшие операцию, страдают от анемии, поскольку процесс выделения веществ, способствующих выработке крови, нарушается.
У таких больных наблюдается сильный авитаминоз и дефицит питательных веществ, приводящий к упадку сил, резкому снижению ИМТ и сонливости.

Другие возможные осложнения:
- рефлюкс-эзофагит – частично переработанная пища из кишечного тракта попадает в пищевод, провоцируя воспалительный процесс;
- демпинг-эффект – пациент не может контролировать объем поглощаемой пищи, что приводит к рвоте, слабости, головокружению и тахикардии;
- кровотечения;
- перитонит;
- рецидивирующие опухолевые процессы в культе.
Самым опасным, часто приводящим к летальному исходу осложнением, является несостоятельность шва между кишкой и пищеводом.
В таком случае больной имеет минимальные шансы на выживание.
Реабилитационный период
Сразу после операции пациенту устанавливают зонд для введения питательных смесей. Водно-солевой баланс организма восстанавливают с помощью внутривенных растворов.
Через 48–72 часа после операции больной начинает самостоятельно употреблять жидкости.
Если отторжения не происходит, пациент может медленно расширять меню до жидких блюд, легких каш и пюре.

Диета после удаления желудка имеет гипонатриевую направленность – минимум жиров и углеводов, преобладание протеинов и витаминов.
Необходимо кушать от 6 до 8 раз в день, маленькими порциями.
Все продукты надо медленно и тщательно разжевывать. За один раз нельзя выпивать более 200 мл жидкости. Количество пищи, допустимого для одного приема, определяется индивидуально, исходя из ощущений пациента.
Еда не должна быть слишком холодной или горячей.
Диета подразумевает полный отказ от:
- спиртных напитков;
- специй;
- острой пищи;
- жареного;
- соленого;
- копченого;
- сладостей.
Так как организм больше не получает витаминов, которые ранее всасывались через стенки желудка, больной должен перейти на синтетические заменители.
Для стимуляции органов пищеварения пациент должен как можно раньше начать двигательную деятельность. Нагрузки на мышцы живота необходимо избегать.
Нельзя посещать баню, сауну и горячие источники.
Важную роль играет эмоциональное состояние пациента. Страх перед потреблением пищи приводит к недостатку питательных веществ и понижению защитных функций организма, что в свою очередь замедляет процесс восстановления.
В среднем реабилитация длится 1–1,5 года.
Прогнозы и продолжительность жизни зависят от диагноза, при котором была проведена гастрэктомия.
Если больной соблюдает все рекомендации врача, придерживается диеты и проходит профилактическое лечение, прогноз будет положительным.
Резекция желудка: осложнения, противопоказания, реабилитация
Часто резекция желудка — единственный способ сохранить жизнь пациента. Эта тяжелая операция имеет ряд противопоказаний и способна привести к развитию послеоперационных осложнений. Поэтому ее проведение — это крайняя мера, на которую идут врачи, после использования всевозможных консервативных методов лечения.
Показания и противопоказания
Резекция (код по международной классификации К91.1) проводится с целью спасти жизнь пациента или предотвратить развитие серьезных заболеваний. Но бывают ситуации, когда проведение операции по удалению желудка невозможно. Такое случается, если состояние пациента осложнено асцитом, метастазами, туберкулезом или эндокринными заболеваниями. Показания к проведению операции принято разделять на абсолютные, когда речь идет о немедленном оперативном вмешательстве, и относительные, например, ожирение, ХЯБ, разрастание полипов в желудке. При синдроме Золлингера-Эллисона, когда опухоль, диагностируемая в поджелудочной железе, провоцирует усиленный синтез гастрина, также показано удаление желудка или железы. Абсолютные показания, это такие заболевания, как:
- рак;
- большие доброкачественные опухоли;
- длительные язвенные кровотечения;
- сужение пилоруса;
- пенетрация или перфорация язвы.
Предоперационная подготовка
 Непосредственно перед процедурой больной повторно проходит полную лабораторную диагностику.
Непосредственно перед процедурой больной повторно проходит полную лабораторную диагностику.Операции проводится после полного и комплексного обследования пациента, включающего такие диагностические процедуры, как:
- анализы крови, определение ее группы и свертываемости;
- ФГДС;
- УЗИ желудка, щитовидки, желчных протоков и печени;
- определение функционального состояния легких;
- анализ мочи;
- ЭКГ;
- печеночные пробы;
- рентген органов грудной клетки.
Непосредственная подготовка пациента к операции начинается с установления ему специального режима дня и питания. Для профилактики осложнений пациенту рекомендуют не принимать медикаменты на основе ацетилсалициловой кислоты и нормализовать вес. За день до вмешательства прекращают прием пищи и делают очистительную клизму.
Вернуться к оглавлениюВиды и методы резекции
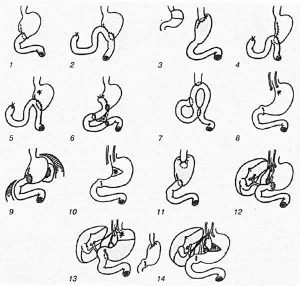 Существует много разных техник проведения операции.
Существует много разных техник проведения операции.Проведя полное обследование пациента и выяснив локализацию проблемного участка в органе, врач определяется с методикой проведения операции. Эндоскопическое вмешательство наименее травматичное и быстрое. Учитывая размер патологии и ее локализацию (в дистальной, проксимальной или срединной части), проводят такие виды резекции:
- частичная;
- обширная;
- субтотальная;
- тотальная.
Формируют анастомоз, используя две методики. Первая — резекция желудка по Бильрот 1. Она предусматривает соединение оставшейся части желудка с отверстием двенадцатиперстной кишки. Резекция желудка по Бильрот 2, при которой соединение происходит с тощей кишкой, применяется чаще. Возможны использования этих методов в модификации. Например, операция по Гофмейстеру Финстереру предусматривает формирование искусственного антрального клапана, а резекция желудка по Бальфуру — создание межкишечного соустья.
Вернуться к оглавлениюПри ожирении удаляется бо́льшая часть органа, но сохраняются все его сфинктеры и клапаны. Этот вид операции называется рукавная или продольная резекция желудка (иные названия «слив» или вертикальная).
Техника выполнения полостной операции
 Схему проведения операции определяют индивидуально в зависимости от поставленного диагноза.
Схему проведения операции определяют индивидуально в зависимости от поставленного диагноза.Обследовав пациента, врач определяет метод резекции. Непосредственно перед хирургическим вмешательством, проводят очищение органов ЖКТ. Резекция желудка проводится под общей анестезией, но если существуют противопоказания к нему, то используют миорелаксанты для локального блокирования мышц и нервных окончаний.
Лапаротомическая операция начинается с верхнесрединного рассечения абдоминальной стенки. Сначала отделяют большой и малый сальники от ободочной кишки, большой кривизны и печени. Перевязывают правую и левую желудочные артерии и определяют уровень резекции органа. Дальнейшая схема действий зависит от того проксимальная, дистальная, рукавная или субтотальная резекция желудка требуется.
Непосредственное иссечение органа и формирование анастомоза проводят с помощью жома Пайра. Ним ограничивают место резекции с двух сторон, после чего электрокаутером разрезают стенку желудка и «запаивают» сосуды. Такую же процедуру проводят и с 12-перстной кишкой. Накладывают швы и формируют анастомоз. При неоперабельном раке ход операции меняется, накладывают обходной анастомоз, а брюшную полость зашивают.
Вернуться к оглавлениюЛапароскопический метод вмешательства
 Такая техника позволит избежать больших разрезов.
Такая техника позволит избежать больших разрезов.Лапароскопическая клиновидная операция проводится эндоскопическим инструментарием через 5 отверстий в брюшной стенке. Удаление онкологического очага в слизистой желудка можно провести с помощью новых технологий, которые успешно внедрены в практику не только за границей, но и в отечественных клиниках. Эндоскопическая резекция слизистой и эндоскопическая диссекция подслизистого шара позволяют удалять полипы и онкологические новообразования, проводить рукавную операцию (слив), используя такие варианты, как:
- петлевая биопсия;
- аспирация слизистой;
- трансгастральная резекция;
- методика с использованием двух- или трехканального эндоскопа.
Вернуться к оглавлениюЭндоскопическая операция имеет ряд преимуществ. Устранение проблемы слизистой оболочки без нарушения физиологического строения желудка предупреждает многие возможные последствия, а пациент восстанавливается быстрее.
Осложнения после оперативного вмешательства
 Возможно появление воспалительного процесса.
Возможно появление воспалительного процесса.Постгастрорезекционные осложнения могут возникнуть сразу после операции или спустя время. Ранние из них, например, кровотечения или инфицирование раны, провоцирует воспаление, перитонит, шок. Часто повышается температура, падает АД, в результате чего наступает кома. Жизнь пациента после гастрэктомии меняется, возникают проблемы с пищеварением. Рассмотрим некоторые последствия резекции желудка подробнее.
Боль в животе, нарушение перистальтики и непроизвольная отрыжка возникают после приема небольшого количества еды. Излишек соли в рационе вызывает у пациента понос, а чрезмерно жирная еда — стеаторею и быструю потерю веса. Желудочный сок, проявляющий бактерицидные свойства, секретируется в недостаточном количестве, что потенцирует рост бактерий и такие осложнения после резекции желудка, как:
- интоксикация;
- разрушение ворсинчатого эпителия кишечника и нарушение его всасывающей функции;
- панкреатит или недостаточность поджелудочной железы;
- рефлюкс желчи, в результате чего возникает изжога и рвота;
- кишечная непроходимость.
Если присутствуют 2 и более симптомов, говорят про пострезекционные синдромы. Среди них часто диагностируют, такие как:
- анастомозит;
- язвенное образование;
- постваготомическая диарея;
- демпинг-синдром;
- синдром приводящей петли;
- малокровие;
- синдром малого желудка (после тотальной или субтотальной резекции).
Синдром приводящей петли
 После приема пищи болевые ощущения резко усиливаются.
После приема пищи болевые ощущения резко усиливаются.Осложнение, возникающее после операции по Б2 способу. Загиб в месте соединения затрудняет отток кишечных соков и пищи, которые накапливаются здесь. Это провоцирует нарастающую боль, тошноту и рвоту. Медикаментозные средства при этом состоянии не эффективны. Пациенту рекомендуют питаться маленькими порциями. Если это не дает результата, то нужно сделать повторную операцию и новый анастомоз.
Вернуться к оглавлениюАнастомозит
Наиболее частое органическое изменение после операции на желудке. Застойные явления и нарушение трофики слизистой оболочки приводят к стойкому болевому синдрому после еды, возникают расстройства пищеварения и всасывания, которые сопровождают вздутие, тошнота, слабость. Длительное раздражающее воздействие заканчивается хронизацией процесса, развитием эрозии или язвы. Такие типы осложнений требуют повторного оперативного вмешательства.
Вернуться к оглавлениюДемпинг-синдром
Удаление пилоруса нарушает эвакуаторную работу желудка. Ранняя его форма характеризуется появлением в течение часа после еды спазмов, поноса, учащенного сердцебиения и гипотонии. Поздний демпинг-синдром возникает спустя 2—3 часа, и вызван чрезмерным поступлением в кровь инсулина. Падение при этом уровня глюкозы сопровождается тахикардией, слабостью и помутнением сознания.
Вернуться к оглавлениюРеабилитация
 Первое время рекомендовано пищу измельчать.
Первое время рекомендовано пищу измельчать.Использование обезболивающих средств, нормализация кровообращения и метаболизма, а также качественный уход и профилактика осложнений — все это ускорит восстановление пациента. Успех реабилитации зависит от психоэмоционального благополучия, диеты, физической формы. Послеоперационный период требует покоя. Физические нагрузки должны быть минимальны, а движения нерезкими, со временем могут быть рекомендованы занятия ЛФК и пешие недлительные прогулки.
Вернуться к оглавлениюПолная реабилитация пациента длится 6—8 месяцев, в течение которых обязательно ношение бандажа, прием энзимов и регулярный, несколько раз в год, осмотр врача.
Особенности диеты
При удаленном желудке нужно соблюдать особый режим и рацион. Сначала пища вливается больному через зонд. Если застойных явлений не наблюдается, то постепенно вводят полужидкую отварную еду: бульоны, каши, супы. Частота приема — 4—6 раз в день. Категорически запрещены копчености, соленья, маринады, специи и другие продукты, стимулирующие желудочную секрецию.
Вернуться к оглавлениюПослеоперационный прогноз
Успешная операция и реабилитация дает хорошие шансы для полного выздоровления. Если пациент не будет переходить границы дозволенного, вести правильный образ жизни и прислушиваться к мнению врача и диетолога, то сможет жить полноценной жизнью. Если операция проводилась для устранения онкологического заболевания, то в 80% случаев рецидива не случается.
Что такое операция резекция желудка: виды, реабилитация
Резекция желудка – хоть и радикальная технология лечения, но в то же время результативное мероприятие, когда терапевтическое влияние не приносит никаких плодов. Сегодня подобные хирургические операции проводятся быстро и продуктивно, а болезни, считающиеся смертельными, устраняются.

Конечно, иногда пациенты страдают от некоторых послеоперационных осложнений, однако, при соответствующих реабилитационных мероприятиях они, как правило, минимизируются.
Что такое резекция желудка
Резекция – операция по иссечению части органа, охваченного прогрессирующей патологией с последующим синтезированием различных участков пищеварительной трубки (создание анастомоза) для восстановления нормального пассажа еды. Это вмешательство является крайней мерой, поскольку признано тяжёлым и травматичным.

Для некоторых больных операция оказывается единственным шансом для сохранения жизни, когда прогрессивная терапия не приносит положительного итога. При полном удалении органа, когда хирург не оставляет культи, вмешательство принято называть тотальной гастрэктомией.
Сегодня резекция желудка по Ру (позади ободочный анастомоз и у-образный гастроэнтероанастомоз) является общераспространённой и эффективной операцией. Она приносит широкий диапазон возможностей по её проведению, и соответственно с индивидуальным отношением к каждому пациенту и диагнозу. Как правило, это вмешательство проводится с использованием эндотрахеального ингаляционного наркоза.
Вариативность технологий резекции создаёт у обывателя ошибочное мнение благополучного исхода в этой хирургической отрасли, однако, новейшие модификации операции – это усовершенствование методик. Дело в том, что в организме человека всё гармонично отлажено. Никакое удаление не приветствуется нашей физиологией, а значит, чревато соответствующими результатами. Только острая необходимость считается поводом для иссечения желудка.
Показания к операции
Специфика резекции зависит, в каком отделе присутствует аномалия, гистологический диагноз, и от масштабов поражённого участка. Абсолютными показаниями к проведению операции принято считать следующие заболевания:
- Онкология. В этом случае резекция – единственный действенный способ. Раковая опухоль локализуется в любой части желудка. Если поражён антральный отдел, то назначается дистальное иссечение, а когда кардиальный (или субкардиальный), то проксимальное. Желудок человека оснащён разветвлённой сеточкой лимфатических сосудов. Это способствует стремительному распространению метастазов рака внутри стенки, в область брюшины и лимфоузлы. Потому при онкологии предпочтение отдаётся радикальному методу и проводится в основном субтотальная резекция.
- Наличие хронических язв. Органические поражения, как, например, пептические язвы (когда болезнь инициирована пищеварительным отклонением), являются показанием к проведению резекции. Дело в том, что язвенный процесс поражает близкорасположенные органы, а это может привести к прободению с кровотечением. Оперативное вмешательство показано также при длительно незаживающих процессах у пожилых пациентов.
- Диагностика декомпенсированного стеноза привратника. Несмотря на то что в медицине проводится много пластических операций, устраняющих эту проблему, дополнительная резекция тоже назначается.
Относительные показания к проведению вмешательства:
- Наличие затяжных язв желудка, когда прогрессивная терапия в течение 2–3 месяцев не приносит результатов.
- Доброкачественные образования (множественный полипоз).
- Присутствие компенсированного или субкомпенсированного стеноза привратника.
- Тяжкая стадия ожирения.
Противопоказания
Доктор отказывается от проведения операции, если состояние больного оценивается как тяжёлое. И также противопоказаниями резекции принято считать следующие проявления:
- Угнетающая стадия сахарного диабета.
- Почечная и печёночная недостаточность.
- Туберкулёз (открытая форма).
- Асцит.
- Многочисленные удалённые метастазы.
Подготовка
Оперативное вмешательство хирург осуществляет в рамках предварительно составленного плана. Ему предшествуют специальные мероприятия по скрупулёзному всестороннему исследованию пациента. В числе диагностических процедур, проводимых на подготовительном этапе, непременно назначаются:
- Анализ мочи и крови, включая исследование на свёртываемость.
- Установление группы крови.
- Выявление паратиреоидного гормона.
- Определение сосредоточения липидов и жиров.
- Ревизия функциональности печени, щитовидной железы, лёгких.
- Рентгеноконтрастная диагностика.
- Ультразвуковое обследование внутренних органов.
- Эзофагогастродуоденоскопия с биопсией.
- Рентгенография грудной клетки, двенадцатипёрстной кишки, пищевода.
- Электрокардиограмма.
- Консультация терапевта.
Тщательно проанализировав данные проведённых исследований, доктор устанавливает, как пациент готов к вмешательству. Перед операцией заболевшему ставят очищающую клизму и посредством зонда делают промывание.
Удаление части желудка или всего органа назначается в экстренном порядке при диагностике обильного кровотечения или же прободения язвы.
Виды резекции
Тип иссечения в каждом определённом случае зависит от рекомендаций врача и расположения патологии. В зависимости от того, в каком масштабе запланировано иссечение желудка, пациентам назначаются следующие виды резекции:
- Экономная, когда удаляется от 1/3 до половины органа.
- Обширная (типичная) – иссекается 2/3.
- Субтотальная – устраняется 4/5 части.
- Тотальная – убирается 90% и более.
По объёму вырезаемой доли вариативность методов представляет следующие виды резекции:
- Дистальные – устранение конечного узла органа.
- Проксимальные – иссечение входной (кардинальной) доли.
- Срединная – подразумевает удаление тела желудка, но при этом остаются его входной и выходной отдел.
- Частичная – иссекается лишь поражённая область.
По типу анастомоза различается два способа иссечения – Бильрот 1 и Бильрот 2, а также их вариации, такие, как, к примеру, метод Гофмейстера-Финстерера. В первом варианте после удаления выходной доли культя желудка ушивается посредством прямого совмещения. Во втором случае соединяется культя органа с двенадцатипёрстной кишкой.
Удаление язвы желудка
Чтобы избежать возможных рецидивов хирурги стараются иссечь от 2/3 – ¾ части органа, включая антральный и пилорический отделы. Однако резекция в таком варианте чаще проводилась только до недавнего времени. Сегодня в медицине практикуется органосохраняющее вмешательство, как, например, ваготомия (удаление блуждающего нерва). Этот тип рекомендован для пациентов, страдающих от повышенной кислотности.
Резекция при онкологии
При раковом образовании назначается объёмное иссечение (субтотальное или тотальное). Операция подразумевает удаление отдела большого или маленького сальника. Вмешательство позволит предупредить рецидив заболевания. Кроме того, хирург непременно удалит все лимфатические узлы, прилегающие к желудку, поскольку в них могут оставаться злокачественные клетки, которые способны метастазировать в область других органов.
Продольная резекция

Тип хирургического вторжения по иссечению бокового отдела желудка, уменьшая, таким способом, его объём. Эта операция считается относительно новой методикой. Впервые продольная резекция проводилась в США примерно 15 лет назад. Сегодня она пользуется как вариант быстрого похудения.
Лапароскопическая резекция
Такая операция называется хирургией минимального вмешательства, когда в процессе работы делаются небольшие разрезы. Хирург пользуется специальным приспособлением, называемым лапароскопом. Посредством нескольких проколов в область брюшины внедряются инструменты, необходимые для выполнения самой операции. Опытный врач при поддержке лапароскопии способен иссечь определённый отдел желудка или весь орган посредством незначительного разреза, длина которого составляет максимум 3 см.
Лапароскопическая резекция отличается минимально проявленным болевым синдромом, облегчённым реабилитационным периодом, минимумом осложнений, и, естественно, косметическим эффектом. Хотя вмешательство требует использования инновационного сшивающего инструментария, профессионализма хирурга с хорошими лапароскопическими навыками. Как правило, эта резекция назначается в случае осложнённой язвы, когда применяемая терапия бессильна. А вот при онкологии такой тип вторжения не рекомендуется.
Как проходит операция
Процесс оперативного вмешательства подразумевает поэтапный алгоритм действий:
- Обследование брюшной полости на предмет операбельности.
- Мобилизация органа, когда желудку придаётся подвижность посредством удаления связок.
- Непосредственно резекция проблемного отдела.
- Создание анастомоза – синтезирование культи желудка с кишечником.
По окончании всех этапов медики зашивают, и дренируют операционную рану.
Реабилитация после резекции
Успешно проведённое вмешательство в основном не вызывает побочных эффектов. Уже спустя семь дней пациенту разрешено присаживаться, а по истечении 10 суток – вставать. В послеоперационный период надо носить специальный эластичный бандаж и исключить все тяжёлые нагрузки. И также пациенту рекомендуется санаторное лечение, в процессе которого проводятся нужные терапевтические процедуры, что способствует эффективному восстановлению здоровья и нормального функционирования организма.
Возможные осложнения
Оперативное вмешательство по удалению части желудка, несмотря на лечебный характер, не является физиологической обстановкой, а значит, отличается определёнными осложнениями. Их масса и проявление зависят от того, каков масштаб проведённого вмешательства, а также от количества удалённой ткани. Чем больше объём иссечённой доли, тем скорее больной ощутит сбои в работе ЖКТ, характерные для реабилитационного периода после операции резекция желудка.
Однако, осложнения возникают не у всех пациентов, поэтому была выделена отдельная подгруппа постгастрорезекционных проявлений. Таким образом, список возможных осложнений составляют следующие состояния:
- Кровотечения.
- Образование тромбоза.
- Анемия.
- Деформирование близлежащих сосудов.
- Сохранность отдельных очагов онкологии.
- Нехватка питательных элементов.
- Невозможность приёма нужного объёма еды.
Демпинг-синдром
Это наиболее специфичное осложнение в периоде, когда пациент восстанавливается после операции. Для него характерна следующая симптоматика:
- Учащённое сердцебиение, головокружение.
- Возникновение диспептических расстройств, таких, как отрыжка, тошнота и даже рвота.
- Появление утомляемости и невротических симптомов.
Вследствие операции форма желудка меняется: он становится меньше в размерах, и это способствует тому, что пища, не успев перевариться, начинает живо продвигаться в кишечник. Это станет фактором неудовлетворительного всасывания жидкости, и в результате – гиповолемии.
Отмечается три степени тяжести демпинг-синдрома:
- Лёгкая, с нечастыми пароксизмами, сопровождаемыми диспепсией.
- Средняя, когда пациент страдает от повышенного АД, тахикардии и диспептических проявлений.
- Тяжёлая, с регулярными частыми приступами, которые сопровождаются потерей сознания, кахексией, а также патологическими нарушениями в обменной системе.
Первые два варианта подразумевают консервативное лечение с нормализацией режима питания, а в случае третьей степени больному, как правило, рекомендовано оперативное вмешательство.
Анастомазит
Воспалительный процесс в области анастомоза, называется анастомазитом. Часто эта неприятность сопровождается сужением желудка и сложным пассажем пищи по кишечнику. В результате желудочная стенка растягивается, а пациент мучается от боли, тошноты и рвоты. Игнорирование специального лечения приведёт к видоизменению органа и необходимости вторичного оперативного вторжения.
Диета
Первые несколько суток после вмешательства пациент питается внутривенно и парентерально посредством введённых зондов. Главное, что требуется при восстановлении – продолжительная специальная диета, состоящая из минеральных солей, белков, углеводов, витаминов и иных нужных для существования компонентов. Вся пища приготавливается только на пару и съедается тёплой маленькими порциями. Как дополнительные продукты, способствующие действенному заживлению внутренних швов можно употреблять молоко, оливковое и облепиховое масло.
В процессе восстановления надо отказаться от ряда продуктов:
- соль;
- алкоголь;
- газ. напитки;
- сладкая сдоба;
- копчёности;
- жареная пища;
- сальные бульоны;
- консервация;
- маринады;
- соления.
Правильная восстановительная диета – это дробные приёмы еды (порядка 6 раз). Продукты включают максимум белка и минимум жира. При этом все озвученные правила должны стать нормой для больного, перенёсшего операцию по иссечению, а не только в восстановительный период.
Отзывы пациентов
Люди после резекции говорят о ней, как о положительной процедуре. И больше таких отзывов от тех, кому это вмешательство решило проблему лишнего веса. Конечно, не обходится и без возможных осложнений, но они свойственны любому виду оперативного лечения и последствия устраняются в плановом порядке.
Заключение врача
Адаптационный период после вмешательства составляет 6–8 месяцев. По истечении этого времени состояние больного приходит в норму и человек чувствует себя удовлетворительно. Чтобы облегчить этот промежуток, кроме специальной диеты, больной не должен пренебрегать физической активностью.
Рекомендуются занятия подвижными видами спорта: больше бегать, ходить в бассейн, гулять на свежем воздухе, конечно, без фанатизма. Так человек сможет легко вернуться к нормальному существованию. Инвалидность в этом случае не назначается, поскольку большинство пациентов сохраняет работоспособность даже с иссечённым желудком. Колоноскопия кишечника подготовка к процедуре изучайте по ссылке.
 Загрузка…
Загрузка…Глава 3 операции на желудке
3.1 Операция наложения желудочного свища (гастростомия) (по Витцелю, Кадеру, Топроверу). Показания и характеристика
Гастростомия (наложение желудочного свища) впервые была выпол-нена в эксперименте на животных в 1842 г. В. А. Басовым. В 1849 г. Се-дилло сделал 1-ю гастростомию человеку, страдающему опухолевой не-проходимостью нижней трети пищевода.
Показания. Необходимость длительного искусственного питания па-циента при неоперабельных опухолях глотки, пищевода и желудка, рубцо-вых сужениях пищевода, тяжелых черепно-мозговых травмах, а также для выключения пищевода при ожогах, ранениях, эзофагитах и т. д.
В зависимости от показаний накладывают трубчатый (временный) и постоянный (губовидный) свищи. При наложении трубчатого свища наи-большее распространение получили способы Витцеля и Штамма-Кадера, поскольку после удаления из желудка трубки свищевое отверстие закрыва-ется самостоятельно.
Способ Витцеля
Производят верхнюю трансректальную лапаротомию слева. В рану выводят переднюю стенку желудка и на середину расстояния между боль-шой и малой кривизной вдоль оси желудка, отступив от привратника на 10 см, укладывают резиновую трубку. По обе стороны от трубки накладыва-ют 6–8 серозно-мышечных узловых швов, при завязывании которых труб-ка на протяжении 4–5 см погружается в серозно-мышечный канал, образованный передней стенкой желудка. У конца трубки накладывают полуки-сетный шов, который пока не завязывают. В центре полукисетного шва между двумя пинцетами рассекают ножницами стенку желудка. Затем от-сасывают содержимое желудка и в его просвет погружают конец трубки, завязывают полукисетный шов, поверх которого дополнительно наклады-вают еще 2–3 серозно-мышечных шва.
За держалки подтягивают стенку желудка вместе с трубкой к парие-тальной брюшине. Нити держалок завязывают после прошивания ими ко-жи выше или ниже трубки, а затем обводят вокруг трубки и вновь завязы-вают, чем достигается прочная фиксация трубки. Для герметизации брюш-ной полости стенку желудка в окружности трубки подшивают к парие-тальной брюшине передней брюшной стенки несколькими серозно-мышечными швами (гастропексия). Рану послойно зашивают наглухо, проверяют проходимость трубки и накладывают на нее зажим, чтобы не вытекало содержимое желудка.
Способ Штамма-Кадера
Трубку вводят через отверстие передней стенки желудка прямо в пе-реднезаднем направлении. Операцию применяют при малых размерах же-лудка (у детей), при обширном раковом поражении стенки желудка. Про-изводят верхнюю трансректальную лапаротомию слева. Переднюю стенку желудка подтягивают к ране в виде конуса и накладывают на нее 3 кисет-ных серозно-мышечных шва на расстоянии 1–1,5 см друг от друга. В цен-тре 1-го кисетного шва рассекают серозно-мышечный слой и отдельно слизистую оболочку. В полость желудка вводят резиновую трубку и во-круг нее затягивают 1-й кисетный шов таким образом, чтобы край желу-дочной стенки инвагинировался в просвет желудка. Подобным же образом затягивают 2-й и 3-й кисетные швы, одновременно погружая трубку со стенкой желудка вглубь, чтобы образовался цилиндр, обращенный в про-свет желудка. Далее стенку желудка вокруг трубки подшивают к брюшине. Из передней стенки желудка образуется прямой канал гастростомы. Рану послойно зашивают наглухо. Свободный конец трубки фиксируют к коже.
Губовидная гастростомия по Топроверу
Левым верхним трансректальным разрезом послойно вскрывают брюшную полость. Переднюю стенку желудка ближе к кардии выводят в операционную рану и 3-мя кисетными швами, расположенными друг от друга на расстоянии 1–2 см, формируют конус. Концы нитей этих швов не завязывают, а берут на зажимы. Между держалками рассекают ножницами стенку желудка на протяжении 1 см и в просвет его вводят толстую трубку. Затем поочередно затягивают и завязывают кисетные швы, начиная с 1-го. В результате стенка желудка образует вокруг трубки цилиндр с циркуляр-ными складками слизистой оболочки в виде клапанов, препятствующих вытеканию желудочного содержимого. Образованный цилиндр из стенки желудка подшивают к краям разреза передней брюшной стенки в верхнем или нижнем углу раны. Стенку желудка на уровне нижнего кисетного шва подшивают рядом серозно-мышечных узловых швов к париетальной брю-шине. Края разреза париетальной брюшины на оставшемся протяжении раны зашивают наглухо. На уровне 2-го кисетного шва стенку желудка подшивают к прямой мышце живота и ее влагалищу. Оставшуюся рану прямой мышцы и ее влагалища зашивают узловыми швами. Наконец, 3-м рядом узловых швов подшивают стенку желудка к коже. Вокруг трубки формируется гофрированный цилиндр из стенки желудка высотой около 4 см, выстланный слизистой оболочкой. Разрез кожи выше и ниже свища зашивают наглухо. После того как кожа ушита, трубку удаляют и вставля-ют затем только на время кормления.
Операции желудочно-кишечного тракта

Гастрэктомия или удаление желудка – это высокотравматичная операция, которая требует тщательной подготовки. Вмешательство проводят только по строгим показаниям и при условии стабильного состояния пациента. Показания к операции Наиболее…


Операция Гартмана — это оперативное вмешательство, при котором проводится резекция прямой кишки и выводится одноствольная колостома. Она предусматривает иссечение сигмовидной кишки выше новообразования после чего нисходящий отдел толстой…


Удаление геморроя лазером — одна из самых распространенных операций. Ведь геморрой — одно из самых распространенных заболеваний прямой кишки. По официальным данным около 20% населения всего земного шара…


Гемиколэктомия – это операция, при которой иссекается половина толстой кишки. Наиболее часто метод применяют для удаления неоперабельных раковых опухолей, но гемиколэктомия имеет и другие показания. Иссечению может подлежать…


Лапароцентез – это лечебная или диагностическая операция, проводимая путем прокола передней стенки живота. Она выполняется с помощью специального инструментария, который позволяет минимизировать операционную травму и получить ценную клиническую…


Операции на прямой кишке назначаются в ситуациях, когда патология не корректируется консервативной терапией и существенно снижается качество жизни пациента. Прямая кишка – это конечный отдел пищеварительного тракта, достигающий…


Поджелудочная железа – это орган, выполняющий две основные функции: синтез пищеварительного фермента и образование гормонов, поступающих прямо в кровь. Особенности его строения и месторасположения приводят к тому, что…


Грыжа – это патологическое состояние, при котором внутренние органы выходят из полости через аномальные или естественные расхождения тканей. Для лечения грыж применяют оперативные методики, т.к. консервативные стратегии не…


Ранее методикой терапии язвенных болезней желудка и двенадцатиперстной кишки являлось частичное удаление желудка. Но большой процент летальных исходов вынудил медиков искать альтернативы, и на смену резекции пришла ваготомия….


Аппендэктомия — это операция по удалению аппендицита. Лечение аппендицита всегда сопряжено с операцией. Перед хирургическим вмешательством пациенту назначают ряд анализов и изучают анамнез. После чего проводят удаление червеобразного…


Постановка точного диагноза позволяет составить грамотный план лечения и предупредить развитие патологии, а также ее переход в острую и хроническую формы. Но не всегда анализ крови и ультразвуковая…


Стеноз или стриктура представляет собой патологическое состояние, при котором стенки пищевода сужается, препятствуя естественным физиологическим процессам (в т.ч. глотанию). Состояние требует медицинского вмешательства. Больному назначают бужирование пищевода, в…


Бандажирование желудка помогает решить проблему ожирения, посредством хирургического вмешательства и сокращения размеров пищеварительного органа с помощью бандажа. Ожирение – один из актуальнейших вопросов в мире, где фастфуд и…


Биопсия желудка — это метод исследования поражения желудка. Человеческий организм состоит из микроскопических структурных единиц под названием клетки. Мониторинг изменений на клеточном уровне позволяет установить точный диагноз и выявить…


Традиционное хирургическое удаление желчного пузыря — это щадящая для пациента операция. По научному – лапароскопическая холецистектомия возможна для 80% больных. Образование камней в желчном пузыре – нарушение, с…


Одна из основных операций в хирургическом стационаре – удаление грыжи живота. Она проводится как экстренно, так и в плановом порядке. Методика операции по удалению грыжи живота зависит от…

