Избыточный вес тела и подходы к его снижению
Избыточный вес тела и, особенно, его крайняя степень – ожирение, являются фактором повышенного риска болезней сердца и кровеносных сосудов.
Оценка веса
Для оценки веса (массы) тела рекомендуется пользоваться показателем индекса массы тела (ИМТ): ИМТ= вес в кг/(рост в м)2. Оптимальный ИМТ находится в пределах 18.5-25 кг/м2, избыточный вес регистрируется при ИМТ равном или большем 27 кг/м2, но меньшем 30 кг/м2, ожирение при ИМТ равном или большем 30 кг/м2.
Человеку с избыточной массой тела рекомендуется снизить вес в идеале до оптимального. Однако, для многих этого трудно достичь; в таких случаях рекомендуется снизить общий вес на 10% от исходного или до ИМТ равной или меньшей 27 кг/м2и поддерживать его на достигнутом уровне.
Возможные болезни
Наибольшую подверженность болезням сердца и сосудов, а также сахарному диабету, имеют люди с преимущественным отложением жира в брюшной полости, то есть с так называемым абдоминальным (или центральным) ожирением.
Снижение веса возможно за счет уменьшения калорийности питания и увеличения физической активности
При оценке калорийности своего питания полезно знать, что средняя суточная калорийность пищи при нормальной массе тела составляет для мужчин, в среднем, составляет 2500 ккал, для женщин – 2000 ккал. Для того чтобы достигнуть уменьшения веса тела следует снизить калорийность рациона до 1800-1200 ккал/сутки то есть примерно на одну треть. Снижение веса должно быть медленным: на 400-800 г в неделю. Это идеальный темп потери «лишних» килограммов. Более быстрое похудание делает чрезвычайно трудным сохранение достигнутого успеха.
Наибольшей калорийностью обладают жиры, за счёт преимущественного снижения потребления которых рационально снижать калорийность питания. При расщеплении в организме 1г жира образуется 9 ккал энергии, при расщеплении белков и углеводов – 4 ккал. Однако снижать потребление жиров меньше 30% калорийности питания, не следует, так как при этом обычно увеличивают потребление быстро усвояемых углеводов в виде сахара, сладостей, мёда. Это также ведёт к повышению массы тела, повышению уровня глюкозы в крови, способствует развитию сахарного диабета типа 2, а также нарушению нормального спектра липидов крови, которые способствуют развитию атеросклероза.
При расщеплении в организме 1г жира образуется 9 ккал энергии, при расщеплении белков и углеводов – 4 ккал. Однако снижать потребление жиров меньше 30% калорийности питания, не следует, так как при этом обычно увеличивают потребление быстро усвояемых углеводов в виде сахара, сладостей, мёда. Это также ведёт к повышению массы тела, повышению уровня глюкозы в крови, способствует развитию сахарного диабета типа 2, а также нарушению нормального спектра липидов крови, которые способствуют развитию атеросклероза.
Первым и наиболее простым шагом в снижении калорийности питания может быть уменьшение обычных для конкретного человека порций потребляемых блюд, на одну четвёртую – одну третью часть. Ведь каждый человек знает, какую порцию того или иного продукта он обычно ест. Поэтому если вы не хотите заниматься вычислениями калорийности питания, легче всего отказаться от трети (четверти) каждого потребляемого вами блюда. Эффективен также переход на преимущественное потребление низкокалорийных продуктов вместо высококалорийных. Для того, чтобы похудеть, разработаны различные типы диет. Обычно они и основываются на потреблении низкокалорийных продуктов или напитков. Примерами такого подхода являются замена жирных мясных блюд на рыбные, включение «овощных», «фруктовых», «белковых, «рисовых» дней.
Для того, чтобы похудеть, разработаны различные типы диет. Обычно они и основываются на потреблении низкокалорийных продуктов или напитков. Примерами такого подхода являются замена жирных мясных блюд на рыбные, включение «овощных», «фруктовых», «белковых, «рисовых» дней.
Медикаментозное лечение избыточного веса применяется в тех случаях, когда не удалось снизить вес путем уменьшения калорийности питания и повышения физической активности. Существуют медикаментозные препараты разного механизма действия, но они имеют нежелательные побочные явления и должны применяться только под строгим контролем врача.
ИЗБЫТОЧНАЯ МАССА ТЕЛА – Новоаганская районная больница
Избыточная масса тела, излишнее накопление жира в
организме и отложение его в подкожной клетчатке, сальнике и других
тканях и органах (главным образом вследствие нерационального питания и
малой двигательной активности). Является предстадией ожирения, в основе
которого лежит сформировавшееся преобладание жира из питательных
веществ, процессами его распада. Проблема избыточной массы тела и
ожирения стала серьезной угрозой для многих людей, приобрела социальный
характер. Прошло время, когда полнота считалась показателем благополучия
и здоровья. Полнеть – это, прежде всего, означает стареть, и не только
внешне. У людей с избыточным весом нарушается нормальная деятельность
сердечно-сосудистой системы, чаще развивается сахарный диабет,
атеросклероз, гипертоническая и желчно-каменная болезнь. Избыточная
масса тела влияет на продолжительность жизни, укорачивая ее на 10-15
лет.
Проблема избыточной массы тела и
ожирения стала серьезной угрозой для многих людей, приобрела социальный
характер. Прошло время, когда полнота считалась показателем благополучия
и здоровья. Полнеть – это, прежде всего, означает стареть, и не только
внешне. У людей с избыточным весом нарушается нормальная деятельность
сердечно-сосудистой системы, чаще развивается сахарный диабет,
атеросклероз, гипертоническая и желчно-каменная болезнь. Избыточная
масса тела влияет на продолжительность жизни, укорачивая ее на 10-15
лет.
 При превышении массы тела над
пределом на 10-29% – ожирение 1 степени; на 30-49% – ожирение 2степени;
на 50-99% – ожирение 3 степени; свыше 100% – ожирение 4степени. При 1 и 2
степени ожирения трудоспособность и жизненная активность человека не
нарушены. Вообще провести четкую границу между здоровым и «упитанным»
человеком и больным начальной степенью ожирения во многих случаях
трудно. Недаром французские исследователи полушутливо выделяют такие 3
степени ожирения:
При превышении массы тела над
пределом на 10-29% – ожирение 1 степени; на 30-49% – ожирение 2степени;
на 50-99% – ожирение 3 степени; свыше 100% – ожирение 4степени. При 1 и 2
степени ожирения трудоспособность и жизненная активность человека не
нарушены. Вообще провести четкую границу между здоровым и «упитанным»
человеком и больным начальной степенью ожирения во многих случаях
трудно. Недаром французские исследователи полушутливо выделяют такие 3
степени ожирения:1 степень – когда окружающие завидуют;
2 степень – когда они смеются;
3 степень — когда они сочувствуют больному.
При
продолжающемся переедании и малоподвижном образе жизни одна стадия
незаметно переходит в другую. Выделяют две формы избыточной массы тела.
Первичную, при которой накопление жира в организме не связано с
какими-либо заболеваниями, а является следствием внешних воздействий.
Врачи издавна называли эту форму тучности «ожирением от переедания» или
«ожирением от лени». Она наиболее распространена и составляет более 70%
случаев ожирения.
Установлено, что с возрастом пищевой центр становится менее чувствительным к изменениям содержания глюкозы в крови и для подавления чувства голода требуется более значительное количество глюкозы в крови, чем в молодом возрасте, а значит и большее потребление нищи. Этот фактор играет определенную роль в повышении аппетита и тучности у людей пожилого возраста.
 Следует помнить о том, что чувство
голода у тучных людей проявляется гораздо сильнее, чем у людей с
нормальной массой тела, что стимулирует переедание.
Следует помнить о том, что чувство
голода у тучных людей проявляется гораздо сильнее, чем у людей с
нормальной массой тела, что стимулирует переедание.Бичом современного человека является малоподвижность. Первостепенная роль в борьбе с тучностью принадлежит не врачу, а человеку, если он желает иметь нормальную массу тела, а значит и здоровье. Для того, чтобы ограничить себя в пище, следить за калорийностью продуктов рациона, систематически заниматься физкультурой, необходимы сила воли, собранность и настойчивость.
Ожирение
Ожирение, являясь заболеванием, которое само по себе, значительно повышает риск преждевременной смертности, одновременно увеличивает вероятность развития целой группы заболеваний, каждое из которых во много раз повышает летальность среди населения.
 Основными заболеваниями-спутниками ожирения являются
артериальная гипертензия, сахарный диабет, ишемическая болезнь сердца,
остеоартроз, дислипидемия.
Основными заболеваниями-спутниками ожирения являются
артериальная гипертензия, сахарный диабет, ишемическая болезнь сердца,
остеоартроз, дислипидемия. Риск развития вышеперечисленных сопутствующих заболеваний у лиц с ожирением, особенно с крайними его степенями возрастает в 4-5 раз, что приводит к повышению летальности у данной группы пациентов в 5-6 раз.
По причине развития ожирение условно делится на гормональное (первично нарушение функции эндокринной системы, приводящее к накоплению жировой ткани в организме) и алиментарно-конституциональное. Причиной развития второго типа ожирения является избыточное потребление энергии с пищей и недостаточный ее расход в процессе жизнедеятельности. Практически во всех случаях ожирение носит смешанный характер, так как при развитии избыточного веса неизбежно наступает нарушение функции эндокринной и системы, и наоборот нарушения работы гипоталамо-гипофизарной системы, надпочечников, щитовидной железы приводят нарушению работы центра голода-насыщения.

Лечение ожирения преследует 3 основные задачи:
Достижение идеальной массы тела, что у больных особенно с крайними степенями ожирения не всегда выполнимо.
Снижение избыточной массы тела минимум на 10%, что уже приводит к статистически достоверному улучшению течения сопутствующих заболеваний, и снижает риск их развития.
Объективно оценить, насколько далеко зашел процесс, помогает индекс массы тела – это величина, которая показывает степень избыточного веса. Его рассчитывают путем деления веса в килограммах на квадрат роста в метрах. При нормальной массе ИМТ составляет 18,5 — 24,5, об избыточном весе говорят, когда это цифры 25,0 — 29,9. Смело можете ставить себе диагноз ожирения I степени, если ИМТ= 30,0 — 34,9, ожирения II степени, если 35,0 — 39,9, и III степени при ИМТ >40,0.
Без сомнения, очень важно знать, почему возникает ожирение, и как предотвратить его появление, но большинство из нас спохватывается, когда проблема уже налицо и пришла пора приступить непосредственно к лечению ожирения.
 И если многим это становится понятно, только глядя в зеркало,
которое отражает далеко не те формы, которые вам хотелось бы иметь, то
врачи не устают подчеркивать, что без полноценного лечения ожирения вы
обрекаете себя на развитие тяжелых хронических болезней и, в конечном
счете, уменьшение продолжительности жизни, которая, согласитесь, может
быть такой прекрасной.
И если многим это становится понятно, только глядя в зеркало,
которое отражает далеко не те формы, которые вам хотелось бы иметь, то
врачи не устают подчеркивать, что без полноценного лечения ожирения вы
обрекаете себя на развитие тяжелых хронических болезней и, в конечном
счете, уменьшение продолжительности жизни, которая, согласитесь, может
быть такой прекрасной. По данным последних лет ясно, что консервативное лечение ожирения оказывается успешным, только если проводится комплексно – специальные диеты, лекарства и регулярные физические упражнения. Но и в случае хорошего результата всегда остается вероятность того, что вес вернется к исходному уровню, если вы не выдержите и дадите себе поблажку, ибо сразу нужно принять за правило, что лечение ожирения – это пожизненный процесс.
Если говорить о питании, то на страницах сайта в изобилии представлены разнообразнейшие диеты, которые можно выбрать на свой вкус. Хотя лечение ожирения подразумевает больше переход к рациональному сбалансированному питанию, о чем вы тоже можете узнать, оставаясь у нас в гостях.
 Сейчас же
напомним, что рациональное питание в идеале должно быть гипокалорийным,
учитывающим ваши личные пищевые пристрастия, чтобы поглощение пищи не
стало для вас мукой, а также возраст, пол и физическую активность.
Сейчас же
напомним, что рациональное питание в идеале должно быть гипокалорийным,
учитывающим ваши личные пищевые пристрастия, чтобы поглощение пищи не
стало для вас мукой, а также возраст, пол и физическую активность. Большой интерес вызывают, конечно, лекарства для лечения ожирения, которые, правда, нужно принимать очень длительно и если немедикаментозное лечение ожирения не приносит плодов. Они способствуют вполне определенному снижению веса, темп которого выравнивается обычно к шестому месяцу лечения, но после года лечения эффективность их, по данным последних исследований, начинает падать. Что же может нам предложить современная фармакология для лечения ожирения? Такие известные препараты, как сибутрамин и фентермин обладают способностью снижать аппетит. При их приеме быстро возникает чувство насыщения, что заставляет вас спокойно отказываться от поглощения дополнительной порции пищи. Другие средства – орлистат или ксеникал, не дают всасываться жирам, поступающим с пищей, связываясь в желудке с разнообразными липазами, благодаря которым жиры и расщепляются, в результате чего до 30% жиров выводится со стулом.
.gif) Но и
этого недостаточно, если лишний вес составляет 45 и более килограмм,
остается последнее средство – бариатрическая хирургия.
Но и
этого недостаточно, если лишний вес составляет 45 и более килограмм,
остается последнее средство – бариатрическая хирургия. Результаты оперативного лечения ожирения впечатляют – по данным американских врачей, пациенты за 10 лет теряют от 20 до 80 кг и поддерживают вес на достигнутом уровне, что хорошо сказывается и на течении сопутствующих заболеваний – сахарного диабета, артериальной гипертензии, липидных нарушений обмена и т.д. Поэтому для кого-то лучший вариант лечения ожирения – бариатрическая хирургия, которая как раз помогает людям с избыточным весом. И для многих, особенно при наличии серьезных заболеваний, это единственный способ улучшить здоровье и продлить жизнь, и сделать это окончательно и бесповоротно.
Перед тем, как принять решение об операции, нужно узнать, какой у вас индекс массы тела. Если цифра ИМТ оказывается больше 40, значит пришла пора заняться лечением ожирения путем проведения бариатрической операции. Если же вы уже страдаете от таких неприятных вещей, как повышенное давление, сахарный диабет, проблемы с суставами или варикозное расширение вен, то решаться на хирургическое вмешательство нужно и при ИМТ, равном 35.

В арсенале бариатрической хирургии имеется на сегодняшний день несколько проверенных операций, общий смысл которых – значительно уменьшить объем поступаемой в желудок пищи, раз уж вы не можете это сделать усилием воли! Например, бандажирование желудка. Это когда вам на желудок накладывают силиконовое колечко, из-за чего он становится похож по форме на песочные часы. А верхний отдел такого желудка способно заполнить и растянуть даже малое количество пищи, и именно растяжение верхней части желудка сообщает головному мозгу, что вы насытились и больше есть не хотите. Сами понимаете, если так происходит постоянно, пищи вы съедаете не в пример меньше, чем до операции – все гениальное просто! И так потихоньку, за год-полтора, теряете 50-70 % лишнего веса.
Желудок еще можно шунтировать – тоже создается «малый желудочек» в верхней части обычного, объемом где-то 50 мл, к которому еще и подшивается петля тонкой кишки. В результате половина пищи проходит не обычным путем, а сразу в кишечник, то есть питательные вещества из нее не всасываются.
 Итог очень впечатляющий – 70-100% избыточной массы тела за год-полтора.
Итог очень впечатляющий – 70-100% избыточной массы тела за год-полтора. Более щадящая операция для лечения ожирения – введение внутрижелудочного баллона, как временной меры. Представляет собой силиконовый шар, который уже в желудке заполняется жидкостью. Постоянно делая вид, что он и есть пища, баллон имитирует чувство сытости, воздействуя на стенки органа. К сожалению, уже через 6 месяцев баллон нужно удалить, чтобы не было осложнений, но за это время можно потерять 10 – 15 килограммов. Но и получив столь долгожданный результат, вы не должны забывать, что болезнь никуда не уйдет, если вы возьметесь за ум и не сформируете, наконец, правильный режим питания и достаточной физической активности, которые являются важнейшими составляющими здорового образа жизни
Развитие ожирения у любого человека возникает тогда, когда потребление энергии превышает ее затраты в течение длительного времени. Очень незначительное, но постоянное избыточное потребление энергии приводит к выраженному накоплению жировой ткани в организме.

Ожирение может постичь даже не предрасположенных к нему людей – слишком велико влияние современной цивилизации потребления на всех и каждого. Развитие ожирения стало одной из основных проблем здравоохранения в большинстве промышленно развитых стран. Болезненное, (морбидное) ожирение приобретает поистине угрожающие масштабы из за неизбежного развития тяжелейших сопутствующих заболеваний, находящихся в прямой причинно-следственной связи с избыточной массой тела.
Нарушение обмена веществ при ожирении
Метаболический синдром, также известный как синдром инсулинорезистентности или синдром Х, представляет собой совокупность обменных нарушений у лиц с определенным конституциональным типом. Метаболический синдром является фактором риска развития ишемической болезни сердца. Синдром включает следующие признаки:
внутрибрюшное ожирение
инсулинорезистентность (увеличение уровня глюкозы и инсулина в крови натощак)
сахарный диабет 2 типа
дислипидемия (повышенный уровень триглицеридов в крови, низкая концентрация в сыворотке крови липопротеинов высокой плотности (ЛПВП)
артериальная гипертония.

В последнее время были определены и другие метаболические (обменные) нарушения (при внутрибрюшном ожирении), которые могут служить фактором риска развития ишемической болезни сердца. Ожирение само по себе не является необходимым условием развития метаболического синдрома. Имеется в виду метаболическое «ожирение» с преимущественно внутрибрюшным накоплением жировой ткани даже у людей с нормальным весом.
Существует гипотеза, что основным механизмом развития метаболического синдрома является инсулинорезистентность. Однако в исследовании Framingham Offspring Study с участием пациентов, не страдавших диабетом, было выявлено, что инсулинорезистентность может быть не единственным фактором, приводящим к развитию метаболического синдрома, и существуют еще и другие независимые физиологические процессы, участвующие в формировании данной патологии. Хотя абдоминальное (внутрибрюшное) ожирение часто сочетается с инсулинорезистентностью, до конца не ясно, накопление ли внутриорганной жировой ткани (в области сальника и брыжейки кишечника) или подкожной жировой клетчатки в области живота связано с развитием инсулинорезистентности.

К тому же объем одного депо тесно связан с объемом другого, в связи с чем, сложно определить роль каждого в изменении чувствительности к инсулину. Кроме того, не известно, накопление висцеральной или подкожной абдоминальной жировой ткани участвует в развитии метаболического синдрома или это вообще характерно для людей с повышенным риском развития обменных осложнений ожирения.
Сахарный диабет 2 типа
Вероятно, увеличение распространения сахарного диабета 2 типа на 25% в мире за последние 20 лет связано со значительным распространением ожирения. Увеличение Индекса массы тела (ИМТ), абдоминальный (внутрибрюшной) тип накопления жировой ткани — серьезные факторы риска развития сахарного диабета 2 типа.
Данные национального института здоровья свидетельствуют, что более 2/3 мужчин и женщин в США, страдающих диабетом 2 типа, имеют ИМТ > 27 кг/м2.
Более того, риск диабета возрастает линейно в зависимости от величины ИМТ. Среди людей, имеющих ИМТ 25,0—29,9 кг/м2 (избыточная масса тела), 30,0—34,9 кг/м2 (ожирение I степени) и > 35 кг/м2 (ожирение II/III степени), распространенность сахарного диабета 2 типа была 2%, 8% и 13% соответственно.

Данные Nurses Health Study показали, что риск развития диабета начинает возрастать даже у женщин с нормальным весом, когда ИМТ превышает 22 кг/м2. С увеличением внутрибрюшной жировой массы, окружности талии и соотношения окружности талии к окружности бедра риск диабета увеличивается при любом значении ИМТ.
Прирост массы тела в молодом возрасте также увеличивает риск развития диабета. Так у мужчин и женщин 35 — 60 лет, которые в возрасте 18–20 лет прибавили в весе от 5 до 10 кг, риск развития диабета был в 3 раза выше, чем у тех, у которых вес изменялся в пределах 2 кг.
Дислипидемия
Ожирение, особенно абдоминальное (внутрибрюшное), ассоциировано с повышением уровня триглицеридов, низкой концентрацией холестерина высокой плотности и увеличением концентрации холестерина низкой плотности, который является основным фактором способствующим формированию атеросклероза.
Большинство данных указывает на то, что при избыточной массе тела и ожирении увеличивается концентрация в сыворотке общего холестерина и холестерина низкой плотности, однако связанные с цифрами ИМТ различия в концентрациях общего холестерина и холестерина низкой плотности более выражены у людей с меньшим весом, и с возрастом они уменьшаются.

Данные Национального института здоровья США показали, что с увеличением цифр ИМТ у мужчин прогрессивно увеличивается концентрация холестерина в крови (содержание общего холестерина > 240 мг/дл или 6,21 ммоль/л), в то время как у женщин распространенность увеличенного уровня холестерина была самой высокой при ИМТ 25 кг/м2 и 27 кг/м2, и не увеличивалась с дальнейшим ростом цифр ИМТ.
Патологическое изменение концентрации липидов (жиров) в сыворотке при ожирении является клинически важным показателем, так как связано с увеличением риска развития ишемической болезни сердца.
Риск осложнений сердечно-сосудистых заболеваний при ожирении
Ишемическая
болезнь сердца (ИБС) Пациенты, страдающие преимущественно абдоминальной
(внутрибрюшной) формой ожирения, и те, у кого отмечался рост массы тела
в молодом возрасте, подвержены большему риску возникновения ишемической
болезни сердца (ИБС).
Риск ИБС начинает расти уже при «нормальном»
индексом массы тела (ИМТ) (23 кг/м2 у мужчин и 22 кг/м2 у женщин). А
наличие абдоминального ожирения увеличивает риск ИБС при любом значении
ИМТ. Действительно, в исследовании Nurse Health Study было выявлено, что
у женщин с более низким ИМТ, но большим значением отношения окружности
талии к окружности бедра, риск возникновения инфаркта миокарда (в том
числе с летальным исходом) был выше, чем у женщин с большим ИМТ, но
меньшим значением отношения окружности талии к окружности бедра.
А
наличие абдоминального ожирения увеличивает риск ИБС при любом значении
ИМТ. Действительно, в исследовании Nurse Health Study было выявлено, что
у женщин с более низким ИМТ, но большим значением отношения окружности
талии к окружности бедра, риск возникновения инфаркта миокарда (в том
числе с летальным исходом) был выше, чем у женщин с большим ИМТ, но
меньшим значением отношения окружности талии к окружности бедра.
Прибавка
в весе 5 кг и более после 18 лет также увеличивает риск возникновения
инфаркта миокарда. Большую роль в увеличении частоты ИБС при ожирении
играют такие факторы риска, как артериальная гипертония, дислипидемия,
изменение толерантности к глюкозе или диабет, а также метаболический
синдром.
В эпидемиологических исследованиях сложнее изучить влияние
самого ожирения на риск ИБС, возможно, потому что необходимо длительное
время для наблюдения больных, выявления роли других факторов риска,
влияющих на изменение массы тела (например, курение), и изучение влияния
типа распределения жировой ткани.
Тем не менее, в нескольких
продолжительных эпидемиологических исследованиях было показано, что
лишний вес и ожирение увеличивают риск ИБС даже после коррекции других
известных факторов риска. В связи с этим, Американская кардиологическая
ассоциация недавно включила ожирение в перечень важнейших факторов риска
ишемической болезни сердца и разработала рекомендации по нормализации
веса.
Цереброваскулярные и тромбоэмболические осложнения
Как у
женщин, так и у мужчин лишний вес и ожирение увеличивают риск
возникновения ишемического инсульта. Риск развития инсульта (в том числе
и с летальным исходом) у больных ожирением прогрессивно растет с
увеличением значений индекса массы тела (ИМТ) и почти в два раза выше,
чем у худощавых людей.
Ожирение, особенно абдоминальное, также
увеличивает риск венозного застоя, тромбоза глубоких вен и тромбоэмболии
(закупорки оторвавшимся тромбом) легочной артерии. Болезнь вен нижних
конечностей может развиваться вследствие увеличения внутрибрюшного
давления и патологии свертывающей системы крови, а также увеличения
выброса медиаторов воспаления (биологически активных веществ
сопровождающих воспаление) при абдоминальном (внутрибрюшном) ожирении.
Недавние
исследования показали, что у лиц пожилого возраста с ИМТ 25 кг/м2 и
более, после перенесенной операции протезирования тазобедренного
сустава, риск последующей госпитализации по поводу тромбоэмболических
осложнений (тромбоз глубоких вен или тромбоэмболия легочной артерии) был
в 2,5 раза больше.
Артериальная гипертония (АГ)
Связь между
значением индекса массы тела (ИМТ) и возникновением артериальной
гипертонии была подтверждена в крупных эпидемиологических исследованиях.
Данные этих исследований продемонстрировали, что (с учетом возраста)
распространенность АГ среди женщин и мужчин, страдающих ожирением, в 2,5
раза выше (38% и 42% соответственно), чем у худых людей (15% как среди
мужчин, так и женщин).
Существенным фактором риска развития
артериальной гипертонии также является абдоминальный (внутрибрюшной) тип
ожирения, в некоторых исследованиях указанный который может быть даже
более важным, чем ИМТ. В работе Framingham Study было обнаружено, что АД
увеличивается на 6,5 мм рт. ст. на каждые 10% увеличения массы тела.
ст. на каждые 10% увеличения массы тела.
Осложнение гастроэнтерологических заболеваний при ожирении
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Заключается
в развитии воспаления в нижней трети пищевода вследствие недостаточно
плотного смыкания круговой мышцы (сфинктера) расположенного между
пищеводом и желудком. Во многих крупных эпидемиологических исследованиях
было обнаружено, что симптомы ГЭРБ и у худых людей, и у пациентов,
страдающих ожирением, практически одинаковы.
Однако, пока не ясно,
действительно ли ожирение вызывает развитие рефлюкса (заброса кислого
желудочного содержимого в пищевод) или просто часто сочетается с ГЭРБ.
Ввиду наличия противоречивых данных, неизвестно, существует ли
взаимосвязь между ожирением и известными факторами, предрасполагающими к
развитию ГЭРБ (ослабление тонуса нижнего пищеводного сфинктера и
изменение рН в кислую сторону в нижей части пищевода).
Тем ни менее
многие исследования подтверждают влияние ожирения на появление симптомов
пищеводного рефлюкса. Хотя повышение внутрибрюшного давления, вызванное
увеличенными размерами живота, у людей, страдающих ожирением, может
предрасполагать к возникновению рефлюкса, неизвестно, проводились ли
какие-либо контролируемые рандомизированные (статистически достоверные)
исследования по оценке влияния снижения веса на уменьшение симптомов
рефлюкса. Тот факт, что даже умеренное снижение веса приводит к
значительному улучшению состояния пациентов, говорит скорее всего за то,
что благоприятный клинический эффект достигается больше благодаря
диете, нежели собственно снижению массы тела.
Хотя повышение внутрибрюшного давления, вызванное
увеличенными размерами живота, у людей, страдающих ожирением, может
предрасполагать к возникновению рефлюкса, неизвестно, проводились ли
какие-либо контролируемые рандомизированные (статистически достоверные)
исследования по оценке влияния снижения веса на уменьшение симптомов
рефлюкса. Тот факт, что даже умеренное снижение веса приводит к
значительному улучшению состояния пациентов, говорит скорее всего за то,
что благоприятный клинический эффект достигается больше благодаря
диете, нежели собственно снижению массы тела.
Исследования с
участием пациентов с ожирением первой степени и симптомами ГЭРБ
показали, что снижение веса не привело к улучшению состояния или
изменению показателей пищеводной рН при 24–часовом контроле.
Характерно,
что симптомы ГЭРБ всегда исчезают сразу после хирургического
вмешательства по поводу ожирения, еще до того, как существенно снизится
масса тела. Это говорит о том, что исключение самого заброса кислого
содержимого или желчи в пищевод, а не снижение веса, улучшает состояние
пациентов. Выраженный гастроэзофагеальный рефлюкс может появиться после
вертикальной гастропластики. Хотя в других исследованиях показано, что
вертикальная бандажированная гастропластика и бандажирование желудка,
при которых увеличивается сопротивление прохождению пищи через
сформированное сужение (см. хирургические методы лечения), не изменяет
тонус нижнего пищеводного сфинктера и не увеличивает число эпизодов
рефлюкса.
Выраженный гастроэзофагеальный рефлюкс может появиться после
вертикальной гастропластики. Хотя в других исследованиях показано, что
вертикальная бандажированная гастропластика и бандажирование желудка,
при которых увеличивается сопротивление прохождению пищи через
сформированное сужение (см. хирургические методы лечения), не изменяет
тонус нижнего пищеводного сфинктера и не увеличивает число эпизодов
рефлюкса.
Болезни желчного пузыря
Ожирение является серьезным фактором риска возникновения заболеваний желчного пузыря, особенно у женщин.
Риск
появления камней в желчном пузыре увеличивается с ростом индекса массы
тела (ИМТ). Данные исследования Nurses Health Study продемонстрировали,
что женщины, страдающие ожирением (ИМТ > 30 кг/м2) имеют вдвое
больший риск (а женщины с тяжелой формой ожирения и ИМТ > 45 кг/м2 — в
7 раз больший риск) появления камней в желчном пузыре по сравнению с
худощавыми женщинами (ИМТ < 24 кг/м2). Ежегодная заболеваемость
составляет 1% среди женщин с ИМТ > 30 кг/м2 и 2% среди женщин с ИМТ
> 45 кг/м2.
У мужчин, страдающих ожирением, риск развития желчекаменной болезни ниже, чем у женщин.
Вероятность
образования камней в желчном пузыре растет и при снижении веса в связи с
увеличением концентрации холестерина в желчи, образованием кристаллов
холестерина и снижением сократительной функции желчного пузыря.
Образование
«новых» камней происходит примерно у 25-35% людей с ожирением, которые
быстро сбросили вес благодаря применению низко–жировой или очень
низкокалорийной диеты, а также хирургического вмешательства на желудке.
Риск образования камней в желчном пузыре увеличивается, когда скорость
снижения веса достигает 1,5 кг (~ 1,5% массы тела) в неделю.
Содержание
жиров в пище также влияет на образование камней в желчном пузыре. Так,
поступление с пищей 4 г жиров слабо стимулирует опорожнение желчного
пузыря, в то время как поступление 10 г жиров способствует его
максимальной сократительной активности. Обнаружено, что увеличение
потребления жиров при очень низкокалорийной диете (< 600 ккал в день)
предохраняет от образования камней.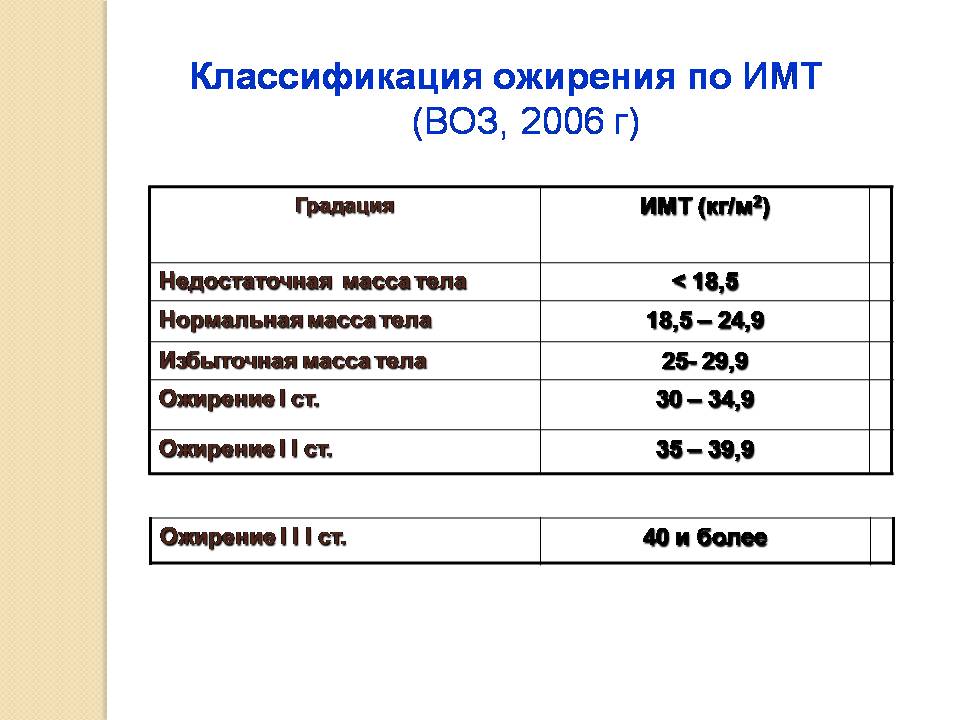
Риск образования камней во
время диеты становится значительно ниже (0–17%) у тех пациентов, которые
придерживаются низкокалорийной, а не очень низкокалорийной и
низко–жировой, диеты (> 800 ккал в день), содержащей 15–30 г жиров в
день. Для уменьшения риска образования камней в желчном пузыре не
обязательно увеличивать содержание жиров в пище во время диеты.
Риск
образование камней, как при использовании очень низкокалорийной диеты,
так и после хирургического вмешательства можно значительно снизить,
добавив к лечению урсодезоксихолиевую кислоту. Назначение
урсодезоксихолиевой кислоты в дозе 600 мг в день обеспечивает наилучшую
профилактику образования камней в желчном пузыре у тех пациентов,
которые хотели бы достичь быстрого снижения веса.
Панкреатит
Хотя
было бы логичным предположить, что пациенты, страдающие ожирением,
имеют более высокий риск развития панкреатита в связи с наличием камней в
желчном пузыре, изучению этого вопроса было посвящено лишь небольшое
число исследований.
Однако статистически достоверно установлено, что
панкреатит любого происхождения у пациентов с ожирением имеет более
плохой прогноз, чем у пациентов с нормальным весом.
Большое число
исследований свидетельствует о том, что у пациентов, имеющих лишний вес
или ожирение, высок риск развития местных и общих осложнений
панкреатита. Увеличен риск развития самой тяжелой стадии этого
заболевания – панкреонекроза.
Болезни печени
Ожирение приводит к
нарушению работы печени, что проявляется в увеличении ее размеров,
увеличением биохимических печеночных показателей и изменениями на
клеточном уровне (крупноячеистый стеатоз, жировой гепатоз, фиброз и
цирроз).
Хотя эта патология представлена в обзорах, как ряд частных
случаев, вероятнее всего, такого рода нарушения можно отнести к
признакам заболевания, известного как неалкогольная жировая дистрофия
печени. В связи с малочисленностью данных, широта распространения данной
патологии у пациентов с ожирением не известна.
Наиболее характерным
признаком является увеличение печеночных ферментов
(аланинаминотрансферазы — АЛТ и аспартатаминотрансферазы — АСТ). Но
обычно эти цифры не превышают двукратного значения верхней границы
нормы. Кроме того, уровень роста печеночных ферментов не соответствует
тяжести гистологических изменений. Диета сама по себе может быть
причиной временного увеличения концентрации печеночных ферментов в
течение первых 6 недель снижения веса.
Ретроспективный анализ
образцов печеночной ткани, взятых на исследование у пациентов, имевших
лишний вес или страдавших ожирением, показал, что у 30% пациентов имелся
фиброз печеночной соединительной ткани, причем у трети из них (10% из
всей группы) был обнаружен скрытый цирроз печени. Кроме того, ожирением
страдают многие пациенты, у которых обнаруживаются признаки жирового
перерождения печени неалкогольного происхождения. От 40% до 100%
пациентов с неалкогольным стеатогепатитом (НСГ), по совокупным данным
нескольких исследований, имеют ожирение.
По данным аутопсии
(посмертного вскрытия) у пациентов, страдавших ожирением, в ~75% случаев
встречается стеатоз, в ~20% — стеатогепатит и в ~2% — цирроз печени.
Хотя
клинические, лабораторные и клеточные признаки неалкогольного жирового
поражения печени уже определены, природа и патогенез этого заболевания
до сих пор не совсем понятны. У многих заболевание протекает
бессимптомно, или больные жалуются на повышенную утомляемость,
недомогание или чувство дискомфорта в области живота.
Увеличение
размеров печени отмечается у 75% больных. Отношение АСТ/АЛТ у больных
обычно меньше единицы, в отличие от значения этого показателя у больных
алкогольным стеатогепатитом.
При наблюдении пациентов в течение 1–7
лет было отмечено прогрессирование болезни печени у 40% больных, а у 10%
развился цирроз. Кроме того, у большинства пациентов с простым
стеатозом, болезнь принимала доброкачественное течение, в то время как
стеатогепатит, фиброз и цирроз часто приводили к развитию осложнений и
более тяжелому течению заболевания. Хотя, в конечном счете, лишь у
небольшого числа больных неалкогольным жировым поражением печени
развивается цирроз, в странах с широким распространением ожирения эта
патология становится одной из основных причин цирроза печени.
Хотя, в конечном счете, лишь у
небольшого числа больных неалкогольным жировым поражением печени
развивается цирроз, в странах с широким распространением ожирения эта
патология становится одной из основных причин цирроза печени.
К тому
же ожирение увеличивает риск развития фиброза и цирроза у больных с
алкогольным поражением печени и гепатитом С. Не до конца понятно, почему
у людей, страдающих ожирением, развивается неалкогольное жировое
перерождение печени. Есть основания полагать, что развитие этой
патологии часто ассоциировано с внутрибрюшным ожирением (определяемым по
окружности талии), инсулинорезистентностью (увеличение уровня глюкозы
натощак и инсулина в крови), диабетом, повышенным содержанием
триглицеридов в крови, низкой концентрацией в сыворотке липопротеидов
высокой плотности (ЛПВП) и артериальной гипертензией. Существует
гипотеза, что, развитие данного заболевания связано с 2 и более
повреждающими воздействиями на печень.
В первую очередь это стеатоз,
причиной которого чаще всего является изменение липидного обмена
вследствие ожирения, а именно увеличение расщепления триглицеридов
жировой ткани, что в свою очередь увеличивает поступление свободных
жирных кислот в печень.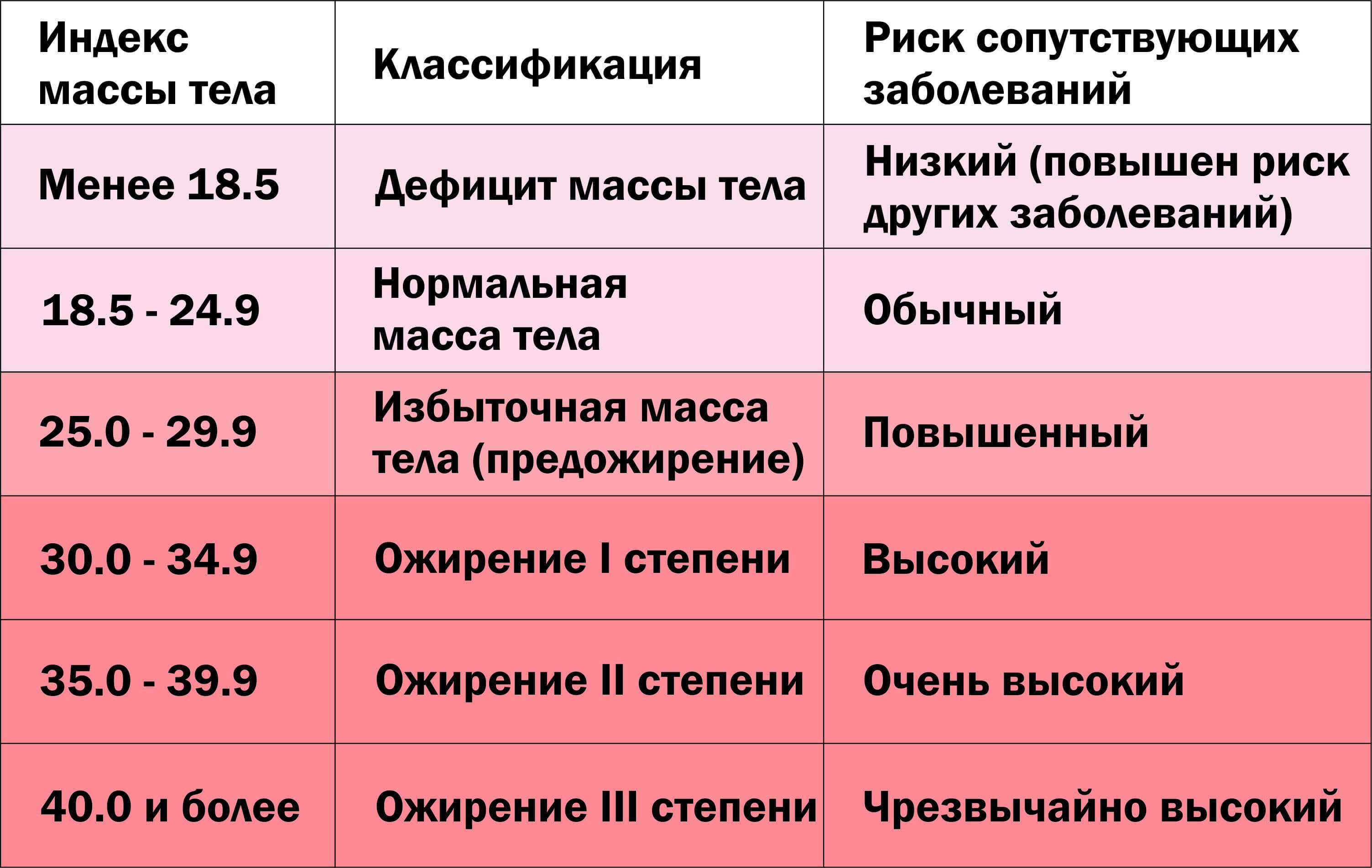
Во–вторых, перекисное окисление липидов в
печени и высвобождение цитокинов может оказывать прямое повреждающее
действие на клетки печени и способствовать развитию воспаления и
фиброза.
Хотя снижение веса является типичной рекомендацией для
пациентов с ожирением и неалкогольным жировым поражением печени, пока не
известно, воздействует ли такая терапия на природу заболевания.
Постепенное снижение веса на 10% и более может корректировать уровень
печеночных ферментов и способствовать уменьшению размеров печени,
содержания жира в печеночной ткани и ослаблению проявлений
стеатогепатита. Но быстрое снижение веса при терапии с помощью очень
низкокалорийной диеты или голодания может спровоцировать воспаление.
Ожирение увеличивает риск развития рака
Прослеживается
взаимосвязь наличия лишнего веса и ожирения с увеличением риска
развития рака пищевода, желчного пузыря, поджелудочной железы, молочной
железы, почек, матки, шейки матки и предстательной железы.
Во многих
эпидемиологических исследованиях была выявлена строгая взаимосвязь
между индексом массы тела (ИМТ) и развитием рака толстой кишки и у
мужчин, и у женщин. Эта взаимосвязь еще усиливается в отношении рака
дистальных частей кишечника (толстой кишки) и в отношении больных с
указанием на развитие подобного рака у родственников.
Эта взаимосвязь еще усиливается в отношении рака
дистальных частей кишечника (толстой кишки) и в отношении больных с
указанием на развитие подобного рака у родственников.
Ожирение и лишний вес в возрасте 18 лет увеличивает риск смертности от рака молочной железы и эндометрия.
Однако
у женщин с ожирением в постменопаузе риск рака молочной железы
перестает расти, что, видимо, связано с защитным действием увеличения
веса у женщин в этом возрасте.
Однако сложно определить, увеличение
риска развития рака связано с ожирением как таковым или еще и с
употреблением высококалорийной и содержащей много жиров пищи, поскольку
оба эти фактора часто сочетаются.
Поражение суставов при ожирении
Подагра
Подагра
— заболевание, характеризующееся поражением суставов вследствие
отложения кристаллов мочевой кислоты. С помощью продолжительных и
перекрестных исследований было установлено, что ожирение влияет на
развитие повышенного содержания мочевой кислоты в крови (гиперурикемия) и
подагры.
Более того, гиперурикемия развивается у больных с
абдоминальным типом ожирения и метаболическим синдромом, а наличие
инсулинорезистентности снижает выведение мочевой кислоты почками.
Остеоартрит
Лишний
вес и ожирение увеличивают риск развития остеоартрита (воспления)
суставов, несущих повышенную нагрузку, чаще коленных, поскольку коленные
суставы в период активности человека испытывают большую нагрузку, чем
тазобедренные.
Чаще остеоартриты возникают у женщин, даже если они
имеют незначительный избыток массы тела. Исследования среди пар
близнецов показали, что если один из близнецов страдает клинически
выраженным или асимптомным остеоартритом нижних конечностей, то его вес,
как правило, на 3–5 кг выше, чем у другого близнеца.
Данные
исследований также показали, что ожирение участвует в патогенезе
(развитии) остеоартрита. В некоторых научных работах с ожирением
связывается и возникновение остеоартрита суставов рук, что позволяет
предположить и существование других механизмов возникновения заболевания
суставов при ожирении, помимо увеличения нагрузки
Психические расстройства при ожирении
У
примерно 20-30% пациентов с ожирением, которым не удалось снизить свой
вес в различных клиниках, развивается депрессия и другие психические
нарушения.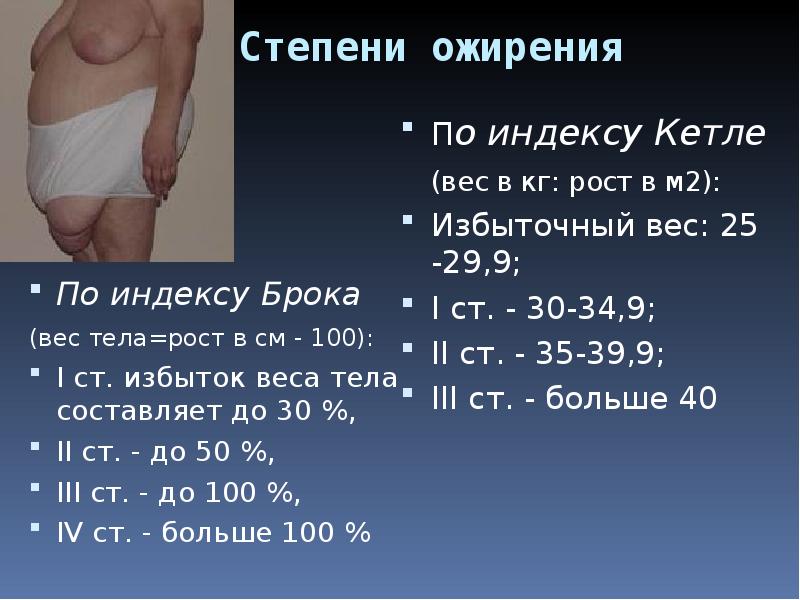
Однако явного доказательства, что у больных с ожирением
чаще, чем у людей с нормальным весом, возникают психические или
эмоциональные нарушения (при произвольной выборке в популяции) [253], не
существует. У женщин такие нарушения возникают чаще, чем у мужчин.
Возможно, это связано с давлением общественного мнения, предписывающего
женщине быть стройной.
Некоторые поведенческие отклонения могут
способствовать возникновению ожирения. Булемия, т.е. употребление
большого количества пищи за короткий промежуток времени, обычно
сопровождается ощущением потери контроля над собой и чувством вины. Этот
диагноз можно поставить в случае повторения таких эпизодов, по меньшей
мере, дважды в месяц в течение 6 и более месяцев, и при этом переедание
не сопровождается последующим употреблением слабительных с целью
предотвращения увеличения массы тела.
Около 10-15% людей, имеющих
ожирение, страдают булемией, в то время как в популяции этот показатель
равен 2%. Пациенты с данным заболеванием, которые включаются в программу
по снижению веса, обычно имеют больший вес и хуже поддаются терапии,
чем те пациенты с ожирением, у кого эта патология отсутствует.
Фармакологическая
и поведенческая коррекция этого нарушения может уменьшить количество
эпизодов переедания, но, как ни странно, часто не приводит к снижению
веса.
Другое отклонение, так называемый синдром ночного приема пищи,
также связано с ожирением, но встречается реже, чем булемия.
Употребление большего количества пищи в вечернее время приводит к более
позднему отходу ко сну, частым ночным пробуждениям, обычно
сопровождающимся приемом пищи, и утренней анорексии.
На
сегодняшний день существуют реальные достижения в лечении ожирения,
которые эффективно применяются и касаются они в основном новых
лекарственных препаратов и хирургических методов борьбы с лишним весом.
Базовые методы лечения ожирения – диета и физическая нагрузка уже имеют большую историю.
Диетотерапия
является основным методом снижения избыточного веса. Это связано с тем,
что для большинства людей с лишним весом проще уменьшить количество
потребляемой пищи, чем увеличить физическую активность.
Большинство
диет основано либо на снижении количества потребляемых калорий, либо на
изменении состава пищи. Однако снижению веса способствует именно
уменьшение калорийности, а не изменение состава пищи. На сегодняшний
день существует огромное количество диет, многие из которых составлены,
что называется, «с потолка». А между тем, диетическое питание оказывает
значительное влияние на организм, обмен веществ и Ваше самочувствие.
Поэтому мы настоятельно рекомендуем Вам: если Вы все же решили соблюдать
диету, то в первую очередь следует посоветоваться с врачом.
Не
занимайтесь самолечением! Некоторые диеты имеют свои противопоказания,
для выявления которых необходимо обследование. Кроме того, врач может
подобрать Вам ту диету, которая будет максимально эффективна и безопасна
именно для Вас.
Физические упражнения поддерживают здоровье,
предохраняют от заболеваний и, чему все больше свидетельств, замедляют
процесс старения. При выполнении физических упражнений в кору головного
мозга поступает огромное количество сигналов (импульсов) от мышц,
сухожилий, связок, суставов, кожи, глаз, ушей, органов равновесия, а
также сердца, сосудов, легких и других органов, обеспечивающих
двигательный акт. В случае уменьшения числа импульсов, идущих от мышц к
мозгу, нарушается нервная деятельность, работоспособность падает.
В случае уменьшения числа импульсов, идущих от мышц к
мозгу, нарушается нервная деятельность, работоспособность падает.
Упражнения
полезны в любом возрасте, поскольку обычная дневная активность редко
может обеспечить достаточную физическую нагрузку, любой, желающий
насладиться эффектом физических упражнений, должен предпринять для этого
специальные усилия.
Усвоив одну единственную здоровую привычку, вы
сможете снизить вес, уменьшить риск заболеваемости, улучшить сердечную
деятельность, смягчить проявления депрессии и т.д. Многие думают, что
физические упражнения – это из жизни атлетов. Некоторые беспокоятся, что
их будут критиковать за неправильное выполнение движений. На самом деле
мы боимся того, что может быть для нас настоящим спасением. А
упражнений существует великое множество, нужно выбрать те, что подходят
именно Вам. Нужно просто очень сильно хотеть, стремиться и верить в
себя.
Как люди различного возраста могут достичь рекомендованного уровня физической активности
Возраст и род занятий Формы физической активности
Дети младшего школьного возраста
Ходьба пешком в школу и домой.
Физкультурные
занятия и подвижные игры в школе (на переменах, на уроках
физкультуры и в секциях) 3-4 раза в неделю подвижные игры после школы.
выходные дни; более длительные пешие прогулки, посещение парка или бассейна, прогулки на велосипеде
Подростки Ходьба пешком (или езда на велосипеде) в школу и домой.
По будним дням 3-4 организованных или самостоятельных занятий спортом или другими формами физической активности
В выходные дни; пешие и велосипедные прогулки, плавание, другие спортивные занятия.
Студенты Ежедневная ходьба пешком (или езда на велосипеде) в учебное заведение и домой.
Использование любой возможности физической нагрузки; ходьба по лестнице (вместо лифта), различный ручной труд.
По будним дням 2-3 раза в неделю организованные занятия спортом или физические упражнения, посещение спортзала или бассейна.
В выходные дни; более длительные пешие или велосипедные прогулки, плавание, другие спортивные занятия.
Взрослые,
работающие по найму Ходьба пешком или езда на велосипеде на работу.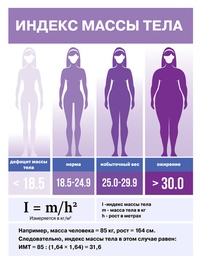 Использование любой возможности физической нагрузки: ходьба по лестнице
(вместо лифта), различный ручной труд.
Использование любой возможности физической нагрузки: ходьба по лестнице
(вместо лифта), различный ручной труд.
По будним дням 2-3 раза занятия спортом, упражнения в спортзале или посещения бассейна.
В
выходные дни: более длительные пешие или велосипедные прогулки,
плавание, занятия спортом, ремонтные работы по дому, работа в саду.
Взрослые, работающие на дому
Ежедневные прогулки, уход за садом или ремонтные работы по дому.
Использование любой возможности физической нагрузки: ходьба по лестнице
(вместо лифта), различный ручной труд.
По будним дням иногда занятия спортом, упражнения в спортзале или посещение бассейна.
В выходные дни: более длительные пешие или велосипедные прогулки, занятия спортом.
Взрослые,
неработающие Ежедневные прогулки, уход за садом, ремонтные работы по
дому. Использование любой возможности физической нагрузки: ходьба по
лестнице (вместо лифта), различный ручной труд.
В выходные дни: более длительные пешие и велосипедные прогулки, плавание, другие занятия спортом.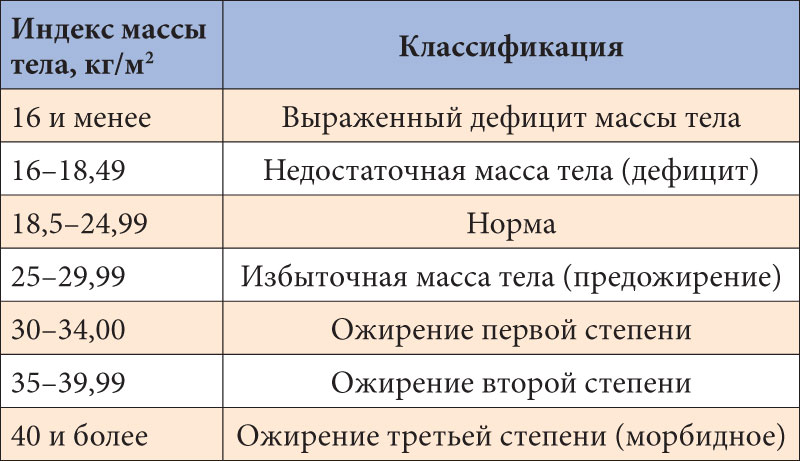
Время от времени занятия спортом, упражнении в спортзале или посещение бассейна.
Пенсионеры
Ежедневные пешие или велосипедные прогулки, уход за садом или ремонтные
работы по дому. Использование любой возможности физической нагрузки:
ходьба по лестнице (вместо лифта), различный ручной труд.
По выходным дням: более длительные пешие прогулки, езда на велосипеде или плавание.
Более
новые методы, составляющие, на сей день, последние достижения в лечения
ожирения, не требуют больших временных затрат и усилий воли, они
помогают как бы извне, и уже поэтому гарантируют выраженный и
длительный эффект, и тем существенно повышают качество жизни. Впрочем,
медикаментозные препараты для лечения ожирения известны не первый год.
Это в основном лекарства центрального действия, подавляющие аппетит.
А
вот к последним достижениям в лечении ожирения можно отнести новые
разработки, обладающие выраженным несистемным действием. Они имеют более
высокую эффективность и безопасность, поэтому могут применяться более
длительное время. Действуют они следующим образом – блокируют в желудке и
кишечнике фермент липазу, в связи с чем расщепления жира не происходит,
и он проходит через кишечник, не всасываясь. Вследствие этого большой
процент триглицеридов (содержащих жирные кислоты) и холестерина просто
выводится из организма, что позволяет создать существенный дефицит
калорий, особенно на фоне применения низкокалорийной диеты.
Действуют они следующим образом – блокируют в желудке и
кишечнике фермент липазу, в связи с чем расщепления жира не происходит,
и он проходит через кишечник, не всасываясь. Вследствие этого большой
процент триглицеридов (содержащих жирные кислоты) и холестерина просто
выводится из организма, что позволяет создать существенный дефицит
калорий, особенно на фоне применения низкокалорийной диеты.
Вместе с
избавлением, и существенным, от лишних килограммов снижается риск и
сердечно-сосудистых заболеваний, нормализуется артериальное давление и
углеводный обмен. Нужно ли говорить, что и самочувствие в результате
такого лечения только улучшается! Все замечательно, но, все же,
высмотрев в аптеке подобный препарат, не забудьте проконсультироваться с
лечащим врачом, так как даже самые лучшие препараты имеют
противопоказания к применению.
Использование новых хирургических
методов, также составляющих одно из последних достижений в лечении
ожирения, гарантирует более существенный и быстрый, и самое главное,
самый стабильный результат, когда ожирение имеет тяжелую стадию.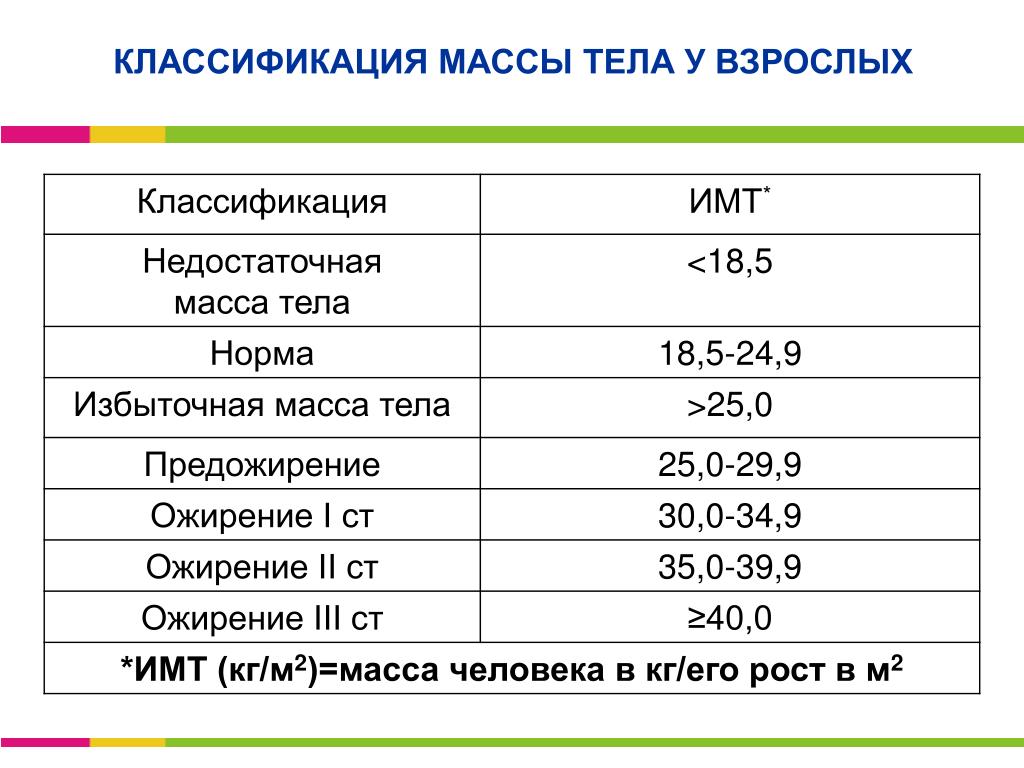 В
настоящее время все методы хирургического лечения ожирения основаны на
двух эффектах. Это или резкое уменьшение объема функционирующего
желудка, или исключение из процесса пищеварения значительного участка
тонкой кишки, что не позволяет полноценно всасываться большому
количеству питательных веществ.
В
настоящее время все методы хирургического лечения ожирения основаны на
двух эффектах. Это или резкое уменьшение объема функционирующего
желудка, или исключение из процесса пищеварения значительного участка
тонкой кишки, что не позволяет полноценно всасываться большому
количеству питательных веществ.
И в том, и в другом случае результат
основан на создании значительного дефицита калорий, чего не удается
добиться большинству людей применением различных диет. Здесь же вы
неуклонно теряете лишние килограммы, так как энергетический дефицит
существует помимо любых ваших усилий. Выраженный эффект бариатрических
операций поддерживается и тем, что наряду с потерей килограммов,
уменьшаются и проявления большинства сопутствующих заболеваний.
Но
последнее достижение лечений ожирения – временная установка
внутрижелудочного баллона, которая позволила применять эффективное
хирургическое вмешательство даже при невысоких степенях ожирения, тогда
как раньше операции проводились лишь при очень сильном ожирении и полном
отсутствии эффекта от консервативной терапии. Суть манипуляции
заключается в том, что в желудок заводится зонд, нижний конец которого
соединен с плотно упакованным силиконовым шаром. При введении через зонд
физиологического раствора шар расправляется до объема 400-800 мл,
заполняя значительную часть полости желудка. Шар устанавливается на срок
до 6 мес., и затем удаляется. При необходимости процедуру через
определенное время можно повторить.
Суть манипуляции
заключается в том, что в желудок заводится зонд, нижний конец которого
соединен с плотно упакованным силиконовым шаром. При введении через зонд
физиологического раствора шар расправляется до объема 400-800 мл,
заполняя значительную часть полости желудка. Шар устанавливается на срок
до 6 мес., и затем удаляется. При необходимости процедуру через
определенное время можно повторить.
Также к международным стандартам
хирургического лечения ожирения относится операция наложения
желудочного бандажа, который изменяет форму желудка в виде «песочных
часов» для создания «малого желудочка» с очень небольшим объемом. Пища,
попадая в малый «верхний» отдел желудка, благодаря наличию узкого
перехода, созданного внешним бандажом, задерживается в нем, воздействуя
при этом на рецепторы, находящиеся в большом количестве в области дна,
которые активизируют центр насыщения в коре головного мозга. Находясь в
«малом желудочке» в течение длительного времени, пища помогает пациенту
долго не испытывать чувства голода.
Реже, из-за своего более
сильного эффекта, применяется шунтирование желудка, когда создается
небольшой резервуар в верхней части желудка, способный вместить лишь
совсем маленькое количество (до 30 куб. см) твердой пищи. Далее, с
помощью специального подшивания петли тонкой кишки, создается обходной
путь, по которому съеденная пища минует большую часть желудка и часть
тонкого кишечника. В результате происходит эффективное снижение веса
вследствие уменьшения количества принимаемой пищи и невозможности ее
полноценного всасывания.
Такое вмешательство требует тщательного
наблюдения лечащим врачом, так как в некоторых случаях, вследствие
нарушений всасывания микроэлементов, возможно развитие различных
состояний, связанных с недостаточностью витаминов (в частности B12),
железа, кальция. В таких случаях необходимо принимать пищевые
минеральные и витаминные комплексы, проводить медикаментозную коррекцию
указанных состояний. Поэтому такая операция проводится, как правило, при
очень значительных превышениях веса, когда риск от осложнений,
связанных с ожирением, намного превышает риск операции.
Что и
говорить, хирургия вещь очень серьезная, и выполнение любых операций у
больных ожирением требует самой высокой квалификации хирурга,
современного оснащения клиники, обученного медицинского персонала.
Многое зависит и от самого пациента, который для хорошего результата
должен внести свой вклад четким соблюдением рекомендаций врача после
операции. Только тесное взаимодействие хирурга и пациента позволяет
достичь желаемого результата.
Просто и понятно о хирургии снижения веса.
Как похудеть? Что представляет собой избыточный вес
Как
похудеть? Можно сколько угодно уходить от проблемы веса, считать ее
косметическим дефектом, оправдывать конституциональными особенностями
организма, прятать за шутками вроде: “хорошего человека должно быть
много”, от этого ожирение не перестанет быть тяжелейшим заболеванием,
имеющим тенденцию ко всё большему распространению. Этот недуг может
постичь даже не предрасположенных к нему людей – слишком велико влияние
современной цивилизации потребления на всех и каждого. Ожирение
отравляет и значительно укорачивает жизнь многих и многих людей. Для
эффективной борьбы с избыточным весом, прежде всего, нужно четко
уяснить, что это болезнь которую необходимо лечить. Необходимо признать
существование проблемы, перестать стесняться и или наоборот бравировать
своими большими размерами.
Ожирение
отравляет и значительно укорачивает жизнь многих и многих людей. Для
эффективной борьбы с избыточным весом, прежде всего, нужно четко
уяснить, что это болезнь которую необходимо лечить. Необходимо признать
существование проблемы, перестать стесняться и или наоборот бравировать
своими большими размерами.
Как похудеть? Что такое бариатрическая хирургия?
Раздел хирургии, занимающийся лечением людей с избыточным весом, называется “бариатрическая хирургия”.
Если
вы много лет пытались похудеть, испробовали все диеты, лекарства и
другие консервативные способы, если избыточный вес причиняет вам
серьезные проблемы, в том числе проблемы со здоровьем, то можно подумать
о самом сильном и стабильном способе похудения – о хирургическом
лечении.
Почему вообще возникает необходимость делать операции для
снижения веса? Как мы знаем, у многих людей избыточный вес вызывает
крайне серьезные медицинские проблемы. Он сам по себе становится
болезнью. В этом случае снижать вес нужно обязательно, чтобы улучшить
здоровье и продлить жизнь. Никакие другие способы, кроме хирургического,
не дают такого сильного, и главное, стабильного снижения веса.
Известно, что только 1% людей сохраняет сниженный вес после похудения за
счет диеты или таблеток, остальные набирают прежний или еще больший
вес. Только хирургия дает возможность решить эту проблему окончательно.
Поэтому все больше и больше людей в мире делают выбор в пользу
хирургического лечения.
Никакие другие способы, кроме хирургического,
не дают такого сильного, и главное, стабильного снижения веса.
Известно, что только 1% людей сохраняет сниженный вес после похудения за
счет диеты или таблеток, остальные набирают прежний или еще больший
вес. Только хирургия дает возможность решить эту проблему окончательно.
Поэтому все больше и больше людей в мире делают выбор в пользу
хирургического лечения.
Чтобы ответить на вопрос: “а нужно ли мне
делать операцию по снижению веса?”, нужно обязательно определить ваш
Индекс Массы Тела.
Индекс Массы Тела это величина, характеризующая
степень избыточного веса, определяется путем деления веса в килограммах,
на квадрат роста в метрах.
Если ИМТ больше 40, тогда вам можно и нужно делать такую операцию.
В
случае, если у вас имеются такие болезни, как повышенное давление,
сахарный диабет, проблемы с суставами, или варикозное расширение вен,
тогда операцию необходимо делать уже при ИМТ равном 35.
Как похудеть? Бандажирование желудка
Цель
операции заключается в резком уменьшении объема съедаемой пищи, и
соответственно, в снижении количества потребляемых калорий. Эта цель
достигается путем наложения специального силиконового кольца (бандажа)
на верхнюю часть желудка, сразу под пищеводом. Наложенное кольцо придает
желудку форму песочных часов. Совсем небольшое количество пищи, попадая
в малую часть желудка и задерживаясь в ней, вызывает растяжение
желудочных стенок, которое обычно бывает только при переполненном
желудке. Специальные нервы верхней части желудка сигнализируют в мозг:
“Я сыт!!!”
Эта цель
достигается путем наложения специального силиконового кольца (бандажа)
на верхнюю часть желудка, сразу под пищеводом. Наложенное кольцо придает
желудку форму песочных часов. Совсем небольшое количество пищи, попадая
в малую часть желудка и задерживаясь в ней, вызывает растяжение
желудочных стенок, которое обычно бывает только при переполненном
желудке. Специальные нервы верхней части желудка сигнализируют в мозг:
“Я сыт!!!”
Через год-полтора после этой операции можно потерять от 50 до 70% избыточной массы тела.
Как похудеть? Шунтирование желудка
Операция,
которая сочетает в себе уменьшение желудка и снижение всасывания
питательных веществ – это операция желудочного шунтирования. Суть ее
заключается в том, что создается “малый желудочек” объемом 50 мл путем
пересечения желудка в верхней части, а затем к этому “малому желудочку”
подшивается петля тонкой кишки. При этом пища идет по короткому пути, и
половина -для восстановления проходимости желудочно-кишечного тракта.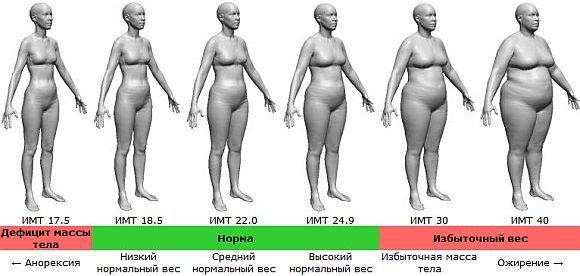 Кроме того, кишечник перестраивается таким образом, что пищеварительные
соки поджелудочной железы и желчь встречаются с пищей лишь после
прохождения полутора метров тонкой кишки.
Кроме того, кишечник перестраивается таким образом, что пищеварительные
соки поджелудочной железы и желчь встречаются с пищей лишь после
прохождения полутора метров тонкой кишки.
Таким образом, благодаря
уменьшению желудка достигается эффект малого количества съедаемой пищи, а
ее “холостой” транспорт по тонкой кишке приводит к уменьшению
всасывания питательных веществ.
Через год-полтора после этой операции можно потерять от 70 до 100% избыточной массы тела.
Как похудеть? Что такое лапароскопия?
Лапрароскопия
или лапароскопическая хирургия – это способ выполнять хирургические
операции без разреза живота. Вместо разреза хирург делает несколько
проколов, через которые вводит специальные инструменты. Происходящее
внутри пациента хирургическая бригада контролирует посредством
видеосистемы соединенной с оптическим прибором, который также
вставляется в живот через прокол. Благодаря лапароскопической технике
операция становится “малоивазивной”, то есть не причиняющей значительной
травмы тканям и органам пациента. Представляете насколько это важно для
людей страдающих от избыточного веса? Молниеносное развитие
бариатрической хирургии в последнее десятилетие связано исключительно с
появлением лапароскопического метода оперирования.
Представляете насколько это важно для
людей страдающих от избыточного веса? Молниеносное развитие
бариатрической хирургии в последнее десятилетие связано исключительно с
появлением лапароскопического метода оперирования.
Все, даже самые сложные бариатрические операции мы выполняем Лапароскопически.
Как похудеть? Лечение внутрижелудочным баллоном
В
качестве временной меры для снижения веса мы применяем внутрижелудочный
баллон. Это устройство представляет собой силиконовый шар, заполняемый
жидкостью в объеме ? литра. Заполняя часть внутрижелудочного
пространства, а также, воздействуя на нервные окончания, баллон
имитирует чувство сытости.
Благодаря установке желудочного баллона
пациент может потерять 15 – 20кг. Однако необходимо помнить, что не все
хорошо переносят присутствие крупного инородного тела в желудке. Кроме
того, через 6 месяцев после установки баллона его необходимо удалять во
избежание развития осложнений. При этом, если на место старого не
устанавливается новый баллон, потерянные килограммы могут вернуться
вновь с избытком.
Наши советы:
ешьте три раза в день, включая завтрак;
избегайте
пищи, в которой много сахара и жира, и наоборот, вводите в рацион
крахмалосодержащую пищу — хлеб из пшеничной муки грубого помола,
картофель, рис;
уменьшите порции мясных блюд, даже постное мясо дает много калорий;
переходите на обезжиренные молочные продукты и продукты пониженной жирности;
ешьте медленно, отводите еде полчаса, от добавок откажитесь;
если
вы чувствуете голод в промежутках между завтраком и обедом, обедом и
ужином, установите время для легкой закуски утром и во второй половине
дня;
чтобы закуска действительно была легкой, малокалорийной,
наметьте заранее, что будете есть; идеальны для закусок фрукты и овощи;
ешьте медленно, пусть ваши вторые завтраки и обеды длятся не менее 10
минут;
будьте готовы к тому, что вес будет уменьшаться медленно;
лучше похудеть за год на 5кг, чем сбросить те же килограммы за месяц, а
через два их снова набрать;
ведите «дневник питания и физических нагрузок».
РОЛЬ ОЖИРЕНИЯ В ЭТИОПАТОГЕНЕЗЕ РАКА ЭНДОМЕТРИЯ
И.И. Фролова
Госпиталь для ветеранов войн № 2 г. Москвы (тел.: 8 499 940 97 31)
В обзоре литературы представлен взгляд на ожирение как на один из основных факторов риска рака эндометрия первого патогенетического варианта.
Ключевые слова: рак эндометрия, ожирение, индекс массы тела, андрогены, эстрогены, ароматазы, лептин.
Рак эндометрия (РЭ) является самой распространенной онкогинекологической патологией в экономически развитых странах и занимает 7-е место среди причин смертности от злокачественных новообразований в Западной Европе [20]. В Европейском Союзе ежегодно заболевают 81500 женщин. В Российской Федерации в 2009 году у 18523 женщин диагностирован РЭ, стандартизованная заболеваемость составляет 15,53 на 100 000 женского населения. Многие годы РЭ занимает второе место среди онкологической патологии женщин, уступая лишь раку молочной железы, и первое место среди опухолей женской половой сферы [5].
Средний возраст возникновения РЭ равен 60 годам, но 90% женщин заболевает в возрасте старше 50 лет [31]. Отмечается тенденция роста заболеваемости среди женщин репродуктивного и перименопаузального возраста: до 40% от общего числа [5].
Разные факторы риска, гистопатологические варианты и молекулярные механизмы развития опухоли приводят к двум патогенетическим вариантам РЭ. Традиционный или гормонозависимый патогенетический вариант характеризуется возникновением и развитием опухоли на фоне хронической гиперэстрогении из предшествующей гиперплазии эндометрия. Альтернативный или гормононезависимый патогенетический вариант – развитие опухолей эндометрия при отсутствии гиперплазии и хронической гиперэстрогении, по течению и прогнозу он наиболее агрессивный.
Одним из факторов риска РЭ первого патогенетического варианта считается ожирение, более 40% случаев РЭ развиваются на его фоне. Ожирение повышает риск РЭ в любом возрасте, вне зависимости от применения КОК, курения, длительности менопаузы и наличия сахарного диабета [36, 37]. Умеренно повышают риск РЭ избыточный вес в пубертатном периоде и в молодом возрасте. Но в зрелом возрасте высокий индекс массы тела (ИМТ) уже достоверно повышает риск РЭ [40].
Умеренно повышают риск РЭ избыточный вес в пубертатном периоде и в молодом возрасте. Но в зрелом возрасте высокий индекс массы тела (ИМТ) уже достоверно повышает риск РЭ [40].
Ожирение – хроническое заболевание, характеризующееся избыточным накоплением жира в организме, при котором ИМТ составляет 30 кг/м2 и выше.
Ожирение рассматривается как ведущая среди потенциально устранимых причин смертности, уступая только табакокурению. К концу ХХ века по данным ВОЗ избыточную массу тела имело около 30% жителей нашей планеты, а это в абсолютных цифрах около 1,7 млрд. человек. Заболеваемость ожирением на планете за последнее десятилетие увеличилась на 75%, во всех регионах мира прогнозируется сохранение этой тенденции [33].
Несмотря на отсутствие широкомасштабных эпидемиологических исследований, в настоящее время в России не менее трети трудоспособного населения имеют избыточную массу тела, и четверть страдают ожирением. По данным эпидемиологов, у жителей мегаполисов ожирение встречается чаще, чем в сельской местности [4]. Ожирение поражает женщин на 20% чаще мужчин, и в 2 раза чаще у женщин регистрируется III степень. Пик развития ожирения приходится на возраст 45-55 лет. В 3-4 раза чаще ожирение встречается в возрасте 40-60 лет, чем в возрасте 15-20 лет [6].
По данным эпидемиологов, у жителей мегаполисов ожирение встречается чаще, чем в сельской местности [4]. Ожирение поражает женщин на 20% чаще мужчин, и в 2 раза чаще у женщин регистрируется III степень. Пик развития ожирения приходится на возраст 45-55 лет. В 3-4 раза чаще ожирение встречается в возрасте 40-60 лет, чем в возрасте 15-20 лет [6].
К сожалению, не существует единой патогенетической классификации ожирения. Информативным показателем степени ожирения считается ИМТ, который рассчитывается делением показателя массы тела в килограммах на квадрат показателя роста в метрах. По классификации массы тела по ИМТ, утверждённой ВОЗ в 1999 г., нормальным считается ИМТ в пределах 18,5-24,9, когда риск сопутствующих заболеваний для популяции в пределах среднего. ИМТ менее 18,5 говорит о дефиците массы тела, риск, соответственно, низкий. Предожирение и повышенный риск сопутствующей патологии вероятен при ИМТ 25,0-29,9. Ожирение I степени (ИМТ 30,0-34,9) уже существенно повышает риск сопряжённой с ним патологии.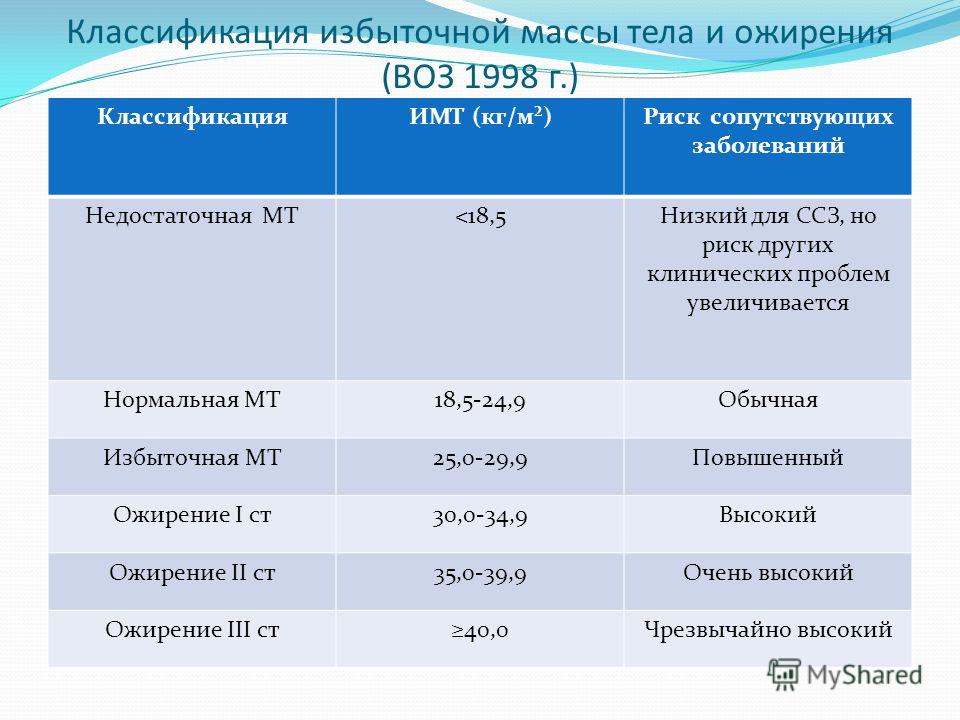 При ожирении III степени (ИМТ выше 40) степень риска квалифицируется как крайне высокая.
При ожирении III степени (ИМТ выше 40) степень риска квалифицируется как крайне высокая.
Кроме самого факта наличия ожирения и его степени, для оценки риска ассоциированных с ожирением заболеваний существенное значение имеет характер распределения жира. Оценка типа распределения жира проводится по результатам измерения окружности талии (ОТ) и окружности бедер (ОБ), а также соотношения этих показателей (ОТБ). Выделяют андроидный и гиноидный типы ожирения.
Для андроидного (мужского, висцерального, абдоминального) типа характерно отложение жира в верхних отделах туловища, особенно в области живота. При андроидном типе ОТБ превышает 0,85 для женщин и 0,95 для мужчин.
Гиноидное (женское, ягодичное) ожирение характеризуется преимущественным отложением жира в нижних отделах туловища. При нём ОТБ распределения жира менее 0,85 для женщин и менее 0,95 для мужчин. Нарушения углеводного обмена, сердечно-сосудистые заболевания регистрируются значительно чаще при андроидном типе ожирения. Характер распределения жировой клетчатки влияет и на степень риска РЭ: при андроидном типе распределения жировой клетчатки риск развития РЭ увеличивается в 6 раз. Риск РЭ даже при нормальном весе в 3,2 раза выше при андроидном типе [17].
Характер распределения жировой клетчатки влияет и на степень риска РЭ: при андроидном типе распределения жировой клетчатки риск развития РЭ увеличивается в 6 раз. Риск РЭ даже при нормальном весе в 3,2 раза выше при андроидном типе [17].
У женщин старшего возраста избыточная прибавка в весе ассоциирована с отсутствием или малым числом родов, ранним возрастом первых родов, патологической прибавкой веса во время беременности и коротким периодом грудного вскармливания [23].
В перименопаузе 60% женщин отмечает быстрое нарастание массы тела [27]. По данным специалистов Питсбургского университета, здоровые женщины в течение первых 3-х лет постменопаузы прибавляют в весе в среднем 2,5 кг, 20% набирают 5 кг и более. К 8-му году постменопаузы прибавка в весе в среднем на всю когорту составляет около 6-ти кг [39]. Увеличение массы тела на каждые 5 килограмм повышает риск РЭ в 1,2 раза; прибавка веса на 30 и более килограмм увеличивает риск РЭ в 3-4 раза. Кроме того, снижение собственного веса не снижает риска РЭ до величин, характерных для женщин никогда не страдавших ожирением [36].
Кроме того, снижение собственного веса не снижает риска РЭ до величин, характерных для женщин никогда не страдавших ожирением [36].
У женщин с ожирением в 4 раза чаще отмечаются различные нарушения менструального цикла, по сравнению с женщинами нормального веса. Ожирением страдают 45% пациенток с аменореей [19]. Прямая связь ановуляции с ожирением установлена в исследовании S. Franks [14]. В то же время только у 9-13% женщин с нормальным менструальным циклом зарегистрирован избыток веса [19, 28].
Обращает на себя внимание совпадение возрастных пиков заболеваемости ожирением и РЭ, оба развиваются чаще всего в пре- и постменопаузе. По мнению ряда авторов для развития РЭ возможно большее значение имеет абсолютная масса жировой ткани, нежели относительный вес женщины [1, 8, 12].
ЭТИОПАТОГЕНЕЗ ОЖИРЕНИЯ
Ожирение – результат дисбаланса между получаемой и потребляемой энергией. Три пути расходования энергии организма: затраты на поддержание основных физиологических функций в стандартных условиях – основной обмен; специфическое динамическое действие пищи: дополнительный расход энергии на пищеварение и стимуляцию метаболизма, обусловленный притоком нового субстрата – термогенный эффект и физическая активность – наибольший расход. Нарушение баланса между интенсивностью липогенеза и липолиза с относительным преобладанием процессов липогенеза – основное звено патогенеза ожирения. Избыточная калорийность пищи с преобладанием вечернего её приема в сочетании со снижением энергозатрат при недостаточной физической активности – самая частая причина ожирения. Остальные этиологические факторы, такие как генетическая предрасположенность, церебральные и эндокринные причины, а также ятрогенное ожирение, встречаются существенно реже.
Нарушение баланса между интенсивностью липогенеза и липолиза с относительным преобладанием процессов липогенеза – основное звено патогенеза ожирения. Избыточная калорийность пищи с преобладанием вечернего её приема в сочетании со снижением энергозатрат при недостаточной физической активности – самая частая причина ожирения. Остальные этиологические факторы, такие как генетическая предрасположенность, церебральные и эндокринные причины, а также ятрогенное ожирение, встречаются существенно реже.
Известны такие функции жировой ткани как депонирование энергии и воды в организме; участие в процессах обмена жировых кислот и углеводов, в синтезе жира из углеводов, в регуляции фосфорно-кальциевого обмена (начальные этапы синтеза витамина D), в метаболизме половых стероидов. Сравнительно недавно установлено, что жировая ткань является так же источником синтеза ряда факторов, обладающих эндокринным, паракринным и аутокринным действиями.
Обсуждается непосредственная роль самой жировой ткани в генезе ожирения. Установлено, что преимущественно при ожирении происходит гипертрофия адипоцитов, однако при тяжелых формах заболевания наблюдается также увеличение и количества жировых клеток. Существует «критическая жировая масса», являющаяся триггером для образования новых адипоцитов, и это подтвердил эксперимент.
Установлено, что преимущественно при ожирении происходит гипертрофия адипоцитов, однако при тяжелых формах заболевания наблюдается также увеличение и количества жировых клеток. Существует «критическая жировая масса», являющаяся триггером для образования новых адипоцитов, и это подтвердил эксперимент.
Роль нарушения регуляции энергетического баланса в предрасположенности к развитию ожирения, в частности дисбаланса различных пептидов (лептина, грелина и др.) и нейропептидов (нейропептида Y и др.) также обсуждается. Полипептидный гормон лептин, синтезируемый и секретируемый жировыми клетками, участвует в регуляции энергетического обмена, уменьшая аппетит и повышая расход энергии путем механизма обратной связи между его уровнем и выработкой участвующего в формировании чувства голода гипоталамического нейропептида Y [6]. Ведущая функция лептина – регуляция внутриклеточного гомеостаза жирных кислот, предотвращение развития эктопического отложения жира в тканях, в норме не депонирующих жир, в периоды переедания – липотоксикоза [41].
У подавляющего большинства тучных людей уровень лептина повышен. С увеличением тучности уровень лептина в крови возрастает и снижается при уменьшении количества жировой ткани. Однако при наступлении так называемой «точки липостаза», когда за короткий период времени человек теряет более 30 кг, лептин запускает цикл противодействия снижению веса, и аппетит растёт, а человек вновь набирает массу. Продукция лептина в подкожной жировой клетчатке выше, чем в жировых депо. Лептин циркулирует в связанном с транспортным белком виде, резистентность к нему объясняется аномалиями в структуре лептин-связывающего белка – «лептинорезистентность». Возможной причиной лептинорезистентности является аномалия рецепторов гипоталамуса. Согласно теории, выдвинутой E. Petridou [29], в секреторную фазу менструального цикла лептин ингибирует синтез прогестерона. Показано, что высокие концентрации лептина у женщин с ожирением снижают протекторное действие прогестерона на эндометрий [18]. Установлена корреляция уровня лептина и повышения риска РЭ [29]. Но не ясно, связано ли повышение риска РЭ только с высоким уровнем лептина или в совокупности с наличием ожирения.
Но не ясно, связано ли повышение риска РЭ только с высоким уровнем лептина или в совокупности с наличием ожирения.
Изучена роль серотонина в формировании пищевого поведения: повышение его уровня в гипоталамических структурах в эксперименте вызывает чувство сытости. Подобным действием обладает и дофамин – при повышении активности катехоламинов потребность в еде снижается [6]. Увеличение содержания белка грелина также усиливает чувство голода [6]. Нарушения обмена серотонина и рецепции эндорфинов влекут изменения в психоэмоциональной сфере, что напрямую отражается и на пищевом поведении. В данном контексте употребление углеводистых продуктов является своеобразным допингом, а ожирение имеет сходство с такими болезнями, как алкоголизм и наркомания.
Не вызывает сомнений наличие генетической предрасположенности к ожирению. При избытке массы тела у одного из родителей, ожирение развивается у 40% детей. Часто обсуждается вопрос о доминирующем значении семейного стереотипа питания, однако исследования с раздельно живущими однояйцовыми близнецами подтверждают именно роль наследственного фактора.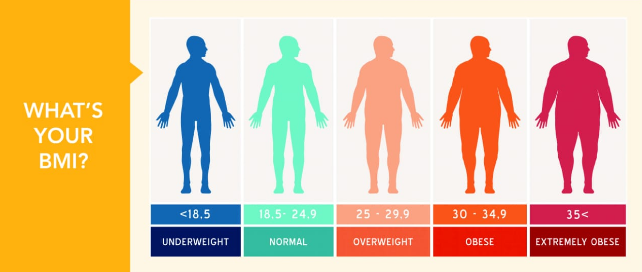 Наследственный фактор в настоящее время рассматривается как полигенный – открыто множество генов, отвечающих за развитие ожирения [6]. Выявлены мутации в гене липопротеинлипазы у больных с ожирением и сахарным диабетом II типа, изучается роль рецептора, активирующего пролифератор пероксисом PPAR.
Наследственный фактор в настоящее время рассматривается как полигенный – открыто множество генов, отвечающих за развитие ожирения [6]. Выявлены мутации в гене липопротеинлипазы у больных с ожирением и сахарным диабетом II типа, изучается роль рецептора, активирующего пролифератор пероксисом PPAR.
Возрастное повышение активности регуляторных центров гипоталамуса и снижение их чувствительности к стимулирующим или тормозящим влияниям с периферии, играет значимую роль в формировании ожирения. Процесс старения организма сопровождается изменением соотношения между гормонами, способствующими мобилизации жира, и гормонами, активирующими липогенез в пользу преобладания гормонов, способствующих концентрации жира в висцеральных депо [13]. Снижение скорости основного обмена в постменопаузе у женщин выражено в большей степени, чем у мужчин того же возрастного периода. В менопаузу изменяется и соотношение пептидов и нейромедиаторов, участвующих в регуляции центра голода и насыщения: уровень анорексигенных факторов (лептина, дофамина, холецистокинина) значительно ниже, чем у женщин в пременопаузе. В то же время, содержание орексигенных факторов (нейропептида Y, галанина, норадреналина) повышено [7].
В то же время, содержание орексигенных факторов (нейропептида Y, галанина, норадреналина) повышено [7].
Результаты ряда клинических и экспериментальных исследований демонстрируют и участие эстрогенов в регуляции пищевого поведения. Известно, что такие нарушения пищевого поведения, как булимия, анорексия и пищевые эксцессы встречаются преимущественно у женщин [16].
ОЖИРЕНИЕ В ЭТИОПАТОГЕНЕЗЕ РАКА ЭНДОМЕТРИЯ
При ожирении в жировой ткани увеличивается конверсия андрогенов в эстрогены, что повышает риск развития РЭ. Яичники пременопаузальных женщин в норме продуцируют прогестерон. В пременопаузе, особенно у тучных женщин, превалируют ановуляторные циклы, и эстрогены остаются не уравновешенными эндогенным прогестероном, что и ведёт к повышению риска РЭ [22]. В норме в постменопаузе яичники не продуцируют ни эстрогены, ни прогестерон; эстрогены образуются из андростендиола, секретируемого надпочечниками. При посредстве ароматаз происходит конверсия андростендиола в эстрон, а превращение эстрона в эстрадиол происходит в периферической жировой ткани. Поскольку яичники в постменопаузе не вырабатывают прогестерон, концентрация эстрадиола сыворотки крови очень высока. Повышение риска РЭ в постменопаузе в 5-10 раз связывают именно с отсутствием выработки овариального прогестерона [21]. У женщин нормальной массы тела только 1% андростендиона конвертируется в эстрон, в то время как при ожирении конверсия достигает уже 10% [2, 9]. Уровень эстрогенемии у постменопаузальных женщин в большей степени определяется именно массой тела, второстепенны возраст и продолжительность менопаузы [2].
Поскольку яичники в постменопаузе не вырабатывают прогестерон, концентрация эстрадиола сыворотки крови очень высока. Повышение риска РЭ в постменопаузе в 5-10 раз связывают именно с отсутствием выработки овариального прогестерона [21]. У женщин нормальной массы тела только 1% андростендиона конвертируется в эстрон, в то время как при ожирении конверсия достигает уже 10% [2, 9]. Уровень эстрогенемии у постменопаузальных женщин в большей степени определяется именно массой тела, второстепенны возраст и продолжительность менопаузы [2].
Сопровождающие ожирение нарушения энергетического баланса, повышение ИМТ и снижение уровня белка, связывающего половые стероиды (БСПС), – факторы, повышающие риск развития РЭ. БСПС – гликопротеин, имеющий специфическое сродство к эстрогенам и андрогенам, к снижению уровня БСПС приводит повышение ИМТ [21]. При изменении ИМТ у женщин в пременопаузе при возрастании массы тела более чем на 30 кг, снижается уровень БСПС и соответственно повышается количество свободного эстрадиола в циркулирующей крови. Исследование N. Potischman и соавт. [30] подтверждает ассоциацию ожирения с повышением уровня сывороточного эстрадиола как следствия снижения концентрации БСПС, связывающего эстрогены.
Исследование N. Potischman и соавт. [30] подтверждает ассоциацию ожирения с повышением уровня сывороточного эстрадиола как следствия снижения концентрации БСПС, связывающего эстрогены.
Таким образом, ожирение способствует развитию гиперпластических и неопластических процессов в эндометрии. При этом роль ожирения рассматривается в нескольких ракурсах: как источник эндогенного образования эстрогенов из андрогенов и как комплекс метаболических сдвигов, потенцирующих вероятность развития опухолей [5, 32]. Дисрегуляция эндогенных стероидов и факторов роста является отправной точкой для нарушения баланса между процессами клеточной пролиферации и апоптозом. Хроническое, не уравновешенное эндогенным прогестероном или его синтетическими аналогами, воздействие эстрогенов на эндометрий приводит к повышению митотической активности клеток эндометрия и, в свою очередь, повышению репликации ДНК и накоплению соматических мутаций с формированием гиперплазии и малигнантного фенотипа [10].
Атипическая гиперплазия эндометрия может расцениваться как облигатный предрак только в сочетании с комплексом обменно-эндокринных нарушений [5, 35]. Группа исследователей, изучавших инциденты РЭ агрессивного клинического течения, пришла к выводу, что риск РЭ высокой степени агрессии достоверно выше у женщин с ожирением, родивших менее двух детей, принимающих более 8 лет ЗГТ эстрогенными препаратами, с сопутствующим сахарным диабетом [38]. При сочетании ожирения и сахарного диабета, троекратно увеличивается риск РЭ по сравнению с не страдающими диабетом женщинами [7]. Сахарный диабет повышает риск РЭ только у женщин с ожирением [11]. Установлено, что ожирение способствует манифестации генетически детерминированной гиперинсулинемической инсулин-резистентности [9]. E. Weiderpass и соавт. показали, что только у тучных женщин артериальная гипертония является фактором риска РЭ [37].
ПРОФИЛАКТИКА ОЖИРЕНИЯ КАК ПРОФИЛАКТИКА РАКА ЭНДОМЕТРИЯ
Несомненна роль санитарно-просветительной работы и превентивных мероприятий среди находящихся в группе риска по развитию ожирения детей и взрослых в профилактике ожирения. Развитию и закреплению устойчивой мотивации к предупреждению и лечению избыточного веса не только с эстетической целью, но и с целью профилактики опасного для жизни заболевания будет способствовать внедрение в массы знаний об ожирении как об одном из основных факторов риска развития РЭ.
Развитию и закреплению устойчивой мотивации к предупреждению и лечению избыточного веса не только с эстетической целью, но и с целью профилактики опасного для жизни заболевания будет способствовать внедрение в массы знаний об ожирении как об одном из основных факторов риска развития РЭ.
Учитывая тот факт, что в основе ожирения всегда лежит дисбаланс между количеством потребляемой с пищей энергии и энергозатратами организма, основной целью коррекции питания является создание энергетического дефицита. Исследование A.J. Littman и соавт. [25] подтверждают достоверное снижение риска РЭ у женщин, придерживающихся низкокалорийной диеты с высоким содержанием овощей и фруктов. При возрастании физической активности уменьшается количество висцерального жира и предотвращается снижение мышечной массы при похудании [34]. Расходование энергии важно для поддержания оптимального веса.
«Проект здорового образа жизни» изучал возможности профилактики прибавки веса у 535 здоровых пременопаузальных женщин среднего возраста 47 лет, с ИМТ от 20 до 34 [24]. В основной группе из 275 человек проводилась коррекция образа жизни: снижение общей калорийности пищи, ограничение употребления жиров до 25% суточного рациона, повышение физической активности. 260 женщин контрольной группы не получали подобных рекомендаций. К концу периода наблюдения в 54 недели 35% женщин находились в постменопаузе. Уменьшение употребления жиров, особенно насыщенных, и холестерина с пищей у женщин в пременопаузе способствует статически значимому снижению массы тела, индекса ОТ/ОБ, а также темпов прироста триглицеридов, глюкозы и инсулина. Отмечена также корреляция снижения массы тела с повышением физической активности.
В основной группе из 275 человек проводилась коррекция образа жизни: снижение общей калорийности пищи, ограничение употребления жиров до 25% суточного рациона, повышение физической активности. 260 женщин контрольной группы не получали подобных рекомендаций. К концу периода наблюдения в 54 недели 35% женщин находились в постменопаузе. Уменьшение употребления жиров, особенно насыщенных, и холестерина с пищей у женщин в пременопаузе способствует статически значимому снижению массы тела, индекса ОТ/ОБ, а также темпов прироста триглицеридов, глюкозы и инсулина. Отмечена также корреляция снижения массы тела с повышением физической активности.
Анализ 13-ти исследований показал достоверную редукцию риска РЭ (на 30-40%) среди физически активных женщин [15]. C.E. Matthews с соавторами показали, что риск РЭ снижается и при интенсивных занятиях спортом (упражнения на тренажерах, бег и т.п.), и при умеренных физических нагрузках (пешеходные прогулки, танцы, садоводство, работа по дому) [26].
Подтверждение прямой связи ожирения с высоким риском РЭ свидетельствует о необходимости включения в государственные и международные программы профилактики РЭ положений, предупреждающих ожирение.
Литература
- Бохман Я.В. Руководство по онкогинекологии. – СПб: «ООО Издательство Фолиант», 2002. – С.195-229.
- Берштейн Л.М. Внегонадная продукция эстрогенов (роль в физиологии и патологии). – СПб.: Наука, 1998. – 172 с.
- Берштейн Л.М. Гормональный канцерогенез. – СПб.: Наука, 2000, – 200 с.
- Мельниченко Г.А., Романцева Т.И. Ожирение: эпидемиология, классификация, патогенез, клиническая симптоматика и диагностика.\ В кн. «Ожирение: этиология, патогенез, клинические аспекты» под ред. Дедова И.И., Мельниченко Г.А. – М.: ООО «Медицинское информационное агентство», 2006. – С.17-43.
- Под ред. Чиссова В.И., Старинского В.В., Петровой Г.В. Злокачественные новообразования в России в 2009 году (заболеваемость и смертность)/ М.
 : ФГУ «МНИОИ им. П.А. Герцена Минздравсоцразвития России», 2011.- С. 260
: ФГУ «МНИОИ им. П.А. Герцена Минздравсоцразвития России», 2011.- С. 260 - Ожирение (клинические очерки) / Под ред. проф. Барановского А.Ю., проф. Ворохбиной Н.В. – СПб.: Издательство «Диалект», 2007. – 240 с.
- Романцева Т.И. Особенности патогенеза и лечения менопаузального метаболического синдрома./ В кн. «Ожирение: этиология, патогенез, клинические аспекты» под ред. Дедова И.И., Мельниченко Г.А. – М.: ООО «Медицинское информационное агентство», 2006. – С.219-236.
- Сафина Н.С. Оценка липидного обмена и иммуногенетических факторов у больных раком эндометрия. // Автореф. дисс. канд. мед. наук. – СПб. – 1999. – 38 с.
- Чернуха Г.Е. Аденоматозная и железистая гиперплазия эндометрия в репродуктивном возрасте (патогенез, клиника, лечение). // Автореф. дисс. д-ра мед. наук. – М. – 1999. – 42 с.
- Akhmedkhanov A., Zeleniuch-Jacquotte A., Toniolo P. Role of Exogenous and Endogenous Hormones in Endometrial Cancer. // Ann. NY Acad.
 Sci. – 2001; 943: 296-315.
Sci. – 2001; 943: 296-315. - Anderson K.E., Anderson E., Mink P.J. et al. Diabetes and endometrial cancer in lowa women’s health study. // Canc. Epidemiol. Biomarc. Prevent. – 2001; 10 (6): 611-6.
- Baanders van Halewyn E.A., Blankenstein M.A., Thijssen J.H. et al. A comparative study of risk factors for hyperplasia and cancer of the endometrium. // Eur. J. Cancer. Prev. – 1996. – 5 (2): 105-112.
- Bjurntorp P. The regulation of adipose tissue distribution in humans. // Int. J. Obes. – 1997; 20: 291-302.
- Franks S., Willis D.S. et al. The effects of ovarian steroids, epidermal growth factor, insulin and insulin-like factor-1 on ovarian stromal growth. // Proceedings of Endocrine Society, 79th Annual Meeting, June 11-14, 1997. – San Diego: Endocrine society Press 1997; 389.
- Friednreich C., Orenstein M. Physical Activity and Cancer Prevention: Etiologic Evidence and Biological Mechanisms. // J. Nutrition. – 2002; 132: 3456-3464.

- Geary N. The effect of estrogen on appetite. // Medscape Woman’s Health J. – 1998; 3: 1-11.
- Elliot E.A., Matanoski G.M., Rosenshein N.B. Body fat patterning in women with endometrial cancer. // Gynecol. Oncol. – 1990; 39: 253.
- Hale G.E., Hughes C.L., Cline J.M. Endometrial Cancer: Hormonal Factors, The Premenopausal “Window of Risk”, and Isoflavones. // J. Clin. Endocr. Metab. – 2002; 87: 3-15.
- Hartz E.J., Borboriak P.N. et al. The association of obesity with infertility and related menstrual abnormalities in women. // Int. J. Obes. Relat. Metab. Disord. – 1979; 3: 57-73.
- Под редакцией Тюляндина С. А., Носова Д. А., Переводчиковой Н. И. Минимальные клинические рекомендации Европейского Общества Медицинской Онкологии (ЕSМО)/ М.: Издательская группа РОНЦ им. Н. Н. Блохина, 2010.— 436 с.
- Key T., Allen N., Verkasalo P., Banks E. Macronutrient Metabolism Group Symposium on “Energy Flux and Cancer.
 ” Energy Balance and Cancer: The Role of Sex Hormones. // Proceed. Nutrit. Societ. – 2001; 60: 81-89.
” Energy Balance and Cancer: The Role of Sex Hormones. // Proceed. Nutrit. Societ. – 2001; 60: 81-89. - Key T.J., Pike M.C. The dose-effect relationship between “unopposed” oestrogens and endometrial: central role in explaining and predicting endometrial cancer risk. // Br. J. Cancer. – 1988; 57 (2): 20-24.
- Kirchengast S., Gruber D., Sator M. et al. Postmenopausal weight status, body composition and fat distribution in relation to parameters of menstrual and reproductive history.// Maturitas. – 1999; 33: 117-26.
- Kuller L.H., Simkin-Silwerman L.R., Wing R.R. et al. Women’s Healthy Lifestyle Project: a randomized clinical trial. Results at 54 months. / Circ. Am. Heart Assoc. – 2001; 2 (9): 32-7.
- Littman A.J., Berestford S.A., White E. The association of dietary fat and plant foods with endometrial cancer (United Stated).// Cancer Caus. Control. – 2001; 12 (8): 691-702.
- Matthews C.E., Xu W.X., Zheng W. et al. Physical Activity and Risk of Endometrial Cancer: A Report from the Shanghai Endometrial Cancer Study.
 // Canc. Epidemiol. Biomarc. Prevent. – 2005; 14: 779-85.
// Canc. Epidemiol. Biomarc. Prevent. – 2005; 14: 779-85. - Milewicz A., Bidzinska B., Sidorovicz A. Perimenopausal obesity. // Gynecol. Endocrinol. – 1996; 10: 285-91.
- Norman R.J., Clark A.M. Lifestyle factors in the aetiology and management of polycystic ovary syndrome. In: Polycystic ovary syndrome. Ed. By Gabor T. Kovacs. // Cambridge University Press. – 2000; 98-116.
- Petridou E., Belechri M., Dessypris N. et al. Leptin and Body mass Index in Relation to Endometrial Cancer Risk. // Ann. Nutrit. Metab. – 2002; 46: 147-51.
- Potischman N., Hoover R., Brinton L. et al. Case Control Study of Endogenous Steroid Hormones and Endometrial Cancer. // J. Nat. Cancer Inst. – 1996; 88: 1127-1135.
- Purdie D., Green A. Epidemiology of Endometrial Cancer. // Best Pract. Res. Clin. Obstet. Gynecol. – 2001; 15: 341-354.
- Qie M., Peng Z., Wang S. et al. Evaluation on ISGP classification of endometrial hyperplasia in clinical application.
 // Hua Hsi I Ko Ta Hsuch Pao. – 1997; 28 (1): 95-7.
// Hua Hsi I Ko Ta Hsuch Pao. – 1997; 28 (1): 95-7. - Seidell J.S. The Worldwide epidemic of obesity. / In: Progress in obesity research. 8-th International congress on obesity. B. Guy-Grand, G. Aithhaud, London: John Libbey & Company Ltd. 1999; 661-8.
- Shaw K., Gennat H., O’Rourke P., Del Mar C. Exercise for overweight or obesity. //Cochrane Database Syst. Rev. – 2006. – 18; (4): 321-3.
- Tabata T., Yamawaki T. at al. Clinical value of dilatation and curettage for abnormal uterine bleeding. // Arch. Gynecol. Obstet. – 2001; 264 (4): 174-6.
- Trentham-Dietz A., Nichols H.B., Hampton J.M., Newcomb P.A. Weight change and risk of endometrial cancer. // Int. J. Epidemiol. – 2006; 35 (1): 166-8.
- Weiderpass E., Persson I., Adami H.O. et al. Body size in different periods of life, diabetis mellitus, hypertension, and of postmenopausal endometrial cancer (Sweden). // Cancer Causes Control. – 2000; 11 (2): 185-92.
- Weiss J.
 M., Saltzman B.S., Doherty J.A. et al. Risk factors for the incidence of endometrial cancer according to the aggressiveness of disease. // Am. J. Epidemiol. – 2006; 164 (1): 56-62.
M., Saltzman B.S., Doherty J.A. et al. Risk factors for the incidence of endometrial cancer according to the aggressiveness of disease. // Am. J. Epidemiol. – 2006; 164 (1): 56-62. - Wing R., Matthews K., Kuller L. et al. Weight gain at time of menopause. // Ann. Int. Med. – 1991; 151: 97-102.
- Xu W.H., Xiang Y.B., Zhang X. et al. Weight history and risk of endometrial cancer among Chinese women. // Int. J. Epidemiol. – 2005; 35(1): 166-8.
- Unger R.H. Lipotoxic Diseases. // Annu. Rev. Med. – 2002; 53: 319-36.
Ожирение: осмотр врачом, диагностика и лечение заболевания
В XXI веке проблема ожирения коснулась всех — независимо от социального статуса, возраста, пола и места проживания.
По данным Всемирной организации здравоохранения в мире около 1,7 млрд. человек имеют избыток веса. ВОЗ прогнозирует, что к 2025 г. 40% мужчин и 50% женщин будут страдать от ожирения.
Для диагностики ожирения и определения его степени используют показатель индекса массы тела (ИМТ), который получают, разделив массу тела пациента (в килограммах) на его рост (в метрах), возведенный в квадрат. Нормальной массе тела соответствует ИМТ 18,5–24,5. ИМТ 25,0–29,9 говорит об избытке массы тела, а ИМТ более 30 указывает на наличие у пациента ожирения.
Диагностика ожирения:
- ожирение I степени ставится при ИМТ 30.0 — 34.9
- ожирение II степени — при ИМТ 35.0 — 39.9
- ожирение III степени (или морбидное) — при ИМТ более 40
Нужно помнить, что показатель ИМТ не является достоверным для детей, беременных, а также спортсменов и лиц с очень развитой мускулатурой. Для этих категорий пациентов наличие ожирения и его степень определяется по-другому.
Осложнения ожирения
Ожирение является одним из главных, но устранимым, фактором риска атеросклероза, сердечно-сосудистых заболеваний (гипертонической болезни, ишемической болезни сердца, инфаркта миокарда, варикозной болезни), сахарного диабета 2 типа, желчнокаменной болезни, остеоартрозов, онкологических заболеваний (рака молочных желез, матки, яичников, предстательной железы), нарушений со стороны репродуктивной системы (вплоть до бесплодия).
Риск развития осложнений ожирения можно также определить, измерив окружность талии: он будет увеличенным при окружности более 94 см у мужчин и более 80 см у женщин.
При ожирении зачастую развивается метаболический синдром — комплекс обменных нарушений (повышение сахара крови, дисбаланс липидов крови) и артериальной гипертензии (≥130/85 мм.рт.ст), многократно повышающий риск развития сердечно-сосудистых заболеваний.
Причины ожирения
Причиной ожирения является дисбаланс между поступающей в организм энергией и ее расходованием. В 95% случаев ожирение развивается при систематическом переедании (важно не только количество, но и состав пищи), нарушении режима питания и недостаточной физической активности.
Лишь 5% ожирения имеет первично-эндокринный характер и развивается при гиперкортицизме, гипогонадизме, гипотиреозе, инсулиноме. В этих случаях ведущей является симптоматика, обусловленная поражением соответствующей эндокринной железы.
Лечение ожирения
Для правильного лечения ожирения необходимо проконсультироваться у врача, чтобы исключить эндокринные причины ожирения, обследоваться на наличие и степень тяжести осложнений, разобраться в причинах развития заболевания в Вашем конкретном случае и разработать схему лечения.
Так как самой частой причиной ожирения является переедание, лечение обычно начинается именно с коррекции питания. Выделяют несколько типов причин переедания:
- психологические («заедание» стрессов, неудовлетворенность других, непищевых, желаний и т. д.)
- социальные (в семье принято есть «до отвала», доброжелательная мама или жена все подкладывают Вам еду на тарелку, а Вам неудобно отказаться)
- физиологические (перерастяжение стенок желудка из-за привычного поглощения больших порций пищи)
В последние годы значительно изменилась концепция лечения больных ожирением. Если в прошлом целью его лечения было достижение нормальной массы тела, то в настоящее время оптимальным считается постепенное умеренное снижение веса (не более чем на 0,5–1 кг в неделю), направленное не столько на улучшение антропометрических показателей, как на компенсацию сопутствующих метаболических и гормональных нарушений. Клинически значимым считается 5–10% снижение массы тела от исходного веса, причем успешным можно считать только такое лечение, которое приводит к улучшению здоровья пациента в целом.
Клинически значимым считается 5–10% снижение массы тела от исходного веса, причем успешным можно считать только такое лечение, которое приводит к улучшению здоровья пациента в целом.
Важно помнить, что ожирение — болезнь хроническая, а значит вылечить его временным назначением диеты невозможно. В абсолютном большинстве случаев сброшенные за время диеты килограммы возвращаются после ее прекращения. Единственный способ избавиться от ожирения — выработать правильно сбалансированный тип питания, которого Вам удастся придерживаться всю жизнь.
Обязательной составляющей программы по снижению массы тела является увеличение физической активности. Предусмотрено включение аэробных физических упражнений, как для снижения веса, так и для его поддержания. Именно аэробные нагрузки способствуют уменьшению жировых отложений в области живота и улучшению показателей липидного и углеводного обменов.
Однако при использовании только немедикаментозных методов лечения не всегда удается достичь желаемых результатов. Поэтому в отдельных случаях приходится прибегать к назначению лекарственных препаратов. Назначать препараты для лечения ожирения должен только врач с учетом индивидуальной потребности пациента, возможных осложнений и побочных эффектов.
Поэтому в отдельных случаях приходится прибегать к назначению лекарственных препаратов. Назначать препараты для лечения ожирения должен только врач с учетом индивидуальной потребности пациента, возможных осложнений и побочных эффектов.
В тяжелых случаях ожирения (ИМТ более 40 и/или наличие осложнений, требующих быстрого снижения массы тела, неэффективность консервативного лечения) проводится хирургическое лечение. Используют бариатрические операции (направленные на уменьшение объема желудка, площади всасывающей поверхности тонкой кишки) и косметические операции (удаление излишков жировой ткани и кожи).
Избыточная масса тела: косметический дефект или болезнь?
Избыточной массой тела называют чрезмерное накопление жира в организме. Для того, чтобы определить, есть ли у Вас лишний вес достаточно знать свой вес в кг и рост в метрах. При наличии этих показателей рассчитывают так называемый индекс массы тела (ИМТ) по следующей формуле:
ИМТ = Вес (кг) / Рост (м2)
Если полученный таким образом ИМТ находится в пределах 18,5 – 24,9, то у Вас нормальный вес.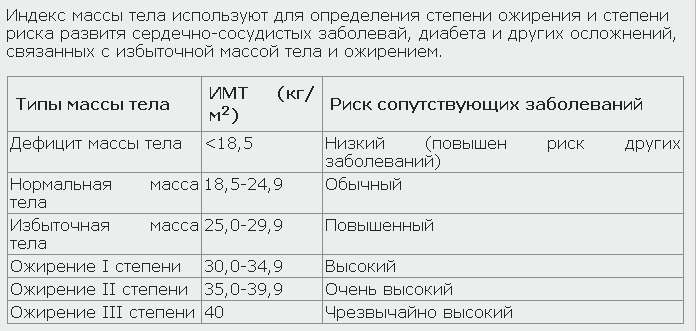 ИМТ 25,0 и выше, но ниже 30,0 означает, что у Вас уже есть избыточная масса тела, которую в большинстве случаев можно еще считать косметическим дефектом. Но если ИМТ 30,0 и выше – это свидетельствует о выраженном избытке жира, который называют ожирением, а это уже диагноз болезни. ИМТ 30,0 – 34,9 – ожирение I степени, ИМТ 35,0 – 39,9 – ожирение II степени, ИМТ 40,0 и выше – ожирение III степени. К стати, если ИМТ меньше 18,5 – это дефект массы тела, срочно усильте питание.
ИМТ 25,0 и выше, но ниже 30,0 означает, что у Вас уже есть избыточная масса тела, которую в большинстве случаев можно еще считать косметическим дефектом. Но если ИМТ 30,0 и выше – это свидетельствует о выраженном избытке жира, который называют ожирением, а это уже диагноз болезни. ИМТ 30,0 – 34,9 – ожирение I степени, ИМТ 35,0 – 39,9 – ожирение II степени, ИМТ 40,0 и выше – ожирение III степени. К стати, если ИМТ меньше 18,5 – это дефект массы тела, срочно усильте питание.
Есть и другие доступные тесты. Например, окружность талии у женщин в норме не должна превышать 88 см, а у мужчин 102 см. Если эти показатели выше – значитпроизошло отложение избыточного жира в области живота. Такой тип распределения жира считается особенно неблагоприятным.
Еще один простой тест: соберите пальцами кожную складку над грудиной. Если толщина складки превышает 2 см, то это говорит об избыточном весе, а если менее 1 см, то это сигнал о недостатке веса.
В чем опасность избыточного веса?
Избыточный вес довольно часто встречается в наше время и доля людей с повышенной массой тала неуклонно растет.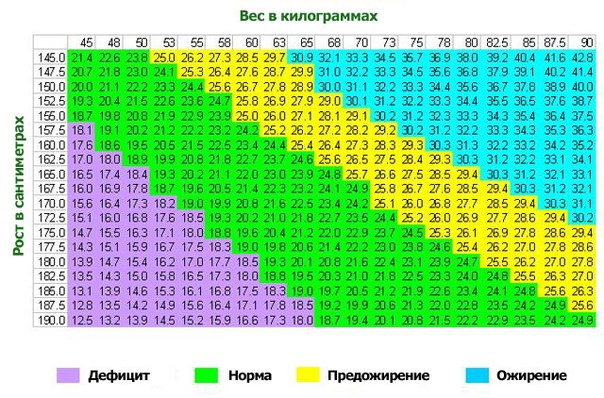 Так, в России около 55 % имеют избыточную массу тела, из них 30 % обнаруживается ожирение.
Так, в России около 55 % имеют избыточную массу тела, из них 30 % обнаруживается ожирение.
У людей с избыточным весом в несколько раз увеличивается риск развития сахарного диабета, инфаркта миокарда и стенокардии, артериальной гипертонии и инсульта, заболеваний суставов и позвоночника. В целом, люди с излишком веса живут на 8-10 лет меньше, чем те, у кого масса тела нормальная.
Причины ожирения.
Ожирение может быть вызвано как эндокринной патологией, так и алиментарными факторами, тесно связанными с неправильным питанием. В большинстве случаев ожирение обусловлено просто перееданием, когда потребляется большее количество пищи, чем необходимо организму для основного обмена веществ и поддержания уровня активности – наступает несбалансированность между потреблением калорий и их расходом.
Еще одна немаловажная и частая проблема ожирения – недостаточная физическая активность современных людей.
К ожирению также может привести стресс и депрессия.
Что делать при избыточной массе тела?
Для того, чтобы похудеть, необходимо изменить свой образ жизни, ведь лечение ожирения – это длительный, по сути дела пожизненный процесс. Прежде всего надо уменьшить калорийность пищи на 500 – 600 ккал в сутки за счет ограничения потребления жиров и сахара (жирного мяса, молочных продуктов с высокой жирностью, кондитерских изделий, продуктов из сдобного теста). Выбирайте нежирные сорта мяса, рыбы и молочных продуктов. Удаляйте жир и кожу с птицы. Потребляйте больше круп, овощей (500 – 600 гр. в сутки) и фруктов – 400 гр. в сутки (бананы и виноград можно ограничить). Из способов приготовления пищи лучше отдавать предпочтение отвариванию и приготовлению на пару.
Вырабатывайте у себя навыки рационального питания:
- принимайте пищу 3-5 раз в день небольшими порциями, не доводя себя до голода;
- наиболее калорийные примы пищи переносите на первую половину дня;
- не «перекусывайте»;
- не ешьте за компанию, ели нет чувства голода;
- во время приёма пищи не читайте и не смотрите телевизор;
- при первых признаках насыщения прекратить дальнейший прием пищи, помните, что чувство полного насыщения приходит в виде сигнала от желудка с задержкой на 15-20 мин.
 .
.
Голодать, чтобы похудеть не стоит, т.к. при этом могут возникнуть нежелательное нарушения обмена веществ. Кроме того, голодание не формирует навыков рационального питания, что впоследствии приводит к возврату потерянных килограммов.
Непременное правило: Будьте физически активны! Это поможет Вам преодолеть даже стрессы и депрессии.
Основные требования к физическим нагрузкам: продолжительность (не менее 30-60 мин в день) и регулярность (не менее 3 раз в неделю, а лучше ежедневно). Самый простой, но достаточно эффективный способ повысить физическую активность – это ходьба (1 час ходьбы сжигает 400 ккал).
- Начните ходить пешком, проходите если не весь путь до работы, то хотя бы его часть;
- Одну – две автобусные остановки проходите пешком, а не ездите на автобусе;
- Перестаньте пользоваться лифтом;
- Ходите в магазин пешком, а не ездите на машине.
Помните: только достаточная физическая активность позволяет «удерживать» уже нормализованную массу тела, и не забывайте про оптимистический настрой – «Я смогу!».
Питание и профилактика ожирения
Избыточный вес и ожирение — результат формирования аномальных или чрезмерных жировых отложений, которые могут наносить вред здоровью. Нерациональное питание и низкий уровень физической активности являются основными причинами развития ожирения и появления избыточной массы тела.
Распространённость ожирения неуклонно растёт с каждым годом во всем мире: с 1975 по 2016 год число людей, страдающих ожирением, выросло более чем втрое. В 1975 г. ожирением страдало чуть менее 1% детей и подростков в возрасте от 5 до 19 лет, а в 2016 г. их число достигло 124 миллионов (6% девочек и 8% мальчиков). В 2016 году более 1,9 миллиарда взрослых старше 18 лет имели избыточный вес. Из них свыше 650 миллионов страдали ожирением. По данным 2016 года 39% взрослых старше 18 лет (39% мужчин и 40% женщин) имели избыточный вес.
Основная причина развития ожирения — это энергетический дисбаланс. Когда энергии с пищей поступает больше, чем это необходимо организму. При чрезмерном потреблении калорийной пищи и пассивном образе жизни с минимальными или совсем отсутствующими физическими нагрузками появление избыточной массы тела, а затем и развитие ожирения не заставят себя долго ждать. Например, продукты, содержащие сахар, дают непродолжительное чувство сытости, в результате чего можно незаметно для себя превысить норму калорий.
При чрезмерном потреблении калорийной пищи и пассивном образе жизни с минимальными или совсем отсутствующими физическими нагрузками появление избыточной массы тела, а затем и развитие ожирения не заставят себя долго ждать. Например, продукты, содержащие сахар, дают непродолжительное чувство сытости, в результате чего можно незаметно для себя превысить норму калорий.
Показателем для определения избыточной массы тела или ожирения является Индекс Массы Тела — ИМТ (англ. Body Mass Index — BMI). Значение ИМТ считается по простой формуле: МАССА ТЕЛА (КГ) / РОСТ2 (М). На нашем сайте есть уже готовый калькулятор для расчёта ИМТ. При значении индекса от 25 и выше можно говорить об избыточном весе, а при значении от 30 и выше — об ожирении.
Избыточная масса тела и ожирение являются факторами риска в развитии сердечно-сосудистых заболеваний (инфаркты, инсульты), диабета, нарушений опорно-двигательного аппарата (например, остеоартроз). Чем больше ИМТ, тем выше риск развития этих заболеваний.
Для предупреждения появления лишнего веса и ожирения в первую очередь стоит скорректировать свой рацион. Снизить потребление жиров и сахаров. Сократить количество продуктов повышенной калорийности в рационе: чипсов, конфет, сладких газированных напитков. Увеличить потребление клетчатки, лучше всего за счёт овощей и фруктов. А также обязательно увеличить время физических нагрузок. ВОЗ рекомендует не менее 150 минут физических нагрузок средней интенсивности в неделю.
Источники:
[1] https://www.who.int/ru/news-room/fact-sheets/detail/obesity-and-overweight
[2] http://www.euro.who.int/ru/health-topics/noncommunicable-diseases/obesity/data-and-statistics
[3] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4822166/
[4] https://www.ncbi.nlm.nih.gov/pubmed/19704096
[5] https://www.ncbi. nlm.nih.gov/pubmed/14559925
nlm.nih.gov/pubmed/14559925
[6] Королев А.А. «Гигиена питания. Руководство для врачей» 2016 – 624с.
Ассоциация сердечно-сосудистых хирургов России Секция “Кардиология и визуализация в кардиохирургии”
Ожирение – это чрезмерное увеличение количества жировой ткани в организме. Если у Вас есть излишки жировых отложений, особенно в области талии, Вы в группе повышенного риска возникновения различных заболеваний и преждевременной смерти. У Вас могут возникнуть такие проблемы со здоровьем, как: высокое артериальное давление; повышение уровня холестерина; развитие сахарного диабета 2 типа, заболеваний сердца и инсульта.
Ожирение является одним из факторов риска развития ишемической болезни сердца, которая может привести к инфаркту миокарда.
При ожирении:
– Повышается уровень холестерина и триглицеридов
– Снижается уровень «хорошего» холестерина, который препятствует развитию атеросклероза
– Повышается артериальное давление
– Развивается сахарный диабет
Даже если у вас нет других факторов риска, ожирение само по себе может привести к развитию сердечно-сосудистых заболеваний. Оно вредит не только сердцу и сосудам. Ожирение приводит к желчекаменной болезни и ухудшает течение остеопороза.
Оно вредит не только сердцу и сосудам. Ожирение приводит к желчекаменной болезни и ухудшает течение остеопороза.
Причиной ожирения является потребления большего количества калорий, чем требуется для ежедневной активности и жизни. При потреблении большого количества калорий, люди также потребляют много ненасыщенных жиров, трансизомеров жирных кислот, и холестерина. У таких людей уровень холестерина увеличивается, что повышает риск развития заболеваний сердца.
Как измерить степень ожирения?
Точное определение количества жировой ткани в организме требует использования сложных и дорогих технологий и поэтому на практике недоступно большинству людей. Более того, определить, какое количество жировой ткани является оптимальным для каждого человека довольно сложно, так как оно зависит от пола, возраста, конституции, уровня физического развития, генетических факторов и многих других. Поэтому для оценки используются расчетные способы.
Наиболее простые способы оценить степень ожирения – это измерение окружности талии и оценка индекса массы тела. Раньше также широко использовался метод отношения окружности талии к окружности бедер. Но данный метод мы считаем неточным и не рекомендуем его для оценки степени ожирения.
Раньше также широко использовался метод отношения окружности талии к окружности бедер. Но данный метод мы считаем неточным и не рекомендуем его для оценки степени ожирения.
Окружность талии измеряется непосредственно над пупком. Жировые отложения считаются избыточными при объеме талии более 90 см у женщин и 100 см у мужчин.
Рассчитать индекс массы тела (ИМТ) можно, зная массу тела в килограммах и рост в сантиметрах. Это наиболее правильный способ оценки состояния тела, чем просто измерение веса. Т.к. у высоких людей масса тела больше. Для определения индекса массы тела можно использовать формулу или расчетные таблицы.
ИМТ = Вес(кг) / рост(м)²
Вес в килограммах разделить на квадрат роста, выраженный в метрах.
Значения индекса массы тела:
– менее 18,5 – недостаток массы тела
– 18,5-24,9 – нормальное значение
– 25,0-30,0 – избыточная масса тела (превышение идеального веса на 10%)
– более 30,0 – ожирение
Различают несколько степеней ожирения:
30. 0-34,9 – ожирение 1 степени
0-34,9 – ожирение 1 степени
35,0-39,9- ожирение 2 степени
Более 40,0 – ожирение 3 степени
Таблица. Влияние массы тела на риск возникновения заболеваний
| Индекс массы тела (кг/м²) | Риск возникновения заболеваний | |
| Дефицит массы тела | менее 18.5 | Увеличен |
| Нормальная масса тела | 18.5–24.9 | Отсутствует |
| Избыточная масса тела | 25.0–29.9 | Увеличен |
| Ожирение I степени | 30.0–34.9 | Высокий |
| Ожирение II степени | 35.0–39.9 | Очень высокий |
| Ожирение III степени (тяжелая форма ожирения) | более 40.0 | Чрезмерно высокий |
Если у вас избыточная масса тела или ожирение, вы можете снизить риск развития у вас заболеваний сердечно-сосудистой системы, нормализовав вес.
У некоторых тренированных людей и спортсменов можно обнаружить высокий ИМТ, однако процент содержания жира у них будет низкий. Для них наиболее точным методом оценки является окружность талии и измерение толщины кожной складки.
Для них наиболее точным методом оценки является окружность талии и измерение толщины кожной складки.
Для борьбы с излишним весом необходимо нормализовать питание и увеличить физическую активность, сбалансировав тем самым количество потребляемых и затрачиваемых калорий.
Определение избыточного веса и ожирения у взрослых | Избыточный вес и ожирение
1 Garrow, J.S. И Вебстер, Дж., 1985. Индекс Кетле (Вт / ч3) как показатель полноты. Внутр. J. Obes ., 9 (2), pp.147–153.
2 Фридман, Д.С., Хорлик, М., Беренсон, Г.С., 2013. Сравнение уравнений толщины кожной складки Слотера и ИМТ для прогнозирования ожирения и уровней факторов риска сердечно-сосудистых заболеваний у детей. г. J. Clin. Nutr. , 98 (6), стр.1417–24.
3 Wohlfahrt-Veje, C. et al., 2014. Жировой жир в детстве у 2647 здоровых датских детей: соответствие ИМТ, окружности талии, кожных складок с помощью двойной рентгеновской абсорбциометрии. евро. J. Clin. Nutr. , 68 (6), pp.664–70.
евро. J. Clin. Nutr. , 68 (6), pp.664–70.
4 Steinberger, J. et al., 2005. Сравнение измерений ожирения по ИМТ и кожным складкам с двухэнергетической рентгеновской абсорбциометрией и их связь с факторами риска сердечно-сосудистых заболеваний у подростков. Внутр.J. Obes. , 29 (11), pp.1346–1352.
5 Sun, Q. et al., 2010. Сравнение двухэнергетических рентгеновских абсорбциометрических и антропометрических измерений ожирения по отношению к биологическим факторам, связанным с ожирением. г. J. Epidemiol. , 172 (12), с.1442–1454.
6 Лолор, Д.А. и др., 2010. Связь между общим и центральным ожирением в детстве и их изменение с факторами риска сердечно-сосудистых заболеваний в подростковом возрасте: проспективное когортное исследование. BMJ , 341, p.c6224.
7 Flegal, K.M. И Граубард Б.И., 2009. Оценки дополнительных смертей, связанных с индексом массы тела и другими антропометрическими переменными./023/023.jpg) г. J. Clin. Nutr. , 89 (4), стр. 1213–1219.
г. J. Clin. Nutr. , 89 (4), стр. 1213–1219.
8 Фридман Д.С. и др., 2009. Связь индекса массы тела и толщины кожных складок с факторами риска сердечно-сосудистых заболеваний у детей: исследование сердца Богалуса. г. J. Clin. Nutr. , 90 (1), стр.210–216.
9 Виллетт, К.и др., 2006. Сравнение биоэлектрического импеданса и ИМТ в прогнозировании заболеваний, связанных с ожирением. Obes. (Серебряная весна) , 14 (3), стр. 480–490.
диапазонов нормального веса: индекс массы тела (ИМТ)
Индекс массы тела или ИМТ – это способ помочь вам выяснить, соответствует ли ваш вес вашему росту. ИМТ – это число, основанное на вашем весе и росте. В целом, чем выше число, тем больше у человека жира. ИМТ часто используется в качестве инструмента скрининга, чтобы решить, может ли ваш вес подвергать вас риску таких проблем со здоровьем, как сердечные заболевания, диабет и рак.
ИМТ используется для широкого определения различных весовых групп у взрослых в возрасте 20 лет и старше. К мужчинам и женщинам относятся одни и те же группы.
К мужчинам и женщинам относятся одни и те же группы.
- Недостаточный вес: ИМТ менее 18,5
- Нормальный вес: ИМТ от 18,5 до 24,9
- Избыточный вес: ИМТ от 25 до 29,9
- Ожирение: ИМТ 30 и более
Какой у меня ИМТ?
Есть несколько способов определить свой ИМТ.
Графики и онлайн-калькуляторы
Диаграммы и таблицы, подобные приведенной ниже, – это один из простых способов определить свой ИМТ. Есть также несколько онлайн-калькуляторов ИМТ, например, на нашем сайте.
Чтобы использовать приведенную ниже таблицу, найдите свой рост в левой части таблицы, затем перейдите к весу, наиболее близкому к вашему. Вверху диаграммы вы можете увидеть свой ИМТ, а внизу диаграммы вы можете увидеть, к какой категории вы относитесь – здоровый вес, избыточный вес или ожирение:
Некоторые примеры
Эта таблица показывает нам, что женщина ростом 5 футов. Рост 4 дюйма считается избыточным весом (ИМТ от 25 до 29), если она весит от 145 до 169 фунтов. Она считается страдающей ожирением (ИМТ 30 и более), если она приближается к 174 фунтам или более.
Рост 4 дюйма считается избыточным весом (ИМТ от 25 до 29), если она весит от 145 до 169 фунтов. Она считается страдающей ожирением (ИМТ 30 и более), если она приближается к 174 фунтам или более.
Мужчина ростом 5 футов 10 дюймов считается избыточным (ИМТ от 25 до 29), если он весит от 174 до 202 фунтов, и страдает ожирением (ИМТ составляет 30 или более), если он ближе к 209 фунтам или Больше.
Расчет моего ИМТ
Вы также можете рассчитать свой собственный ИМТ. Фактическая формула для определения ИМТ использует измерения в метрической системе: вес в килограммах (кг), деленный на рост в метрах в квадрате (м 2 ).
При использовании фунтов и дюймов формулу необходимо немного изменить. Умножьте свой вес в фунтах на 703. Разделите полученный результат на свой рост в дюймах в квадрате:
ИМТ = (ваш вес в фунтах x 703) ÷ (ваш рост в дюймах x ваш рост в дюймах)
Например, если вы весите 120 фунтов и ваш рост 5 футов 3 дюйма (63 дюйма):
ИМТ = (120 x 703) ÷ (63 x 63) или 84360 ÷ 3969 = 21,3
Это вполне в пределах нормального веса.
Есть ли проблемы с использованием ИМТ?
Доктора и медсестры часто используют ИМТ, чтобы определить, есть ли у человека проблемы с весом. ИМТ дает хорошую оценку общего жира в организме для большинства людей, но не для всех. Например, бодибилдеры или другие очень мускулистые люди могут иметь высокий ИМТ из-за их мышечной массы, даже если они не обязательно имеют избыточный вес. ИМТ также может недооценивать жировые отложения у людей, потерявших мышечную массу, например у некоторых пожилых людей.
Для большинства взрослых ИМТ – хороший способ получить представление о диапазонах здорового веса. Но не всегда последнее слово при принятии решения о том, страдает ли человек избыточным весом или ожирением. При оценке того, сколько человек должен весить, следует подумать о других вещах. Человек с высоким ИМТ должен пройти обследование у поставщика медицинских услуг, который может использовать другие факторы, такие как толщина кожной складки (мера жира в организме), размер талии, оценка диеты и проблемы со здоровьем семьи, а также другие факторы, чтобы выяснить, есть ли вес человека может представлять опасность для здоровья.
ИМТ у детей и подростков
ИМТможно рассчитать для детей и подростков так же, как и для взрослых, но цифры не имеют того же значения. Это связано с тем, что нормальное количество жира в организме меняется с возрастом у детей и подростков, а также у мальчиков и девочек. Таким образом, для детей уровни ИМТ, определяющие нормальный или избыточный вес, зависят от возраста и пола ребенка.
Чтобы учесть это, Центры США по контролю и профилактике заболеваний (CDC) разработали диаграммы роста с учетом возраста и пола.Эти диаграммы используются для перевода числа ИМТ в процентиль в зависимости от пола и возраста ребенка. Затем процентили используются для определения различных весовых групп:
- Недостаточный вес: ниже 5-го процентиля
- Нормальный вес: От 5-го процентиля до менее чем 85-го процентиля
- Избыточный вес: От 85-го процентиля до менее 95-го процентиля
- Ожирение: 95-й процентиль или выше
Самый простой способ определить процентиль ИМТ вашего ребенка – использовать онлайн-калькулятор процентилей ИМТ CDC по адресу https: // www.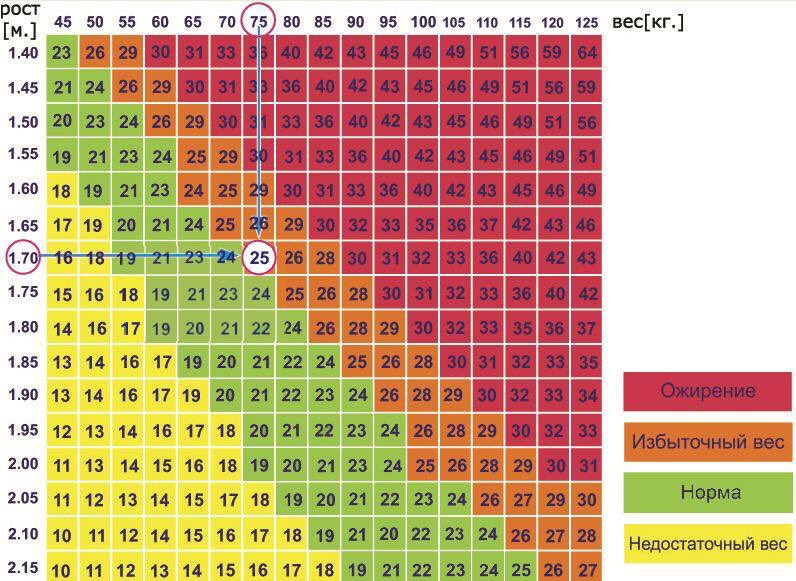 cdc.gov/healthyweight/bmi/calculator.html.
cdc.gov/healthyweight/bmi/calculator.html.
Даже у молодого человека избыточный вес или ожирение могут вызвать проблемы со здоровьем. И это может напрямую увеличить риск определенных проблем со здоровьем в более позднем возрасте, включая некоторые виды рака. Это также увеличивает шансы набрать лишний вес или ожирение во взрослом возрасте, а также риск проблем со здоровьем, которые могут возникнуть с этим.
Ожирение: калькуляторы и графики ИМТ
Индекс массы тела, или ИМТ, – это один из способов проверить, здоров ли его вес.ИМТ учитывает рост и вес.
Слишком большой или слишком маленький вес может повысить риск возникновения проблем со здоровьем сейчас или в будущем.
ИМТ – не единственный фактор, влияющий на этот риск. Другие инструменты для оценки того, имеет ли человек здоровый вес, включают соотношение талии и бедер, отношение талии к росту и процент жира в организме.
Однако ИМТ – полезная отправная точка. На этой странице представлены некоторые инструменты для определения ИМТ.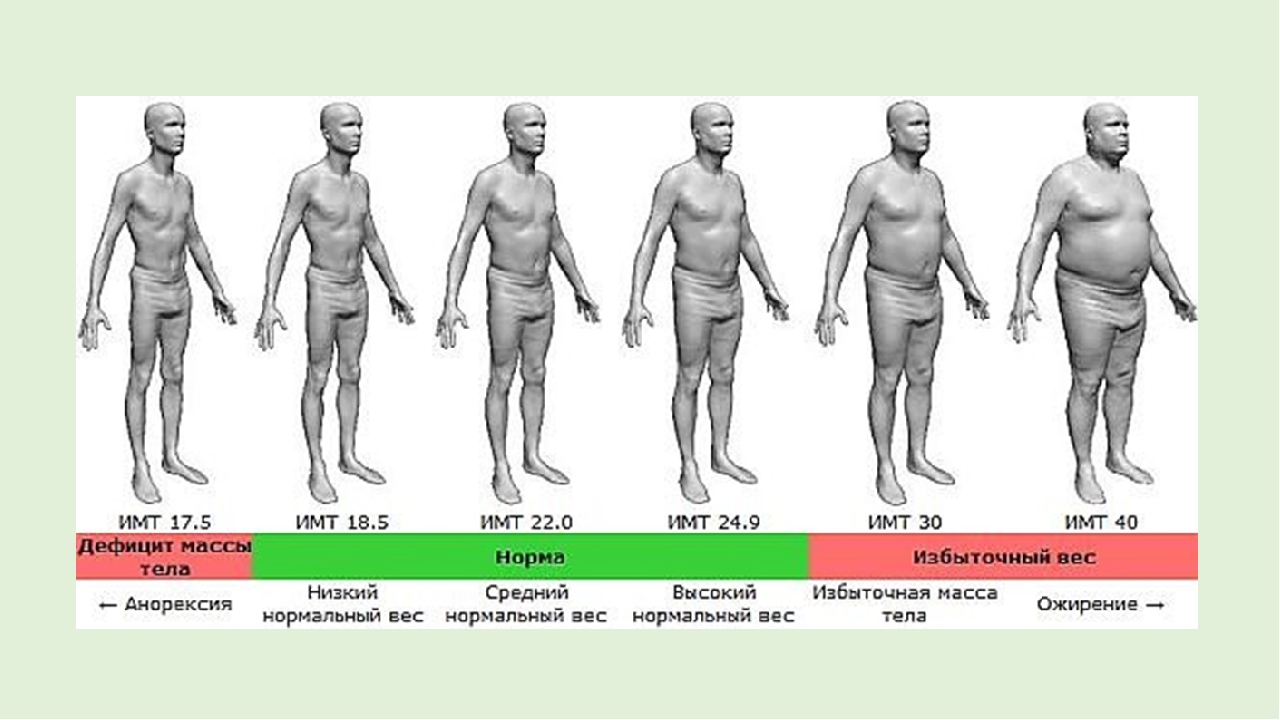
Эти калькуляторы и диаграммы могут дать представление о том, может ли вес человека повлиять на риск возникновения проблем со здоровьем.
Мы публикуем здесь калькуляторы, любезно предоставленные сайтом Calculator. Доступны два варианта расчета: метрическая и британская.
Чтобы использовать приведенные ниже таблицы, найдите свой вес в фунтах вверху и свой рост в футах и дюймах вниз по бокам. Затем посмотрите на свой ИМТ.
Есть две диаграммы. Если вес человека составляет 200 фунтов (фунтов) или меньше, ему следует использовать первую таблицу.Если их вес превышает 200 фунтов, им следует присмотреться ко второму.
Заштрихованные области соответствуют значениям ИМТ, которые указывают на здоровый вес, избыточный вес или ожирение.
Кроме того, исследователи и клиницисты делят ожирение на три категории.
- Класс I: ИМТ от 30 до 34,9
- Класс II: ИМТ от 35 до 39,9
- Класс III: ИМТ от 40 и выше
Графики представляют собой адаптацию диаграммы индекса массы тела (ИМТ) взрослых. создана Университетом Вермонта в США.
создана Университетом Вермонта в США.
Диаграмма индекса массы тела: вес от 95 до 245 фунтов
Диаграмма ИМТ взрослых, показывающая диапазоны «при здоровом весе: ИМТ
Диаграмма индекса массы тела: вес от 250 до 400 фунтов
Диаграмма ИМТ взрослых с указанием диапазонов» ожирение I: ИМТ 30–34,9 »,« ожирение II: ИМТ 35–39,9 »и« ожирение III: ИМТ ≥ 40 ».
Эти цифры являются ориентировочными. Инструменты ИМТ не определяют, имеет ли человек идеальную массу тела, но могут помочь показать, увеличивает ли вес человека риск заболевания.
Человек в хорошей форме, например, олимпийский спортсмен, может иметь высокий ИМТ.
Это не обязательно означает, что у них избыточный вес. Избыточный вес в этом случае может быть связан с увеличением мышечной массы.
В следующей таблице показаны стандартные категории статуса веса, связанные с диапазонами ИМТ для взрослых:
| ИМТ | Статус веса |
|---|---|
| Ниже 18,5 | Недостаточный вес |
18. 5–24,9 5–24,9 | Здоровый |
| 25,0–29,9 | Избыточный вес |
| 30,0 и выше | Ожирение |
ИМТ ниже 18,5 указывает на то, что ИМТ меньше 18,5 так что вам, возможно, придется прибавить в весе. Рекомендуется посоветоваться с врачом или диетологом.
ИМТ 18,5–24,9ИМТ 18,5–24,9 указывает на то, что ваш вес соответствует вашему росту.Поддерживая здоровый вес, вы снижаете риск развития серьезных проблем со здоровьем.
ИМТ 25–29,9ИМТ 25–29,9 указывает на то, что у вас немного избыточный вес. Вам могут посоветовать похудеть по состоянию здоровья. Рекомендуется проконсультироваться с врачом или диетологом.
ИМТ более 30 ИМТ более 30 указывает на то, что у вас сильный избыточный вес. Если вы не худеете, ваше здоровье может оказаться под угрозой. Рекомендуется проконсультироваться с врачом или диетологом.
Здоровый вес может помочь предотвратить ряд заболеваний и состояний здоровья.
Люди с ИМТ 30 и более имеют более высокий риск, чем другие заболевания, например, сердечные заболевания, диабет 2 типа, апноэ во сне, высокое кровяное давление, колоректальный рак. Некоторые из них могут быть опасными для жизни.
ИМТ ниже 18,5 может увеличить риск недоедания, остеопороза, анемии и ряда проблем, которые могут возникнуть в результате дефицита различных питательных веществ. Это также может быть признаком гормональной, пищеварительной или другой проблемы.
Данные свидетельствуют о том, что связи между ИМТ, процентным содержанием жира в организме и распределением жира в организме могут различаться в разных популяциях из-за различий в расе и этнической принадлежности.
Бразильское исследование, опубликованное в 2017 году, изучило корреляцию между ИМТ и процентным содержанием жира в организме у 856 взрослых мужчин и женщин.
Они пришли к выводу, что для прогнозирования процентного содержания жира в организме по типу ожирения:
- Стандартный порог ИМТ 29,9 кг / м2 подходит для мужчин.

- Более подходящей точкой отсечения для женщин оказалась 24 года.9 кг / м2.
В 2017 году корейские исследователи отметили, что люди в Азиатско-Тихоокеанском регионе часто имеют более высокий риск диабета 2 типа и сердечно-сосудистых заболеваний при ИМТ ниже существующей пороговой точки ВОЗ.
В Корее, добавили они, есть доказательства того, что почти в два раза больше людей имеют признаки метаболического ожирения, но нормальный вес по сравнению с США
В 2010 году результаты исследования, опубликованного в The International Journal of Obesity , показали, что Американцы азиатского происхождения в пределах здорового веса чаще имели симптомы метаболического синдрома, чем их белые неиспаноязычные коллеги.
В следующей таблице, опубликованной в 2006 году Всемирной организацией здравоохранения (ВОЗ), показаны некоторые сравнения и точки отсечения, которые могут применяться.
Врачи могут использовать эти варианты при лечении или консультировании конкретных людей.
| Классификации | ИМТ (кг / м 2 ) основных точек отсечки | ИМТ (кг / м 2 ) дополнительных точек отсечки |
|---|---|---|
| 902 902 902 902 902 902 902 902 902 902 902 902 902 902 | ||
| Очень тонкая | ||
| Умеренная тонкость | 16.00–16,99 | 16,00–16,99 |
| Небольшая тонкость | 17,00–18,49 | 17,00–18,49 |
| Нормальный диапазон | 18,50–24,99 | 90–21324 18,50–24,99 90–21324|
| Избыточный вес | ≥25,00 | ≥25,00 |
| Пред ожирением | 25,00–29,99 | 25,00–27,49 27,50–29,99 |
| ≥30,00 | ||
| Класс ожирения I | 30,00–34,99 | 30,00–32,49 32,50–34,99 |
| Класс ожирения II | 35,00–139,99 | 35,00–139,99 |
| Класс ожирения III | ≥40,00 | ≥40,00 |
ИМТ – полезный инструмент, который дает общее представление о том, является ли вес человека здоровым или нет. Однако это простой инструмент, который не может полностью рассказать об индивидуальном весе людей и рисках для здоровья.
Однако это простой инструмент, который не может полностью рассказать об индивидуальном весе людей и рисках для здоровья.
Любой, кто обеспокоен своим весом, должен поговорить с врачом, который также может принять во внимание распределение жира в организме человека и соотношение его талии и роста. Медицинский работник также сможет дать совет каждому человеку.
Зачем нужен ИМТ? | Источник
по профилактике ожиренияИндекс массы тела является хорошим показателем жира в организме
Самое основное определение избыточного веса и ожирения – это слишком много жира в организме – настолько много, что это «представляет риск для здоровья».(1) Надежный способ определить, не слишком ли много жира в организме, – это вычислить отношение его веса к его росту в квадрате. Это соотношение, называемое индексом массы тела (ИМТ) , объясняет тот факт, что у более высоких людей больше тканей, чем у более низких, и поэтому они, как правило, больше весят.
- Вы можете рассчитать ИМТ самостоятельно или воспользоваться онлайн-калькулятором, например, этим, от Национального института сердца, легких и крови.
ИМТ не является идеальным показателем, поскольку он не позволяет напрямую оценивать жировые отложения.Мышцы и кости плотнее жира, поэтому у атлета или мускулистого человека может быть высокий ИМТ, но не слишком много жира. Но большинство людей не спортсмены, и для большинства людей ИМТ является очень хорошим показателем уровня жира в организме.
- Исследования показали, что ИМТ сильно коррелирует с золотыми стандартными методами измерения жира в организме. (2) И это простой способ для врачей определить, кто из-за своего веса может подвергаться большему риску проблем со здоровьем. (3,4)
Здоровый ИМТ у взрослых
Всемирная организация здравоохранения (ВОЗ) заявляет, что для взрослых здоровый диапазон ИМТ составляет 18.5 и 24.9.
- Избыточный вес определяется как индекс массы тела от 25 до 29,9, а ожирение определяется как индекс массы тела 30 или выше.
 (1) Эти точки отсечения ИМТ у взрослых одинаковы для мужчин и женщин, независимо от их возраста.
(1) Эти точки отсечения ИМТ у взрослых одинаковы для мужчин и женщин, независимо от их возраста. - По оценкам, во всем мире 1,5 миллиарда взрослых в возрасте старше 20 лет – около 34 процентов взрослого населения мира – имеют избыточный вес или страдают ожирением. (5) Ожидается, что к 2030 году это число превысит 3 миллиарда человек. (6)
Для клинических и исследовательских целей ожирение делится на три категории: Класс I (30-34.9), класса II (35-39,9) и класса III (? 40). (7) С ростом крайнего ожирения исследователи и клиницисты разделили класс III на сверхжирность (ИМТ 50-59) и супер-супер ожирение (ИМТ ≥60).
Риск развития проблем со здоровьем, включая некоторые хронические заболевания, такие как болезни сердца и диабет, постепенно повышается при ИМТ выше 21. (7) Так же, как и риск ранней смерти. (8, 9) Есть также свидетельства того, что при заданном ИМТ риск заболевания у одних этнических групп выше, чем у других.
Увеличение веса в зрелом возрасте увеличивает риск заболеваний
У взрослых увеличение веса обычно означает добавление большего количества жира, а не мышечной массы. Увеличение веса в зрелом возрасте увеличивает риск заболевания даже для людей, чей ИМТ остается в пределах нормы.
Увеличение веса в зрелом возрасте увеличивает риск заболевания даже для людей, чей ИМТ остается в пределах нормы.
- В исследовании здоровья медсестер и последующем исследовании медицинских работников, например, у женщин и мужчин среднего возраста, набравших от 11 до 22 фунтов после 20 лет, вероятность развития сердечных заболеваний и высокого кровяного давления была в три раза выше. , диабет 2 типа и камни в желчном пузыре, чем у тех, кто набрал пять фунтов или меньше.
- Те, кто набрал более 22 фунтов, имели еще больший риск развития этих заболеваний. (10–14)
- Более поздний анализ данных исследования здоровья медсестер показал, что увеличение веса у взрослых – даже после менопаузы – может увеличить риск рака груди в постменопаузе. (15)
Здоровый ИМТ у детей и подростков
У детей разное количество жира в организме в разном возрасте – это нормально, а у девочек и мальчиков – разное количество жира в организме.(16) Таким образом, у детей и подростков здоровый диапазон ИМТ варьируется в зависимости от возраста и пола.
В США Центры по контролю и профилактике заболеваний (CDC) разработали стандартные диаграммы роста для мальчиков и девочек в возрасте от 2 до 20 лет, которые показывают распределение значений ИМТ в каждом возрасте. Согласно определению CDC, ребенок, чей ИМТ находится между 85 и 94 процентилями по возрасту и полу, считается лишним весом. Ребенок с ИМТ 95-го процентиля или выше считается страдающим ожирением.
В 2006 г. ВОЗ разработала международные стандарты роста для детей от рождения до 5 лет, используя в качестве нормы здоровых младенцев, вскармливаемых грудью; (17) в 2007 г. ВОЗ расширила эти стандарты, чтобы разработать графики роста для детей в возрасте от 5 до 19 лет. (18) Младенцы, находящиеся на грудном вскармливании, как правило, набирают вес медленнее, чем дети, вскармливаемые смесями, после 3 месяцев жизни, поэтому стандарты роста ВОЗ ниже. точки отсечения для недостаточного и избыточного веса, чтобы отразить эту разницу. CDC теперь рекомендует использовать модифицированные версии стандартов роста ВОЗ для всех детей от рождения до 2 лет. (19) Международная целевая группа по ожирению также разработала свои собственные точки отсечения для детского избыточного веса и ожирения. (20) В разном возрасте эти критерии дают несколько разные оценки распространенности избыточной массы тела и ожирения. (Подробнее о дуэльных определениях избыточного веса и ожирения в детстве.)
(19) Международная целевая группа по ожирению также разработала свои собственные точки отсечения для детского избыточного веса и ожирения. (20) В разном возрасте эти критерии дают несколько разные оценки распространенности избыточной массы тела и ожирения. (Подробнее о дуэльных определениях избыточного веса и ожирения в детстве.)
ИМТ и окружность талии: что лучше для прогнозирования риска заболевания?
Расположение жировых отложений также важно и может быть лучшим индикатором риска заболевания, чем количество жировых отложений.
- Жир, который накапливается вокруг талии и груди (так называемое абдоминальное ожирение), может быть более опасным для здоровья в долгосрочной перспективе, чем жир, который накапливается вокруг бедер и бедер. (21)
Некоторые исследователи утверждали, что от ИМТ следует отказаться в пользу таких показателей, как окружность талии. (22) Однако это маловероятно, учитывая, что ИМТ легче измерить, он давно используется и, что самое важное, отлично справляется с прогнозированием риска заболевания.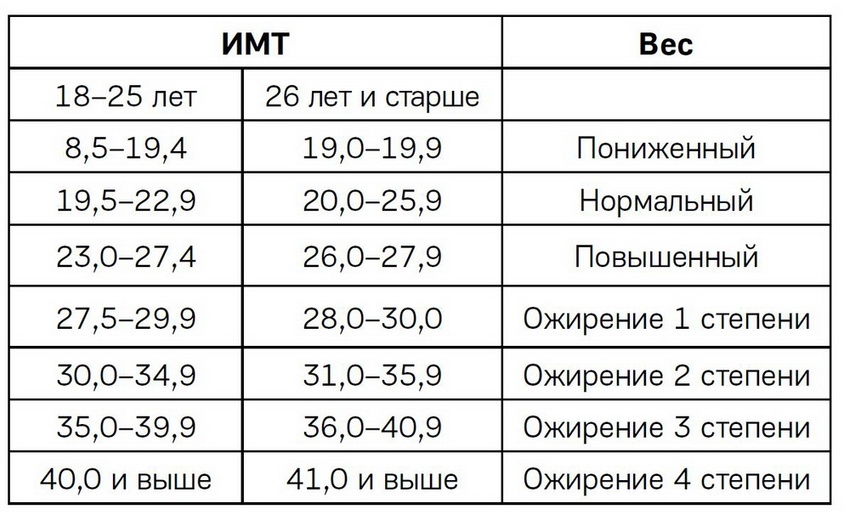
У взрослых измерение ИМТ и окружности талии на самом деле может быть лучшим способом предсказать чей-то связанный с весом риск. (23) Однако у нас пока нет хороших справочных данных об окружности талии для детей, поэтому ИМТ к возрасту, вероятно, является лучшим показателем для измерения.
- По мере роста показателей ожирения представления людей о том, что представляет собой здоровый вес, похоже, изменились: недавнее исследование в США, сравнивающее опросы восприятия веса с конца 1980-х до начала 2000-х годов, показало, что в начале 2000-х люди с большей вероятностью считали собственный вес «примерно правильный» вместо «лишний вес».(24) Некоторые из этих людей действительно имели здоровый вес, но многие из них – нет.
- Измерение ИМТ (а у детей – перцентиля ИМТ к возрасту) и его отслеживание во времени – это простой и надежный способ определить, действительно ли они имеют нормальный вес.
Ссылки
1. Всемирная организация здравоохранения. Ожирение и лишний вес. Информационный бюллетень № 311. Сентябрь 2006 г. По состоянию на 25 января 2012 г.
Ожирение и лишний вес. Информационный бюллетень № 311. Сентябрь 2006 г. По состоянию на 25 января 2012 г.
2. Галлахер Д., Виссер М., Сепульведа Д., Пирсон Р.Н., Харрис Т., Хеймсфилд С.Б.Насколько полезен индекс массы тела для сравнения ожирения по возрасту, полу и этническим группам? Am J Epidemiol . 1996; 143: 228-39.
3. Целевая группа превентивных служб США. Скрининг на ожирение у взрослых: рекомендации и обоснование. Энн Интерн Мед. . 2003; 139: 930-2.
4. Бартон М. Скрининг ожирения у детей и подростков: рекомендация Рабочей группы США по профилактическим услугам. Педиатрия .2010; 125: 361-7.
5. Finucane MM, Stevens GA, Cowan MJ, et al. Национальные, региональные и глобальные тенденции индекса массы тела с 1980 года: систематический анализ обследований состояния здоровья и эпидемиологических исследований с участием 960 стран-лет и 9,1 миллиона участников. Ланцет . 2011; 377: 557-67.
Ланцет . 2011; 377: 557-67.
6. Келли Т., Ян В., Чен С.С., Рейнольдс К., Хе Дж. Глобальное бремя ожирения в 2005 г. и прогнозы до 2030 г. Int.J.Obes. (Лондон) . 2008; 32: 1431-7.
7. Джеймс WPT, Джексон-Лич Р., Ни Мурчу С. и др. Глава 8: Избыточный вес и ожирение (высокий индекс массы тела). В: Ezzati M, Lopez AD, Rodgers A, Murray CJL, ред. Сравнительная количественная оценка рисков для здоровья: глобальное и региональное бремя болезней, связанное с выбранными основными факторами риска. Женева: Всемирная организация здравоохранения . 2004.
8. Адамс К.Ф., Шацкин А., Харрис Т. Б. и др. Избыточный вес, ожирение и смертность в большой перспективной когорте людей от 50 до 71 года. N Engl J Med . 2006; 355: 763-78.
9. Manson JE, Willett WC, Stampfer MJ, et al. Масса тела и смертность женщин. N Engl J Med . 1995; 333: 677-85.
10. Римм Э.Б., Штампфер М.Дж., Джованнуччи Э. и др. Размер тела и распределение жира как предикторы ишемической болезни сердца у мужчин среднего и старшего возраста в США. Am J Epidemiol . 1995; 141: 1117-27.
Римм Э.Б., Штампфер М.Дж., Джованнуччи Э. и др. Размер тела и распределение жира как предикторы ишемической болезни сердца у мужчин среднего и старшего возраста в США. Am J Epidemiol . 1995; 141: 1117-27.
11. Willett WC, Manson JE, Stampfer MJ, et al.Вес, изменение веса и ишемическая болезнь сердца у женщин. Риск в пределах «нормального» диапазона веса. JAMA . 1995; 273: 461-5.
12. Кольдиц Г.А., Виллетт В.С., Ротницкий А., Мэнсон Дж. Э. Увеличение веса как фактор риска клинического сахарного диабета у женщин. Энн Интерн Мед. . 1995; 122: 481-6.
13. Маклур К.М., Хейс К.С., Кольдиц Г.А., Штампфер М.Дж., Шпайзер Ф.Е., Виллетт У.С. Вес, диета и риск появления симптоматических камней в желчном пузыре у женщин среднего возраста. N Engl J Med . 1989; 321: 563-9.
14. Huang Z, Willett WC, Manson JE, et al. Масса тела, изменение веса и риск гипертонии у женщин. Энн Интерн Мед. . 1998; 128: 81-8.
Энн Интерн Мед. . 1998; 128: 81-8.
15. Элиассен А.Х., Колдиц Г.А., Рознер Б., Виллетт В.С., Ханкинсон С.Е. Изменение веса взрослого и риск рака груди в постменопаузе. JAMA . 2006; 296: 193-201.
16. Kuczmarski R, Ogden, CL, Guo, SS, et al. Диаграммы роста CDC за 2000 год для США: методы и развитие.Национальный центр статистики здравоохранения. 2002. По состоянию на 25 января 2012 г.
17. Всемирная организация здравоохранения. Нормы роста детей ВОЗ. По состоянию на 25 января 2012 г.
18. де Онис М., Оньянго А.В., Борги Э., Сиям А., Нишида С., Сикманн Дж. Разработка справочника ВОЗ по развитию детей и подростков школьного возраста. Орган здоровья Bull World . 2007; 85: 660-7.
19. Груммер-Строун Л.М., Рейнольд К., Кребс Н.Ф. Использование диаграмм роста Всемирной организации здравоохранения и CDC для детей в возрасте 0-59 месяцев в США. MMWR Recomm Rep . 2010; 59: 1-15.
2010; 59: 1-15.
20. Монаста Л., Лобштейн Т., Коул Т.Дж., Виньеров Дж., Каттанео А. Определение избыточного веса и ожирения у детей дошкольного возраста: справочник IOTF или стандарт ВОЗ? Obes Ред. . 2011; 12: 295-300.
21. Ху FB. Ожирение и смертность: следите за своей талией, а не только за своим весом. Arch Intern Med . 2007; 167: 875-6.
22. Kragelund C, Omland T. Прощание с индексом массы тела? Ланцет .2005; 366: 1589-91.
23. Zhang C, Rexrode KM, van Dam RM, Li TY, Hu FB. Абдоминальное ожирение и риск смерти от всех причин, сердечно-сосудистых заболеваний и рака: шестнадцать лет наблюдения за женщинами в США. Тираж . 2008; 117: 1658-67.
24. Берк М.А., Хейланд Ф.В., Надлер СМ. От «лишнего веса» к «примерно правильному»: свидетельство смены поколений норм массы тела. Ожирение (Серебряная весна) . 2010; 18: 1226-34.
Что такое морбидное ожирение – Центр бариатрической хирургии – Хайлендская больница
Морбидное ожирение – серьезное заболевание
Морбидное ожирение – серьезное заболевание, которое может нарушать основные физические функции, такие как дыхание или ходьба.Те, кто страдает болезненным ожирением, подвергаются большему риску заболеваний, включая диабет, высокое кровяное давление, апноэ во сне, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), камни в желчном пузыре, остеоартрит, сердечные заболевания и рак.
Морбидное ожирение диагностируется путем определения индекса массы тела (ИМТ). ИМТ определяется отношением роста человека к его весу. Нормальный ИМТ колеблется в пределах 20-25. Считается, что человек страдает болезненным ожирением, если он или она на 100 фунтов превышает его идеальный вес, имеет ИМТ 40 или более или 35 или более и страдает заболеваниями, связанными с ожирением, такими как высокое кровяное давление или диабет.
Сахарный диабет 2 типа. Люди, страдающие ожирением, становятся устойчивыми к инсулину, регулирующему уровень сахара в крови. В итоге у них повышается уровень сахара в крови, что вызывает диабет 2 типа.
Люди, страдающие ожирением, становятся устойчивыми к инсулину, регулирующему уровень сахара в крови. В итоге у них повышается уровень сахара в крови, что вызывает диабет 2 типа.
Высокое кровяное давление / болезни сердца . Сердце не работает правильно, когда тело переносит лишний вес. Итак, у тучного человека обычно развивается гипертония (повышенное кровяное давление), которая приводит к инсультам и поражает сердце и почки.
Остеоартроз опорных суставов. Дополнительная нагрузка на суставы, особенно на колени и бедра, вызывает их быстрый износ, а также боль и воспаление. Точно так же напряжение костей и мышц спины приводит к проблемам с дисками, боли и снижению подвижности. Узнайте больше об остеоартрите.
Апноэ во сне / респираторные проблемы. Жировые отложения на языке и шее могут блокировать дыхательные пути, особенно у пациентов, которые спят на спине.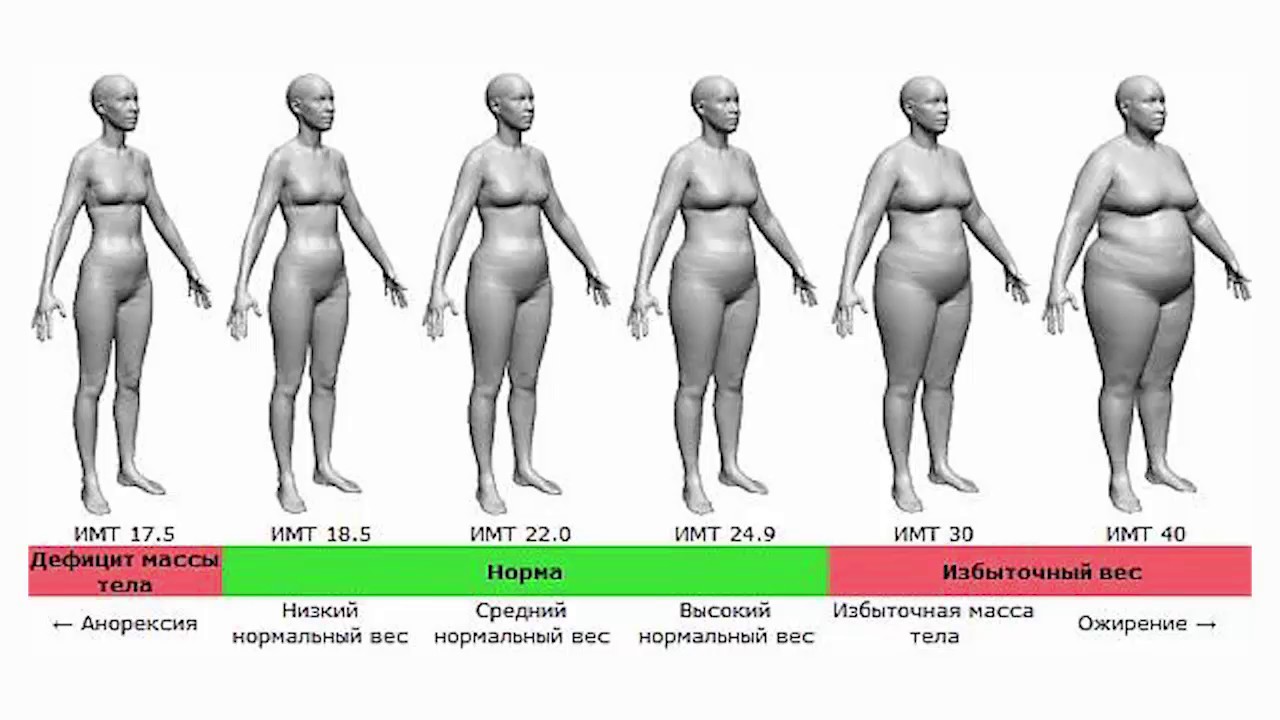 Это приводит к потере сна и вызывает дневную сонливость и головные боли. Узнайте больше об апноэ во сне.
Это приводит к потере сна и вызывает дневную сонливость и головные боли. Узнайте больше об апноэ во сне.
Гастроэзофагеальная рефлюксная болезнь (грыжа пищеводного отверстия диафрагмы и изжога). Избыточный вес ослабляет и перегружает клапан в верхней части желудка, что затем позволяет желудочной кислоте выходить в пищевод. Это называется гастроэзофагеальным рефлюксом, частыми симптомами которого являются изжога и кислотное расстройство желудка. Приблизительно у 10-15% пациентов даже с легкой изжогой развивается пищевод Барретта, который является предзлокачественным изменением слизистой оболочки и причиной рака пищевода.
Депрессия. Людям, страдающим ожирением, приходится сталкиваться с постоянными угнетающими эмоциональными проблемами: неудовлетворительными диетами, неодобрением со стороны семьи и друзей, замечаниями незнакомцев. Кроме того, они часто подвергаются дискриминации и не могут комфортно разместиться в общественных местах. Узнайте больше о депрессии.
Узнайте больше о депрессии.
Бесплодие. Ожирение наносит ущерб мужским и женским гормонам, нарушает нормальный цикл и функции и приводит к трудностям или неспособности зачать ребенка.
Недержание мочи при напряжении. Большой и тяжелый живот расслабляет мышцы таза, усугубляя последствия родов. Это ослабляет клапан мочевого пузыря, вызывая утечку при кашле, чихании или смехе. Узнайте больше о недержании мочи при напряжении.
Индекс массы тела (ИМТ) у взрослых
Преимущества поддержания здорового веса выходят далеко за рамки увеличения энергии и меньшего размера одежды.Похудев или поддерживая здоровый вес, вы, скорее всего, также получите удовольствие от этих факторов качества жизни.
- Меньше боли в суставах и мышцах
- Больше энергии и больше возможностей участвовать в желаемой деятельности
- Лучшее регулирование жидкостей организма и артериального давления
- Снижение нагрузки на сердце и кровеносную систему
- Улучшение режима сна
- Снижение уровня триглицеридов, глюкозы в крови и риск развития диабета 2 типа
- Сниженный риск сердечных заболеваний и некоторых видов рака
ИМТ – это показатель количества жира в организме для большинства людей. Он используется как инструмент скрининга, чтобы определить, имеет ли взрослый здоровый вес. Определите свой ИМТ и его значение с помощью нашего удобного калькулятора ИМТ. Для детей и подростков следует использовать отдельный калькулятор процентилей ИМТ, учитывающий возраст и пол ребенка.
Он используется как инструмент скрининга, чтобы определить, имеет ли взрослый здоровый вес. Определите свой ИМТ и его значение с помощью нашего удобного калькулятора ИМТ. Для детей и подростков следует использовать отдельный калькулятор процентилей ИМТ, учитывающий возраст и пол ребенка.
- ИМТ означает индекс массы тела
Это числовое значение вашего веса по отношению к вашему росту. ИМТ от 18,5 до 25 кг / м² указывает на нормальный вес. ИМТ менее 18.5 кг / м² считается недостаточным весом. ИМТ от 25 кг / м² до 29,9 кг / м² считается избыточным весом. ИМТ 30 кг / м² или выше считается ожирением. - Избыточный вес увеличивает работу сердца.
Он также повышает кровяное давление, уровень холестерина и триглицеридов в крови и снижает уровень холестерина ЛПВП (хорошего). Это также может повысить вероятность развития диабета. Изменения образа жизни, которые помогут вам поддерживать потерю веса на 3-5%, вероятно, приведут к клинически значимым улучшениям в уровне глюкозы в крови, триглицеридах и риску развития диабета 2 типа.Большая потеря веса может даже помочь снизить АД и повысить уровень холестерина в крови. - Для расчета вашего ИМТ:
Ваше тело состоит из воды, жиров, белков, углеводов и различных витаминов и минералов. Если у вас слишком много жира – особенно если его много на талии – вы подвержены более высокому риску таких проблем со здоровьем, как высокое кровяное давление, высокий уровень холестерина в крови и диабет. Это увеличивает риск сердечных заболеваний и инсульта.
Ожирение теперь признано основным независимым фактором риска сердечных заболеваний.Если у вас избыточный вес или ожирение, вы можете снизить риск сердечных заболеваний, успешно сбросив лишний вес.
Окружность талии и индекс массы тела (ИМТ) являются косвенными способами оценки вашего телосложения. Отношение талии к бедрам (WHR) – еще один показатель распределения жира в организме. Однако WHR менее точен, чем ИМТ или окружность талии, и больше не рекомендуется.
Вопросы о ИМТ
Какова окружность талии?
Окружность талии – это расстояние вокруг вашей естественной талии (на гребне подвздошной кости или тазовой кости).Если ваш ИМТ составляет 25-35 кг / м 2 , ваша цель по окружности талии составляет менее 40 дюймов, если вы мужчина, и менее 35 дюймов, если вы женщина.Что такое индекс массы тела (ИМТ)?
ИМТ – это показатель количества жира в организме для большинства людей. Он используется как инструмент скрининга, чтобы определить, имеет ли взрослый здоровый вес в килограммах, разделенный на рост в квадратных метрах (кг / м2). Согласно исследованиям Национального центра статистики здравоохранения,- ИМТ меньше 18.5 кг / м² считаются недовесом.
- Значения ИМТ от 18,5 кг / м² до 24,9 кг / м² являются здоровыми.
- Избыточный вес определяется как индекс массы тела от 25,0 до менее 30,0 кг / м². Люди с ИМТ в этом диапазоне имеют повышенный риск диабета 2 типа, гипертонии и сердечно-сосудистых заболеваний.
- Ожирение определяется как ИМТ 30,0 кг / м² или выше. Люди с ИМТ 30 кг / м² и более подвержены более высокому риску сердечно-сосудистых заболеваний.
- Крайнее ожирение определяется как ИМТ 40 кг / м² или выше.
Некоторые хорошо тренированные люди с плотной мышечной массой могут иметь высокий индекс массы тела, но очень мало жира. Для них окружность талии, толщина кожной складки или более прямые методы измерения телесного жира могут быть более полезными показателями, чем ИМТ.
Как определить уровень риска для своего ИМТ?
- Используйте весы на твердой плоской поверхности без коврового покрытия. Носите очень мало одежды и не носите обувь.
- Взвесьте себя с точностью до фунта.
- Глазами вперед и пятками вместе встаньте прямо у стены.Ваши ягодицы, плечи и затылок должны касаться стены.
- Отметьте свой рост в самой высокой точке головы. Затем измерьте свой рост в футах и дюймах с точностью до 1/4 дюйма. Также укажите свой рост только в дюймах.
- Найдите свой рост в футах и дюймах в первом столбце таблицы уровней риска индекса массы тела. Диапазоны веса, соответствующие минимальному риску, умеренному риску (избыточный вес) и высокому риску (ожирение), показаны в трех столбцах для каждого роста.
| Высота | Минимальный риск (ИМТ до 25) | Средний риск (ИМТ 25–29,9) Избыточный вес | Высокий риск (ИМТ 30 и выше) Ожирение |
| 4’10 “ | 118 фунтов. или менее | 119–142 фунтов. | 143 фунта. или больше |
| 4’11 “ | 123 или меньше | 124–147 | 148 или более |
| 5’0 | 127 или меньше | 128–152 | 153 или более |
| 5’1 “ | 131 или меньше | 132–157 | 158 или более |
| 5’2 ‘ | 135 или меньше | 136–163 | 164 или более |
| 5’3 “ | 140 или меньше | 141–168 | 169 или более |
| 5’4 “ | 144 или меньше | 145–173 | 174 или более |
| 5’5 “ | 149 или меньше | 150–179 | 180 или более |
| 5’6 “ | 154 или меньше | 155–185 | 186 или более |
| 5’7 “ | 158 или меньше | 159–190 | 191 или более |
| 5’8 “ | 163 или меньше | 164–196 | 197 или более |
| 5’9 “ | 168 или меньше | 169–202 | 203 или более |
| 5’10 “ | 173 или меньше | 174–208 | 209 или более |
| 5’11 “ | 178 или меньше | 179–214 | 215 или более |
| 6’0 “ | 183 или меньше | 184–220 | 221 или более |
| 6’1 “ | 188 или меньше | 189–226 | 227 или более |
| 6’2 “ | 193 или меньше | 194–232 | 233 или более |
| 6’3 “ | 199 или меньше | 200–239 | 240 или более |
| 6’4 “ | 204 или меньше | 205–245 | 246 или более |
Чтобы рассчитать точное значение ИМТ, умножьте свой вес в фунтах на 703, разделите на свой рост в дюймах, затем снова разделите на свой рост в дюймах. (адаптировано из Инициативы по образованию в области ожирения: Клинические рекомендации по выявлению, оценке и лечению избыточной массы тела и ожирения у взрослых, Национальные институты здравоохранения, Национальный институт сердца, легких и крови, Исследование ожирения, 1998 г., 6 Дополнение 2: 51S-209S )
Числа индекса массы тела (ИМТ) и уровни ожирения
«Единственный способ снизить ИМТ – это снизить массу тела, поскольку взрослые обычно не становятся выше, чтобы снизить свой ИМТ», – говорит Латеган-Потгитер. Согласно MedlinePlus, даже небольшая потеря веса – от 5 до 10 процентов от общей массы тела – может значительно снизить риск заболеваний, связанных с ожирением.(20) По данным Национального института диабета, болезней пищеварительной системы и почек (NIDDK), этого может быть все, что нужно для снижения уровня сахара в крови, артериального давления и триглицеридов. (21)
Начните со здорового питания и физических упражнений. «Лучшая диета – это та, которую можно превратить в долгосрочный образ жизни», – говорит Скуит. Не существует диеты, которая лучше всего подходила бы для всех, но Скуит говорит, что самые успешные диеты обычно включают овощи, составляющие одну треть или половину приема пищи, и большое количество воды.Крихели предлагает встретиться с диетологом, который подберет для вас лучший подход.
Упражнения тоже важны. Американская кардиологическая ассоциация рекомендует заниматься не менее 150 минут упражнений средней интенсивности или 75 минут интенсивной аэробной активности в неделю. (22) Если вы только начинаете, начните медленно с примерно 30 минут в день упражнений с низкой интенсивностью, таких как ходьба, или разбейте эти 30 минут на три 10-минутных занятия, если это кажется слишком большим, говорит Скуит. Вы можете строить оттуда, когда станет легче.
Если смена диеты и режима упражнений не дает желаемых результатов и вы соответствуете клиническим требованиям, врач может предложить бариатрическую операцию. По данным клиники Майо, существует три типа – билиопанкреативная диверсия с переключением двенадцатиперстной кишки, желудочный обходной анастомоз и рукавная гастрэктомия. Все они связаны с изменением вашей пищеварительной системы, чтобы способствовать снижению веса. Эти операции обычно предназначены для людей с серьезным избыточным весом (с ИМТ 40 или выше) или если ваш ИМТ составляет от 35 до 40, и вы также боретесь с проблемами со здоровьем, связанными с весом, такими как диабет 2 типа, высокий уровень крови. давление или тяжелое апноэ во сне.(23)
Существуют также рецептурные лекарства, предназначенные для лечения ожирения за счет снижения аппетита или количества жира, усваиваемого организмом. Согласно NIDDK, некоторые распространенные лекарства для похудания, одобренные FDA: (21)
Лекарства могут быть вариантом, если у вас ИМТ 30 или выше или выше 27, а также есть проблемы со здоровьем, связанные с весом, говорит Крихели.
Имейте в виду, что операция, процедуры и лекарства не уменьшат ваш вес волшебным образом. «Ни одно из этих средств не является лекарством – это всего лишь лечение», – говорит Крихели.«Они не заменяют здоровый образ жизни, питание, упражнения и активность».

 : ФГУ «МНИОИ им. П.А. Герцена Минздравсоцразвития России», 2011.- С. 260
: ФГУ «МНИОИ им. П.А. Герцена Минздравсоцразвития России», 2011.- С. 260 Sci. – 2001; 943: 296-315.
Sci. – 2001; 943: 296-315.
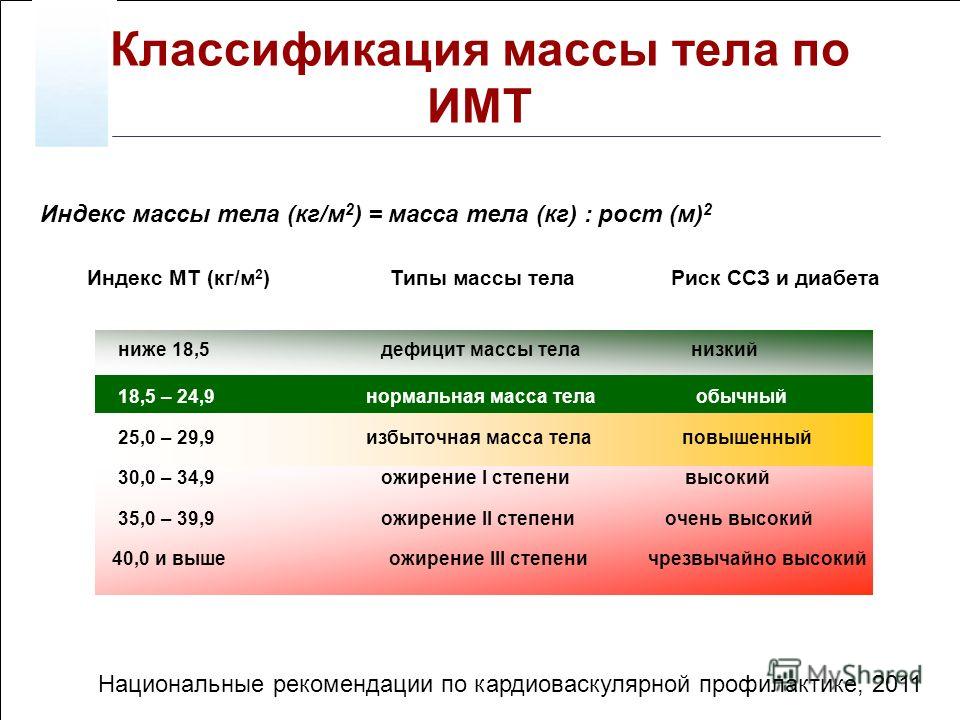 ” Energy Balance and Cancer: The Role of Sex Hormones. // Proceed. Nutrit. Societ. – 2001; 60: 81-89.
” Energy Balance and Cancer: The Role of Sex Hormones. // Proceed. Nutrit. Societ. – 2001; 60: 81-89.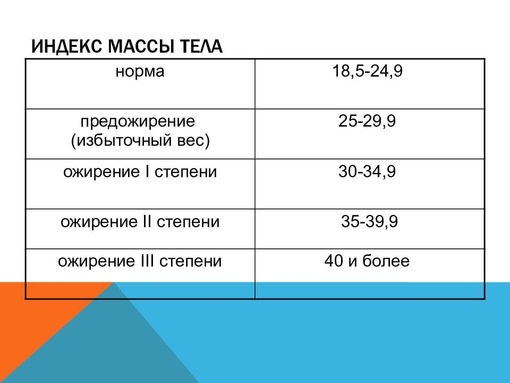 // Canc. Epidemiol. Biomarc. Prevent. – 2005; 14: 779-85.
// Canc. Epidemiol. Biomarc. Prevent. – 2005; 14: 779-85. // Hua Hsi I Ko Ta Hsuch Pao. – 1997; 28 (1): 95-7.
// Hua Hsi I Ko Ta Hsuch Pao. – 1997; 28 (1): 95-7. M., Saltzman B.S., Doherty J.A. et al. Risk factors for the incidence of endometrial cancer according to the aggressiveness of disease. // Am. J. Epidemiol. – 2006; 164 (1): 56-62.
M., Saltzman B.S., Doherty J.A. et al. Risk factors for the incidence of endometrial cancer according to the aggressiveness of disease. // Am. J. Epidemiol. – 2006; 164 (1): 56-62. .
.
 (1) Эти точки отсечения ИМТ у взрослых одинаковы для мужчин и женщин, независимо от их возраста.
(1) Эти точки отсечения ИМТ у взрослых одинаковы для мужчин и женщин, независимо от их возраста.