Диета после отравления у детей: что можно кушать, как готовить пищу
Пищевые отравления у детей являются довольно распространенным явлением. Интоксикация возникает из-за патологической микрофлоры, попавшей в организм малыша вместе с продуктами питания. Вероятность отравления резко возрастает в летнее время, когда нарушаются правила хранения продуктов, и пища моментально портится от жары. Источниками интоксикации могут стать плохо помытые фрукты, пирожные с кремом, рыба и колбасные изделия, творог и молочные продукты, а также грязные руки малыша. Неотъемлемой составляющей комплексного лечения после отравления является диета.
После пищевого отравления составлению детского меню необходимо уделить особо пристальное вниманиеСодержание
- 1. Правила диетического питания после пищевого отравления
- 2. Соблюдение питьевого режима
- 3. Что можно кушать: разрешенные продукты
- 4. Что нельзя есть: запрещенная пища
- 5. Примерное меню для ребенка после отравления
- 6.
Видео по теме статьи
- 7. Вопросы читателей и ответы эксперта
Правила диетического питания после пищевого отравления
Пищеварительная система у детей после отравления ослаблена. Высока вероятность присоединения воспалительных процессов поджелудочной железы и печени. Для восстановления здоровья отравившимся детям необходимо соблюдать строгую диету не менее 2-х недель. Для снижения нагрузки на поврежденный кишечник из рациона убирают продукты, богатые клетчаткой, и ограничивают жиры.
ЧИТАЕМ ТАКЖЕ: диета при поносе у ребенка в 2 года
Правила питания малыша после пищевой интоксикации:
- консистенция блюд должна быть мягкой или жидкой, без твердых включений;
- вся еда тушится, варится или готовится на пару;
- пища подается в теплом виде, горячее исключается;
- питание дробное – 6 раз в сутки небольшими порциями;
- исключаются компоненты, агрессивно воздействующие на слизистую желудка;
- пища сбалансирована по минеральному составу.

В период острого отравления, сопровождаемого рвотой, диареей и подъемом температуры, больного кормить не надо. Достаточно только воды и регидратационных напитков, можно добавить один сухарик. Организм должен полностью очиститься от токсинов. Когда острая стадия интоксикации прошла, и исчезли явные симптомы болезни, можно постепенно вводить еду маленькими порциями. Разрешены отвар шиповника, чай из мелиссы и ромашки (см. также: можно ли пить отвар шиповника кормящей маме при грудном вскармливании?).
ЧИТАЕМ ТАКЖЕ: чем кормить ребенка, если у него рвота?
Отвар шиповника подавляет воспалительные процессы, возникающие при пищевом отравлении, и положительно влияет на восстановление организмаСоблюдение питьевого режима
При отравлении важно соблюдать питьевой режим. В первые сутки организм теряет много жидкости из-за рвоты и поноса, начинается обезвоживание. Потери воды надо восстанавливать, поэтому рекомендовано теплое питье – около 1,5 литров в сутки. Пить нужно небольшими порциями (грудным детям – 3-4 чайные ложки каждые 10 минут), т. к. обильное питье может спровоцировать новый приступ рвоты.
к. обильное питье может спровоцировать новый приступ рвоты.
Самостоятельно можно приготовить регидратационный напиток: на 200 мл кипяченой воды добавляют по чайной ложке соли и сахара, перемешивают и отпаивают ребенка. Соль способствует удержанию жидкости в организме, а сахар восполняет энергетические потери. В аптеках можно купить уже готовые регидратационные растворы. В период восстановления рекомендованы свежеприготовленные чаи, морсы из варенья, отвары шиповника и ромашки. Исключены молоко, газированные напитки и соки.
Что можно кушать: разрешенные продукты
В первый день после острого отравления разрешен только некрепкий чай и постное печенье. Спустя сутки вводят куриный бульон с сухарями. Все блюда следует подавать свежеприготовленными, не горячими. Аппетит у ребенка может ухудшиться, поэтому не надо насильно кормить больного малыша и заставлять съедать большие порции.
Основу рациона после пищевого отравления должны составить легкие супыПосле пищевого отравления можно кушать следующие продукты:
- Нежирные бульоны и супы.
 Они должны быть пресными и без капусты.
Они должны быть пресными и без капусты. - Крупы (гречневая, рисовая, овсяная). Каши варить на воде, без использования молока.
- Черный хлеб в виде домашних сухариков, сухое печенье.
- Овощи тушеные (морковь, цветная капуста и брокколи, кабачки). Полезны для желудка бананы и запеченные яблоки. Отварной картофель разрешен в небольшом количестве.
- Молочные продукты: однодневный кефир, йогурт (желательно домашнего приготовления), простокваша. С 3-го дня вводят нежирный творог. Сливочное масло добавляют только в готовые блюда.
- Яйца в виде парового омлета и тушеная рыба. Предпочтение отдают нежирным сортам (минтай, треска, щука, навага).
- Кисель на крахмале из замороженных фруктов. Кисель обволакивает слизистую оболочку желудка и способствует ее восстановлению.
- Тушеное или отварное мясо (курятина, крольчатина). Мясо желательно мелко порубить, лучше всего приготовить котлеты.
Что нельзя есть: запрещенная пища
Сбалансированная диета позволит малышу после отравления эффективно восстановить жизненные силы организма и нормализовать работу желудочно-кишечного тракта. Существуют продукты, которые нельзя кушать ребенку. Родители после пищевой интоксикации должны уделить этому особое внимание.
Существуют продукты, которые нельзя кушать ребенку. Родители после пищевой интоксикации должны уделить этому особое внимание.
Запрещены все жирные, жареные и острые блюда, пряности, соленые и маринованные овощи, сладости и сдобная выпечка, молочные каши, борщи с капустой.
Из рациона исключаются: белый мягкий хлеб, макаронные изделия, перловая и ячневая крупы, свежее молоко, сыры, жирный творог, колбасы и сосиски, свинина, консервы, сырые овощи, соленые помидоры, маринованные огурцы, цитрусовые, пирожные, шоколад, орехи, газировка, соки.
ЧИТАЕМ ТАКЖЕ: ячневая каша для мам при грудном вскармливании
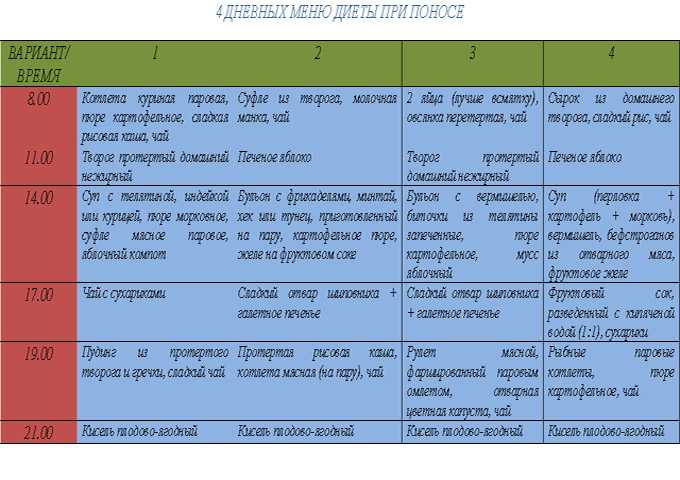
Примерное меню для ребенка после отравления
- 1-й день – сладкий чай, кисель, сухарики домашнего приготовления из черного хлеба.
- 2-й день – нежирный куриный бульон с сухариками, немного гречневой каши на воде, кисель, подсушенный черный хлеб.
- 3-й день – картофельное пюре (молоко не добавлять), бульон из курицы с половиной яйца, гречка, суфле из телятины, печеное яблоко, кисель.
 Мясное суфле можно заменить на рыбную котлету из минтая или трески.
Мясное суфле можно заменить на рыбную котлету из минтая или трески. - 4-й день – детей начинают возвращать к обычному питанию. Позавтракать можно манной кашей на воде или гречкой, запить стаканом компота из сухофруктов. Через пару часов следует устроить ребенку перекус – запеченное яблоко с ложкой варенья или кисель с сухим печеньем. Обед – небольшая порция овощей, разваренных в курином бульоне. Куриная котлетка на пару. Полдник – йогурт, печенье. Ужин – омлет, приготовленный на пару, и кисель. Перед сном полезно выпить отвар шиповника.
- 5-й день – продолжить вводить новые продукты, контролируя реакцию детского организма. На завтрак можно приготовить рисовую кашку на воде с ложкой меда или варенья, через пару часов – фруктовое жиле или манный пудинг с киселем. Обед – любой суп на курином бульоне без капусты, порция отварной горбуши. Полдник – нежирный творожок, йогурт. Ужин – гречневая каша, куриное суфле.
- С 5-го дня готовят любые блюда, исключая запрещенные продукты.

ЧИТАЕМ ТАКЖЕ: что вкусного можно приготовить детям на завтрак?
Диета после отравления у детей позволяет предотвратить серьезные проблемы со здоровьем. Правильное сбалансированное меню рекомендуют совмещать с употреблением поливитаминов, которые назначит педиатр. Соблюдение перечисленных выше правил позволяет восстановить нормальную работу детского организма уже через неделю после отравления.
ЧИТАЕМ ТАКЖЕ: Стол № 4 для детей: особенности диеты
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Диета при пищевом отравлении у детей
Советы мамам
Диета при отравлении детей должна быть щадящей
- Фото
- Getty
Основы рациона после отравления у ребенка
При рвоте ребенку нельзя давать еду. Ему показано лишь питье, причем малыми дозами, по чайной ложке через 5-10 минут или с более продолжительными перерывами. Когда острый период пройдет, чтобы восстановить силы нужно постепенно предлагать сначала сладкий чай, а позже добавлять к нему сухарики, подсушенный на сковородке хлеб или батон.
Ему показано лишь питье, причем малыми дозами, по чайной ложке через 5-10 минут или с более продолжительными перерывами. Когда острый период пройдет, чтобы восстановить силы нужно постепенно предлагать сначала сладкий чай, а позже добавлять к нему сухарики, подсушенный на сковородке хлеб или батон.
По истечение первых суток после рвоты и диареи диета может включать:
- нежирный куриный бульон с протертыми овощами;
- рисовый отвар, компот из сухофруктов, например, шиповника и изюма;
- пюре из картофеля без масла;
- отварную рыбу и птицу;
- котлеты на пару с рисом;
- кефир низкой жирности с бифидобактериями.
Можно давать вареные на воде каши, например, овсяную и гречневую. Полезен домашний кисель из ягод и картофельного крахмала. Если есть закваска, можно приготовить домашний натуральный йогурт без сахара.
Первые порции должны состоять всего из трети съедаемого обычно объема. В день приемов пищи может быть 5-6, между ними важно обеспечить ребенку достаточный питьевой режим, чтобы восполнить потери воды и не допустить обезвоживания. Полезны супы пюре, суфле из овощей и мяса.
Полезны супы пюре, суфле из овощей и мяса.
Параллельно между приемами пищи ребенку дают сорбенты, чтобы убрать остатки токсинов из кишечника и помочь организму быстрее восстановиться. Полезно пить минеральную воду без газов в небольших количествах или назначенные врачом Регидрон, а также подобные ему средства.
Из отваров трав снимает спазмы и воспаления ромашка и липа.
Запрещенные продукты в диете при отравлении у ребенка
Чтобы не раздражать желудок и кишечник, при выборе продуктов из списка допустимых исключают:
- свежий белый хлеб;
- макароны;
- колбасы;
- соленья;
- перловку, пшено;
- сливочное масло;
- молоко;
- любые газированные напитки.
Подобная диета позволяет ребенку плавно перейти к нормальному режиму питания. Кормить детей насильно нельзя, если они отказываются от еды, значит, организм еще не готов ее усвоить, а все силы брошены на борьбу с инфекцией. Одни или двое суток голодания не способны существенно навредить здоровью, организм быстро восполнить недостаток потерянных элементов в последующие дни после выздоровления.
Читайте далее: ребенок заболел ветрянкой
Редакция Wday.ru
Сегодня читают
«Разгульная балерина»: друзья Волочковой засняли ее танцы в караоке — не смотрите это видео на ночь
«Стало гадко»: Волочкова показала, как Джигурда облизал ей спину — слабонервным лучше на это не смотреть
Неловкий момент: звезды, которые случайно засветили нижнее белье на красной дорожке — как они выкручивались?
5 знаков зодиака, у которых произойдут кардинальные перемены в личной жизни и любви в апреле 2023
Что проверяют стюардессы, когда здороваются с вами в самолете — а вы даже и не догадывались
Пищевое отравление у детей: что нужно знать
Авторы редакционной статьи WebMD
В этой статье
- Симптомы
- Лечение вашего ребенка
- Как я могу ухаживать за своим ребенком?
- Когда следует звонить врачу?
- Как насчет детского сада или школы?
Как родитель, вы имеете дело с очень грязными подгузниками, рвотой в машине и всевозможными желудочными насекомыми из детского сада и школы. А тут пищевое отравление.
А тут пищевое отравление.
Это может длиться всего несколько дней, но это так же нехорошо для детей, как и для взрослых. По большей части лучшее, что вы можете сделать, это предложить комфорт. И много фруктового мороженого.
Обычно вы получаете пищевое отравление, употребляя пищу или питьевую воду, зараженную бактериями, вирусами или паразитами, или токсинами, которые они производят.
Заразиться может любой, но у детей младше 5 лет шансы выше, потому что их иммунная система еще не так хорошо борется с микробами. Кроме того, у них не так много желудочной кислоты, которая не только расщепляет пищу, но и убивает микробы.
Детям, как и взрослым, приходится преодолевать симптомы до тех пор, пока им не станет лучше. Но поскольку дети имеют меньшие размеры тела, обильная диарея и рвота могут сказаться на них быстрее, поэтому есть некоторые вещи, на которые следует обратить внимание.
Помимо сохранения свободного прохода в туалет, полезно знать, как вы можете поддержать своего ребенка и когда вам нужно вызвать врача.
Симптомы
Как правило, вы заметите симптомы в течение от 30 минут до 2 дней после употребления испорченной пищи. Они различаются в зависимости от точной причины, но обычно вы можете ожидать одного или нескольких из следующего:
- NAUSEA
- Выбросить
- DIAREA
- Fever
- Расстроенный желудок
- Суды и боль в животе
- . Ощущение слабых
- Головная боль
. лучше без лечения, но всегда полезно позвонить своему педиатру, если у вашего ребенка есть симптомы пищевого отравления, чтобы вы могли быть уверены, что знаете, на что обращать внимание.
Если ваш ребенок не может удерживать жидкость без рвоты или у него наблюдаются признаки обезвоживания, вам может потребоваться отвезти его в больницу для внутривенного вливания и лечения, чтобы остановить рвоту. Это помогает заменить потерянную жидкость и восстановить баланс электролитов.
Электролиты — это минералы, такие как натрий и калий, которые помогают во всем: от поддержания нормального сердечного ритма до контроля количества воды в организме.
При тяжелом пищевом отравлении, вызванном определенными бактериями, такими как листерия, вашему ребенку могут назначить антибиотики. Культуры могут быть взяты и отправлены в лабораторию для определения курса лечения. Но для большинства бактерий ваш ребенок не получит никаких лекарств, если у него слабая иммунная система. Вашему ребенку также могут дать лекарство от пищевого отравления, вызванного паразитами, но от вирусов принимать нечего.
Как я могу заботиться о своем ребенке?
Дети могут обезвоживаться быстрее, чем взрослые, потому что они меньше.
Ваша основная задача – обеспечить ребенку достаточное питье. Не давайте им молоко, кофеин, газированные или газированные напитки. Вместо этого попробуйте эти:
- Младенцам давайте небольшое количество того, что он обычно принимает — грудного молока или смеси. Вы также можете дать ребенку напиток с электролитом, такой как Pedialyte.
- Младенцам старшего возраста и детям давайте воду, сок или другие ароматизированные напитки, смешанные с водой, и фруктовое мороженое.
 Начните их с кусочков льда или маленькими глотками.
Начните их с кусочков льда или маленькими глотками.
Это также полезно, если ваш ребенок:
- Избегает еды в течение первых нескольких часов, пока желудок не успокоится
- Ест, когда чувствует себя готовым, но не спеша — начните с небольшого количества пресной, нежирной пищи, такой как крекеры , сухие хлопья, тосты и рис
- Много отдыхает
Кроме того, не давайте ребенку никаких лекарств от диареи. Это часть способа организма избавиться от микробов. Препараты против диареи могут сделать симптомы еще более длительными, а побочные эффекты у детей могут быть серьезными.
Когда следует вызвать врача?
Вам следует обратиться к врачу, если вы заметите следующие признаки обезвоживания:
- Спутанность сознания
- Сухость или липкость во рту
- Сильная жажда
- Глаза, которые выглядят запавшими
- Небольшие слезы или отсутствие слез при плаче
8
8 энергии
- Мало мочится или совсем не мочится
- Учащенное сердцебиение
- Мягкое пятно на голове младенца выглядит впалым
- Слабость, головокружение или ощущение легкости в голове
Как правило, вы можете ухаживать за своим ребенком дома, но лучше проконсультироваться с врачом по поводу:
- Детей младше 5 лет
- Детей с текущими заболеваниями, такими как проблемы с почками
Позвоните своему врачу обратитесь к врачу, если вашему ребенку не стало лучше через 24 часа или у него есть какие-либо из следующих симптомов:
- Кровавая рвота или стул
- Затуманенное зрение
- Диарея и лихорадка свыше 101 F
- Сильные спазмы живота, которые не проходят уйти после того, как покакала
- Мышечная слабость
- Проблемы с дыханием
- Рвота более 12 часов
- Покалывание в руках
Как насчет детского сада или школы?
Большинство детей полностью приходят в норму в течение 1–5 дней, но перед тем, как отправить ребенка в школу или детский сад, проконсультируйтесь с врачом. Если у вашего ребенка все еще есть диарея, он все еще может быть заразным.
Если у вашего ребенка все еще есть диарея, он все еще может быть заразным.
Даже если вы получите добро от своего врача, имейте в виду, что у вашего ребенка все еще может быть диарея или жидкий кал.
Для младенцев вы должны убедиться, что их подгузники выдержат это испытание, а для детей постарше, возможно, потребуется возможность быстро добраться до туалета.
Пищевое отравление (младенец/малыш)
Пищевое отравление – это болезнь, которая передается через пищу. Обычно это происходит через 1-24 часа после употребления испорченной пищи. Это часто вызывается токсинами бактерий в пище, которая не была должным образом приготовлена или охлаждена. Симптомы могут включать рвоту, диарею и лихорадку. Эти симптомы обычно длятся от 1 до 2 дней. Антибиотики обычно не нужны. Но их можно использовать при некоторых пищевых отравлениях, вызванных бактериями.
Главная опасность этой болезни — обезвоживание. Это потеря слишком большого количества воды и минералов из организма. Когда это происходит, жидкости организма вашего ребенка должны быть заменены. Это можно сделать с помощью раствора для пероральной регидратации . Раствор для пероральной регидратации можно приобрести в аптеках и большинстве продуктовых магазинов.
Когда это происходит, жидкости организма вашего ребенка должны быть заменены. Это можно сделать с помощью раствора для пероральной регидратации . Раствор для пероральной регидратации можно приобрести в аптеках и большинстве продуктовых магазинов.
Уход на дому
Следуйте всем инструкциям лечащего врача вашего ребенка.
Если вы даете ребенку лекарства:
Не давайте лекарства от диареи, отпускаемые без рецепта, если только врач вашего ребенка не скажет вам об этом. Они могут сделать болезнь более длительной.
Вы можете использовать ацетаминофен или ибупрофен для контроля боли и лихорадки. Или вы можете использовать другое лекарство, как предписано.
Не давайте аспирин лицам моложе 18 лет, у которых высокая температура. Это может вызвать повреждение печени и опасное для жизни состояние, называемое синдромом Рея.

Для предотвращения распространения болезней:
Мойте руки до и после ухода за больным ребенком.
Очищайте унитаз или место для смены подгузников после каждого использования. Выбрасывайте грязные подгузники в герметичный контейнер.
Не пускайте ребенка в детский сад до тех пор, пока его поставщик не разрешит.
Научите ребенка мыть руки после посещения туалета и перед едой. Это очень важно, если ваш ребенок находится в детском саду.
Мойте руки до и после приготовления пищи.
Имейте в виду, что люди с диареей или рвотой не должны готовить еду для других.
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые контактировали с сырыми продуктами.
Вымойте, а затем очистите фрукты и овощи.
Держите сырое мясо отдельно от приготовленных и готовых к употреблению продуктов.
При приготовлении пищи используйте пищевой термометр. Готовьте птицу при температуре не менее 165°F (74°C). Готовьте мясной фарш (говядина, телятина, свинина, баранина) при температуре не менее 160°F (71°C). Готовьте свежую говядину, телятину, баранину и свинину при температуре не менее 145°F (63°C).
Не давайте ребенку сырые или недоваренные яйца (пашот или солнечную сторону вверх), птицу, мясо, непастеризованное молоко или соки.

Введение жидкостей и кормление
Основной целью лечения рвоты или диареи является предотвращение обезвоживания. Этого можно добиться, часто давая ребенку небольшое количество жидкости.
Если ваш ребенок находится на грудном вскармливании:
При диарее: Продолжайте кормить грудью. Кормите ребенка чаще, чем обычно. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. По мере уменьшения диареи прекратите давать раствор для пероральной регидратации и возобновите обычный график грудного вскармливания.
При рвоте:
Через 2 часа после отсутствия рвоты возобновите грудное вскармливание. Проводите половину обычного времени кормления на каждую грудь каждые 1-2 часа. Если вашего ребенка снова вырвет, сократите время кормления до 5 минут только одной грудью каждые 30–60 минут. Переходите на другую грудь при каждом кормлении. Некоторое количество молока будет поглощено, даже если вашего ребенка вырвет. Когда рвота прекратится, возобновите обычное кормление грудью.
Переходите на другую грудь при каждом кормлении. Некоторое количество молока будет поглощено, даже если вашего ребенка вырвет. Когда рвота прекратится, возобновите обычное кормление грудью.
Если ваш ребенок находится на искусственном вскармливании:
Давайте небольшое количество жидкости за раз, особенно если у вашего ребенка рвота. Унция или 2 (от 30 до 60 мл) каждые 30 минут могут облегчить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте дозу по мере переносимости.
От диареи: Дайте полноценную смесь или молоко. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Если давать молоко, а диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. Попробуйте соевую или рисовую смесь. Не давайте яблочный сок, газировку или другие подслащенные напитки.
 Напитки с сахаром могут усугубить диарею. Если вашему ребенку становится хуже с едой, вернитесь к прозрачным жидкостям.
Напитки с сахаром могут усугубить диарею. Если вашему ребенку становится хуже с едой, вернитесь к прозрачным жидкостям.При рвоте: Через 2 часа после отсутствия рвоты попробуйте давать обычную смесь или молоко. Если в какой-то момент у ребенка снова начнется рвота, вернитесь к небольшому количеству прозрачных жидкостей. Начните с небольших количеств и увеличивайте количество по мере переносимости.
Если через 24 часа ваш ребенок чувствует себя хорошо, возобновите обычную диету и график кормления.
Если ваш ребенок находится на твердой пище:
Имейте в виду, что сейчас жидкости важнее еды. Давайте небольшое количество жидкости за один раз, особенно если у ребенка спазмы желудка или рвота.
От диареи: Если вы даете ребенку молоко, а диарея не проходит, прекратите давать молоко.
 В некоторых случаях молоко может усугубить диарею. В этом случае используйте раствор для пероральной регидратации. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Спортивные напитки не эквивалентны растворам для пероральной регидратации. Они содержат слишком много сахара и слишком мало электролитов.
В некоторых случаях молоко может усугубить диарею. В этом случае используйте раствор для пероральной регидратации. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Спортивные напитки не эквивалентны растворам для пероральной регидратации. Они содержат слишком много сахара и слишком мало электролитов.При рвоте: Начните с раствора для пероральной регидратации комнатной температуры. Давайте по 1 чайной ложке (5 мл) каждые 5 минут. Даже если у вашего ребенка рвота, продолжайте давать раствор для пероральной регидратации. Большая часть жидкости будет поглощена, несмотря на рвоту. Через 2 часа после отсутствия рвоты начните с небольшого количества молока или смеси и других жидкостей. Увеличивайте количество по мере переносимости. Не давайте ребенку простую воду, молоко, смесь или другие жидкости, пока рвота не прекратится. По мере уменьшения рвоты попробуйте давать большее количество раствора для пероральной регидратации.
 Разместите это с большим количеством времени между ними. Продолжайте это до тех пор, пока ваш ребенок не начнет мочиться и не перестанет испытывать жажду (у него не будет интереса к питью). Через 4 часа после отсутствия рвоты возобновите прием твердой пищи. Через 24 часа после отсутствия рвоты возобновите нормальную диету.
Разместите это с большим количеством времени между ними. Продолжайте это до тех пор, пока ваш ребенок не начнет мочиться и не перестанет испытывать жажду (у него не будет интереса к питью). Через 4 часа после отсутствия рвоты возобновите прием твердой пищи. Через 24 часа после отсутствия рвоты возобновите нормальную диету.Вы можете вернуться к обычному питанию вашего ребенка со временем, когда он почувствует себя лучше. Не заставляйте ребенка есть, особенно если у него болит живот или спазмы. Не кормите ребенка большими порциями за один раз, даже если он голоден. Это может ухудшить самочувствие вашего ребенка. Со временем вы можете давать ребенку больше еды, если он может это терпеть. Ребенку старше 4 месяцев в это время можно давать хлопья, картофельное пюре, яблочное пюре, банановое пюре или протертую морковь. Для детей в возрасте 1 года и старше вы можете добавить крекеры, белый хлеб, рис, крекеры и другие сложные крахмалы, нежирное мясо, йогурт, фрукты и овощи.

Если симптомы вернутся, вернитесь к простой диете или прозрачной жидкости.
Последующий уход
Проконсультируйтесь с лечащим врачом вашего ребенка или в соответствии с рекомендациями. Если был взят образец стула или проведен посев, позвоните поставщику для получения результатов в соответствии с инструкциями.
Звоните 911
Позвоните по номеру 911, если у вашего ребенка есть какие-либо из следующих симптомов:
Когда обращаться за медицинской помощью
Немедленно позвоните лечащему врачу вашего ребенка, если произойдет что-либо из перечисленного:
Боль в животе, которая усиливается
Постоянная боль внизу живота справа
Повторяющаяся рвота после первых 2 часов приема жидкости
Эпизодическая рвота продолжительностью более 24 часов
Более 8 случаев диареи в течение 8 часов
Продолжающаяся тяжелая диарея в течение более 24 часов
Кровь или черный материал в рвотных массах или стуле
Ограниченное пероральное потребление
Темная моча или отсутствие мочи в течение 4–6 часов, отсутствие слез при плаче, запавшие глаза или сухость во рту
Суетливость или плач, которые невозможно успокоить
Необычная сонливость
Новая сыпь
Диарея, продолжающаяся более 1 недели
Лихорадка (см.
 Лихорадка и дети ниже)
Лихорадка и дети ниже)Симптомы ухудшаются или у вашего ребенка появляются новые симптомы
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка. Не используйте ртутный термометр. Существуют различные виды и области применения цифровых термометров. В том числе:
Ректально. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височный). Подходит для детей от 3 месяцев и старше. Если у ребенка до 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Медицинский работник может захотеть подтвердить ректальную температуру.
Ухо (барабанное).
 Ушная температура является точной после 6-месячного возраста, но не раньше.
Ушная температура является точной после 6-месячного возраста, но не раньше.Подмышка (подмышечная). Это наименее надежный метод, но его можно использовать в качестве первого прохода для проверки ребенка любого возраста с признаками болезни. Медицинский работник может захотеть подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту вашего ребенка, пока ему не исполнится 4 года.
Используйте ректальный термометр с осторожностью. Следуйте инструкциям производителя продукта для правильного использования. Аккуратно вставьте. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы со стулом. Если вы не чувствуете себя хорошо, используя ректальный термометр, спросите у поставщика медицинских услуг, какой тип использовать вместо него. Когда вы говорите с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите им, какой тип вы использовали.
Когда вы говорите с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите им, какой тип вы использовали.
Ниже приведены рекомендации, как узнать, есть ли у вашего маленького ребенка лихорадка. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Показатели лихорадки у ребенка в возрасте до 3 месяцев:
Показатели лихорадки у ребенка в возрасте от 3 до 36 месяцев (3 года):
Ректально, лоб или ухо: 102°F (38,9°C) или выше
Подмышка: 101°F (38,3°C) или выше
В следующих случаях звоните поставщику медицинских услуг: .
Повторяющаяся температура 104°F (40°C) или выше у ребенка любого возраста
Лихорадка 100,4° (38°C) или выше у ребенка в возрасте до 3 месяцев
Лихорадка, которая длится более 24 часов у ребенка в возрасте до 2 лет
Лихорадка в течение 3 дней у ребенка в возрасте 2 лет и старше
© 2000-2022 The StayWell Company, LLC.

 Видео по теме статьи
Видео по теме статьи
 Они должны быть пресными и без капусты.
Они должны быть пресными и без капусты. Мясное суфле можно заменить на рыбную котлету из минтая или трески.
Мясное суфле можно заменить на рыбную котлету из минтая или трески.
 Начните их с кусочков льда или маленькими глотками.
Начните их с кусочков льда или маленькими глотками.


 Переходите на другую грудь при каждом кормлении. Некоторое количество молока будет поглощено, даже если вашего ребенка вырвет. Когда рвота прекратится, возобновите обычное кормление грудью.
Переходите на другую грудь при каждом кормлении. Некоторое количество молока будет поглощено, даже если вашего ребенка вырвет. Когда рвота прекратится, возобновите обычное кормление грудью. Напитки с сахаром могут усугубить диарею. Если вашему ребенку становится хуже с едой, вернитесь к прозрачным жидкостям.
Напитки с сахаром могут усугубить диарею. Если вашему ребенку становится хуже с едой, вернитесь к прозрачным жидкостям. В некоторых случаях молоко может усугубить диарею. В этом случае используйте раствор для пероральной регидратации. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Спортивные напитки не эквивалентны растворам для пероральной регидратации. Они содержат слишком много сахара и слишком мало электролитов.
В некоторых случаях молоко может усугубить диарею. В этом случае используйте раствор для пероральной регидратации. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Спортивные напитки не эквивалентны растворам для пероральной регидратации. Они содержат слишком много сахара и слишком мало электролитов. Разместите это с большим количеством времени между ними. Продолжайте это до тех пор, пока ваш ребенок не начнет мочиться и не перестанет испытывать жажду (у него не будет интереса к питью). Через 4 часа после отсутствия рвоты возобновите прием твердой пищи. Через 24 часа после отсутствия рвоты возобновите нормальную диету.
Разместите это с большим количеством времени между ними. Продолжайте это до тех пор, пока ваш ребенок не начнет мочиться и не перестанет испытывать жажду (у него не будет интереса к питью). Через 4 часа после отсутствия рвоты возобновите прием твердой пищи. Через 24 часа после отсутствия рвоты возобновите нормальную диету.
 Лихорадка и дети ниже)
Лихорадка и дети ниже) Ушная температура является точной после 6-месячного возраста, но не раньше.
Ушная температура является точной после 6-месячного возраста, но не раньше.